Ээг психиатрическое освидетельствование: Психиатрическогое освидетельствование с проведением ЭЭГ (электроэнцефалограммы)
Психиатрическое освидетельствование с ЭЭГ-Profimediks
В нашем медицинском центре можно пройти психиатрическое освидетельствование. Также возможен выезд специалистов в организацию. Существует федеральный список профессий, представители которые обязаны проходить этот вид освидетельствования с периодичностью не реже раза в 5 лет.
Подтвержденное психическое здоровье – обязательное требование для пожарников, полицейских, школьных преподавателей, водителей автотранспорта, офисных сотрудников и представителей некоторых других сфер (Постановление правительства РФ от 23 сентября 2002 г. № 695 «О прохождении обязательного психиатрического освидетельствования работниками, осуществляющими отдельные виды деятельности, в том числе деятельность, связанную с источниками повышенной опасности»).
ЭЭГ головного мозга (электроэнцефалография) – исследование активности центральной нервной системы, основанное на регистрации электроимпульсов, возникающих в нервных клетках в процессе их работы.
Здоровая нервная система формирует специфические ритмические рисунки, которые фиксируются специальным прибором – энцефалографом. Любые отклонения в рисунке мозговых импульсов свидетельствуют о наличии патологии.
ЭЭГ исследование позволяет не только выявить расстройство нервной системы, но и определить локализацию поражения и степень тяжести. Если вы ищете, где сделать ЭЭГ в Московской области – обращайтесь в медицинский центр «Знак Качества».
В нашем медицинском центре можно пройти психиатрическое освидетельствование. Также возможен выезд специалистов в организацию.
Существует федеральный список профессий, представители которые обязаны проходить этот вид освидетельствования с периодичностью не реже раза в 5 лет.
Подтвержденное психическое здоровье – обязательное требование для пожарников, полицейских, школьных преподавателей, водителей автотранспорта, офисных сотрудников и представителей некоторых других сфер (Постановление правительства РФ от 23 сентября 2002 г.
Как проводится электроэнцефалография
ЭЭГ головы – это абсолютно безопасная и безболезненная процедура. Во время исследования на голову пациента надевают специальную шапочку, к которой присоединены электроды. Полученные данные выводятся на экран монитора в форме графических рисунков, которые интерпретирует врач.
Сколько по времени длится процедура
Проведение ЭЭГ (стандартное клиническое ЭЭГ) занимает 20-30 минут. Процедура не нуждается в госпитализации и выполняется в амбулаторных условиях. Функциональные тесты могут по времени длиться больше. Точную продолжительность процедуры и ее стоимость обозначит врач на консультации.
Как готовиться к ЭЭГ
Пройти ЭЭГ в «Знак Качества» можно в рабочее время по предварительной записи. Процедура не предусматривает никакой специальной подготовки. Рекомендуется за сутки перед ЭЭГ отказаться от крепких чая и кофе, исключить табак и алкоголь. Перед исследованием необходимо вымыть и высушить волосы, без использования кондиционера, масок и средств укладки.
Рекомендуется за сутки перед ЭЭГ отказаться от крепких чая и кофе, исключить табак и алкоголь. Перед исследованием необходимо вымыть и высушить волосы, без использования кондиционера, масок и средств укладки.
ЭЭГ при прохождении психиатрического осмотра (обследования) – Новости
ЭЭГ при прохождении психиатрического осмотра (обследования)
Информация для психиатров.
На протяжении последнего года во многих регионах страны у психиатров и наркологов остро встал вопрос о необходимости представления пациентами результатов ЭЭГ при прохождении ими психиатрического (наркологического) освидетельствования в связи с прохождением предварительных и периодических медицинских осмотров.
Постановление Правительства РФ от 28 апреля 1993 г. № 377 указывает на обязательность ЭЭГ как общего функционального исследования для всех категорий проходящих предварительные и периодические осмотры. Однако приказ Минздравсоцразвития РФ от 12 апреля 2012 года № 302н не содержит такого требования и в перечень лабораторных и функциональных исследований ЭЭГ не входит. В результате в одних регионах исполняют постановление правительства № 377, а других – руководствуются приказом Минздравсоцразвития РФ № 302н.
Однако приказ Минздравсоцразвития РФ от 12 апреля 2012 года № 302н не содержит такого требования и в перечень лабораторных и функциональных исследований ЭЭГ не входит. В результате в одних регионах исполняют постановление правительства № 377, а других – руководствуются приказом Минздравсоцразвития РФ № 302н.
Минздрав РФ разобраться в ситуации до сих пор не может.
В связи с этим считаем важным информировать членов Общества о следующем.
В Верховный Суд РФ обратился гр. Антонов Д.В., который заявил, что положения приказа Минздрава РВ нарушают его право на отказ от психиатрического и наркологического освидетельствования при прохождении предварительных и периодических медицинских осмотров (обследований), создают угрозу нарушения его прав при прохождении такого освидетельствования, а также право на труд. Антонов Д.В. просил признать частично недействующими ссылку 3 «Перечня работ, при выполнении которых проводятся обязательные предварительные и периодические медицинские осмотры (обследования) работников» в части обязательного участия в медицинских осмотрах (обследованиях) врача-психиатра и врача психиатра-нарколога, и пункт 48 «Порядка проведения обязательных предварительных (при поступлении на работу) и периодических медицинских осмотров (обследований) работников, занятых на тяжелых работах и на работах с вредными и (или) опасными условиями труда» в той части, в которой эти положения распространяют свое действие на работников учебно-воспитательных учреждений.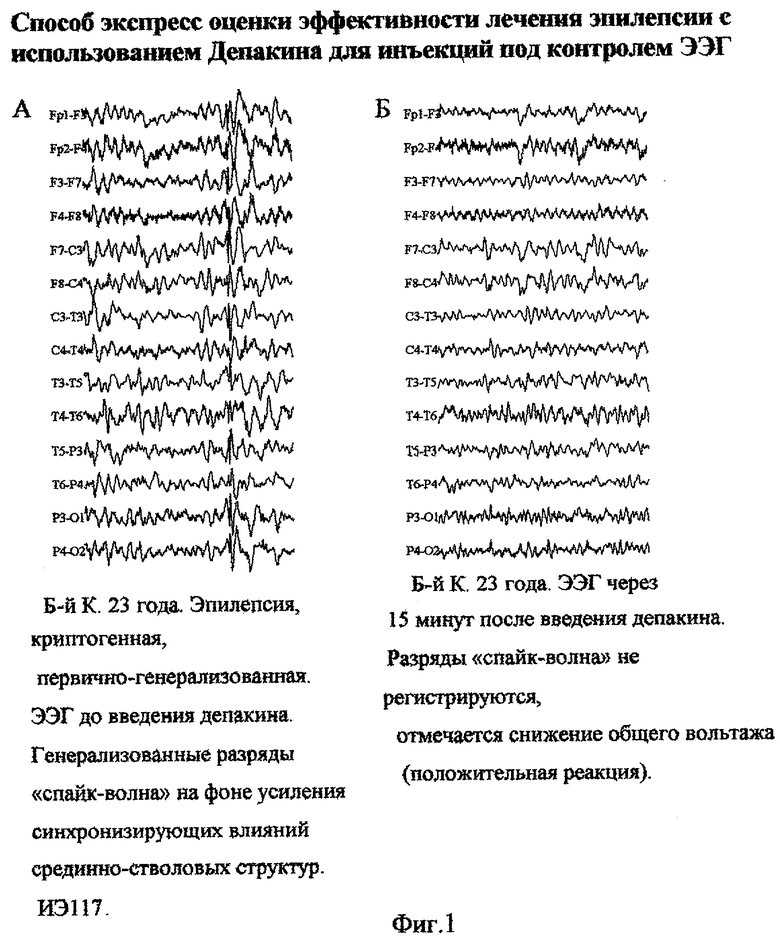
Антонов Д.В., обосновывая свое заявление, ссылался, в частности, и на то, что оспариваемые им положения противоречат постановлению Правительства Российской Федерации от 28 апреля 1993 г. № 377 «О реализации Закона Российской Федерации «О психиатрической помощи и гарантиях прав граждан при ее оказании».
Рассмотрев это заявление, Верховный Суд Российской Федерации не нашел основания для его удовлетворения.
Верховный суд России указал, что в соответствии с Положением о Министерстве здравоохранения и социального развития РФ, утв. постановлением Правительства РФ от 30 июня 2004 года №321, Министерство было наделено полномочиями по утверждению перечня вредных и (или) опасных производственных факторов и работ, при выполнении которых проводятся предварительные и периодические медицинские осмотры. Действуя в рамках предоставленных полномочий, Минздравсоцразвития Российской Федерации определило порядок, частоту, объем и медицинские противопоказания таких осмотров, предусмотрев и участие в них врача-психиатра и врача-нарколога.
Верховный Суд РФ считает, что приказ Министерства от 12 апреля 2012 года № 302н предусматривает лишь «скрининговый» профилактический осмотр одним врачом-психиатром и одним врачом-наркологом, которые по результатам осмотра дают заключения о наличии или отсутствия подозрения на наличие тех заболеваний, которые могут явиться медицинскими противопоказаниями, предусмотренными Приказом. В случае наличия указанных подозрений работнику рекомендуется пройти соответствующее освидетельствование врачебной комиссией, уполномоченной на то органом управления здравоохранением.
Верховный суд РФ признал, что положения приказа Минздрава РФ № 302н не противоречат Постановлению Правительства Российской Федерации от 28 апреля 1993 г. № 377, так как оно имеет иной предмет правового регулирования.
Поясним, что предметом правового регулирования указанного постановления правительства являются отдельные виды профессиональной деятельности и деятельности, связанной с источником повышенной опасности, и перечень медицинских психиатрических противопоказаний для ее осуществления.
Из всего этого следует, что Верховный суд РФ, считает Постановление № 377 действующим и потому содержащееся в нем указание на электроэнцефалографию, как общее обязательное функциональное исследование, сохраняет свою силу.
Так как в стране не могут одновременно действовать нормативные документы, которые по своему содержанию существенно противоречат друг другу, руководствоваться следует тем, который юридически более значим, то есть постановлением правительства, а не приказом его ведомства (Минздравсоцразвития).
О последующем развитии событий члены Общества будут информированы.
Председатель комиссии Правления РОП по правовым вопросам,
В.Я.Евтушенко
Решение Верховного Суда РФ при этом прилагается.
24 января 2013
Решение Верховного Суда РФ от 18 декабря 2012 г. N АКПИ12-1363 Об отказе в признании частично не действующими ссылки 3 Перечня работ, при выполнении которых проводятся обязательные предварительные и периодические медицинские осмотры (обследования) работников, и пункта 48 Порядка проведения обязательных предварительных (при поступлении на работу) и периодических медицинских осмотров (обследований) работников, занятых на тяжелых работах и на работах с вредными и (или) опасными условиями труда, утв. приказом Министерства здравоохранения и социального развития РФ от 12 апреля 2011 г. № 302н
Именем Российской Федерации
Верховный Суд Российской Федерации в составе
судьи Верховного Суда Российской Федерации Емышевой В. А.,
А.,
при секретаре Карулине И.А.,
с участием прокурора Масаповой Л.Ф.,
рассмотрев в открытом судебном заседании гражданское дело по заявлению Антонова Д.В. о признании частично недействующими ссылки 3 Перечня работ, при выполнении которых проводятся обязательные предварительные и периодические медицинские осмотры (обследования) работников, и пункта 48 Порядка проведения обязательных предварительных (при поступлении на работу) и периодических медицинских осмотров (обследований) работников, занятых на тяжелых работах и на работах с вредными и (или) опасными условиями труда, утвержденных приказом Министерства здравоохранения и социального развития Российской Федерации от 12 апреля 2011 г. № 302н, установил:
приказом Министерства здравоохранения и социального развития Российской Федерации от 12 апреля 2011 г. № 302н утверждены Перечень работ, при выполнении которых проводятся обязательные предварительные и периодические медицинские осмотры (обследования) работников (далее – Перечень), и Порядок проведения обязательных предварительных (при поступлении на работу) и периодических медицинских осмотров (обследований) работников, занятых на тяжелых работах и на работах с вредными и (или) опасными условиями труда (далее – Порядок). Приказ зарегистрирован в Министерстве юстиции Российской Федерации 21 октября 2011 г., № 22111, опубликован в «Российской газете» 28 октября 2011 г. и на официальном сайте Министерства здравоохранения и социального развития Российской Федерации по адресу: http://www.minzdravsoc.ru/docs/mzsr/salary/37.
Приказ зарегистрирован в Министерстве юстиции Российской Федерации 21 октября 2011 г., № 22111, опубликован в «Российской газете» 28 октября 2011 г. и на официальном сайте Министерства здравоохранения и социального развития Российской Федерации по адресу: http://www.minzdravsoc.ru/docs/mzsr/salary/37.
Согласно ссылке 3 Перечня участие врача-терапевта, врача-психиатра и врача-нарколога при прохождении предварительного и периодического медицинского осмотра является обязательным для всех категорий обследуемых.
Пунктом 48 Порядка установлено, что работники (лица, поступающие на работу) не допускаются к выполнению работ с вредными и (или) опасными условиями труда, а также работ, при выполнении которых обязательно проведение предварительных и периодических медицинских осмотров (обследований) в целях охраны здоровья населения, предупреждения возникновения и распространения заболеваний, при наличии следующих общих медицинских противопоказаний: алкоголизм, токсикомания, наркомания (абзац восьмой).
Антонов Д.В. обратился в Верховный Суд Российской Федерации с заявлением о признании недействующими ссылки 3 Перечня в части обязательного участия в медицинских осмотрах (обследованиях) врача-психиатра и врача психиатра-нарколога, абзаца восьмого (заявителем ошибочно указывается абзац седьмой) пункта 48 Порядка в той части, в которой эти положения распространяют свое действие на работников учебно-воспитательных учреждений, то есть указанные в пунктах 18-20 Перечня, ссылаясь на то, что они противоречат части 3 статьи 5, статье 13, пункту 5 части 2 статьи 65 Федерального закона от 21 ноября 2011 г. № 323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации» (далее – Федеральный закон от 21 ноября 2011 г. № 323-ФЗ), пункту 2 статьи 6, статье 23 Закона Российской Федерации от 2 июля 1992 г. № 3185-I «О психиатрической помощи и гарантиях прав граждан при ее оказании» (далее – Закон от 2 июля 1992 г. № 3185-1), статье 3 Трудового кодекса Российской Федерации, Правилам прохождения обязательного психиатрического освидетельствования работниками, осуществляющими отдельные виды деятельности, в том числе деятельность, связанную с источниками повышенной опасности (с влиянием вредных веществ и неблагоприятных производственных факторов), а также работающими в условиях повышенной опасности, утвержденным постановлением Правительства Российской Федерации от 23 сентября 2002 г. № 695, постановлению Правительства Российской Федерации от 28 апреля 1993 г. № 377 «О реализации Закона Российской Федерации «О психиатрической помощи и гарантиях прав граждан при ее оказании» (далее – Постановление от 28 апреля 1993 г. № 377).
№ 695, постановлению Правительства Российской Федерации от 28 апреля 1993 г. № 377 «О реализации Закона Российской Федерации «О психиатрической помощи и гарантиях прав граждан при ее оказании» (далее – Постановление от 28 апреля 1993 г. № 377).
В обоснование заявленного требования указал, что оспариваемые положения нарушают его право на отказ от психиатрического (наркологического) обследования (освидетельствования) при прохождении предварительных и периодических медицинских осмотров (обследований), создают угрозу нарушения его прав при прохождении психиатрического (наркологического) освидетельствования, а также права на труд.
В судебное заседание Антонов Д.В. не явился, о времени и месте судебного разбирательства извещен надлежащим образом, просил рассмотреть дело в его отсутствие.
Представитель Министерства труда и социальной защиты Российской Федерации Бондаренко Р.С., представитель Министерства здравоохранения Российской Федерации Сарвадий М. В., возражали против удовлетворения заявленных требований, ссылаясь на то, что оспариваемые положения не противоречат действующему федеральному законодательству и не нарушают права и законные интересы заявителя.
В., возражали против удовлетворения заявленных требований, ссылаясь на то, что оспариваемые положения не противоречат действующему федеральному законодательству и не нарушают права и законные интересы заявителя.
Представитель Министерства юстиции Российской Федерации в судебное заседание не явился, о дне слушания дела извещен надлежащим образом.
Выслушав объяснения представителей заинтересованных лиц, исследовав материалы дела, заслушав заключение прокурора Генеральной прокуратуры Российской Федерации Масаповой Л.Ф., полагавшей, что заявление не подлежит удовлетворению, Верховный Суд Российской Федерации не находит оснований для удовлетворения заявленных требований.
Статьей 331 Трудового кодекса Российской Федерации установлено, что к педагогической деятельности не допускаются лица, имеющие заболевания, предусмотренные перечнем, утверждаемым федеральным органом исполнительной власти, осуществляющим функции по выработке государственной политики и нормативно-правовому регулированию в области здравоохранения.
Вредные и (или) опасные производственные факторы и работы, при выполнении которых проводятся обязательные предварительные и периодические медицинские осмотры (обследования), и порядок их проведения определяются нормативными правовыми актами, утверждаемыми в порядке, установленном уполномоченным Правительством Российской Федерации федеральным органом исполнительной власти (часть четвертая статьи 213 Трудового кодекса Российской Федерации).
В соответствии с Положением о Министерстве здравоохранения и социального развития Российской Федерации, утвержденным постановлением Правительства Российской Федерации от 30 июня 2004 г. № 321 (утратило силу 8 июля 2012 г.), Министерство является федеральным органом исполнительной власти, осуществляющим функции по выработке государственной политики и нормативно-правовому регулированию в сфере здравоохранения, наделенным полномочиями по утверждению перечня вредных и (или) опасных производственных факторов и работ, при выполнении которых проводятся предварительные и периодические медицинские осмотры, и порядка проведения этих осмотров (пункты 1, 5. 2.100.55).
2.100.55).
Действуя в рамках предоставленных полномочий, Министерство здравоохранения и социального развития Российской Федерации определило порядок, частоту, объем и медицинские противопоказания предварительного (периодического) медицинского осмотра, предусмотрев в том числе и для педагогических работников в Перечне обязательное участие при прохождении предварительного и периодического медицинского осмотра врача-психиатра и врача-нарколога, в Порядке в качестве медицинских противопоказаний, в соответствии с которыми работник не допускается к выполнению работ, – алкоголизм, токсикоманию, наркоманию.
Приказ не предусматривает в рамках проведения предварительного (периодического) медицинского осмотра обязательного психиатрического освидетельствования соответствующей врачебной комиссией, как утверждает заявитель. Напротив, данный приказ предусматривает лишь «скриниговый» профилактический осмотр одним врачом-психиатром и одним врачом-наркологом, которые по результатам осмотра дают заключение о наличии или отсутствии подозрения на наличие тех заболеваний, которые могут явиться медицинскими противопоказаниями, предусмотренными Приказом, а в случае наличия указанных подозрений работнику рекомендуется пройти соответствующее освидетельствование врачебной комиссией, уполномоченной на то органом управления здравоохранением.
Довод заявителя о противоречии оспариваемых положений части 5 статьи 65 Федерального закона от 21 ноября 2011 г. № 323-ФЗ, статье 23 Закона Российской Федерации от 2 июля 1992 г. № 3185-I, согласно которым психиатрическое освидетельствование проводится по просьбе или с согласия обследуемого, основан на неправильном толковании оспариваемых положений.
Медицинский осмотр представляет собой комплекс медицинских вмешательств, направленных на выявление патологических состояний, заболеваний и факторов риска их развития и не требует согласия обследуемого (часть 1 статьи 46 Федерального закона от 21 ноября 2011 г. № 323-ФЗ). Психиатрическое освидетельствование, которое проводится в силу части 2 статьи 23 Закона Российской Федерации от 2 июля 1992 г. № 3185-I по просьбе или с согласия обследуемого, является видом медицинского освидетельствования и направлено на подтверждение такого состояния здоровья человека, которое влечет за собой наступление юридически значимых последствий (части 1 статьи 65 Федерального закона от 21 ноября 2011 г. № 323-ФЗ).
№ 323-ФЗ).
Также является несостоятельным и довод заявителя о противоречии оспариваемых положений Постановлению от 28 апреля 1993 г. № 377, так как оно имеет иной предмет правового регулирования.
Поскольку оспариваемые нормативные положения не нарушают права и законные интересы заявителя, не противоречат федеральному закону или другому нормативному правовому акту, имеющим большую юридическую силу, то на основании части 1 статьи 253 Гражданского процессуального кодекса Российской Федерации в удовлетворении заявленного требования надлежит отказать.
Руководствуясь статьями 194-199, 253 Гражданского процессуального кодекса Российской Федерации, Верховный Суд Российской Федерации решил:
в удовлетворении заявления Антонова Д.В. о признании частично недействующими ссылки 3 Перечня работ, при выполнении которых проводятся обязательные предварительные и периодические медицинские осмотры (обследования) работников, и пункта 48 Порядка проведения обязательных предварительных (при поступлении на работу) и периодических медицинских осмотров (обследований) работников, занятых на тяжелых работах и на работах с вредными и (или) опасными условиями труда, утвержденных приказом Министерства здравоохранения и социального развития Российской Федерации от 12 апреля 2011 г. № 302н, отказать.
№ 302н, отказать.
Решение может быть обжаловано в Апелляционную коллегию Верховного Суда Российской Федерации в течение месяца после его вынесения судом в окончательной форме.
|
Судья Верховного Суда Российской Федерации |
В.А. Емышева |
Тэги:
минздрав (33) психиатрическое обследование (2) осмотр (1) приказ (5)
Электроэнцефалография (ЭЭГ) – Сеть медицинских центров «ГИППОКРАТ»
В обязательное психиатрическое освидетельствование входит психиатрический осмотр и электроэнцефалография (ЭЭГ). Процедура ЭЭГ основана на использовании специального прибора (электроэнцефалографа) и предназначена для изучения деятельности головного мозга. Электроэнцефалография – четкая, эффективная и безболезненная методика, не имеющая противопоказаний.
Электроэнцефалография – четкая, эффективная и безболезненная методика, не имеющая противопоказаний.
Суть электроэнцефалографии
Суть ЭЭГ заключается в регистрации биоэлектрического потенциала головного мозга и получении их графического изображения при помощи электроэнцефалографа. С помощью данной методики можно подробно изучить деятельность головного мозга и функциональную активность ЦНС, а также диагностировать различные заболевания. Электроэнцефалография дает возможность выявлять дегенеративные, сосудистые либо воспалительные изменения, происходящие в головном мозге, а также провести своевременную диагностику таких заболеваний, как: нарушения сна, черепно-мозговые травмы, эпилепсия, новообразования и пр.
Подготовка к электроэнцефалографии
Перед проведением исследования с помощью электроэнцефалографа необходимо воздержаться от употребления любых алкогольных напитков, а также напитков, которые содержат кофеин. Кроме этого, необходимо заблаговременно предупредить доктора о том, какие медицинские препараты принимает пациент. От противосудорожных средств, а также от транквилизаторов и барбитуратов необходимо отказаться за 24-48 часов до начала проведения исследования. Перед самой процедурой рекомендуется тщательно вымыть голову, чтобы исключить присутствие остатков различных косметических средств (спреев, масел, бальзамов и пр.)
От противосудорожных средств, а также от транквилизаторов и барбитуратов необходимо отказаться за 24-48 часов до начала проведения исследования. Перед самой процедурой рекомендуется тщательно вымыть голову, чтобы исключить присутствие остатков различных косметических средств (спреев, масел, бальзамов и пр.)
Проведение процедуры ЭЭГ
Процедура ЭЭГ является неинвазивным, безболезненным и максимально эффективным методом диагностики. Поэтому для ее проведения применение обезболивающих препаратов не требуется. В МЦ «Гиппократ» для проведения ЭЭГ применяют специальное оборудование новейшего поколения. Электроэнцефалограф «Компакт-нейро» – современный 16-ти канальный прибор, который применяется для стандартного исследования в стационарных условиях. В корпусе прибора имеется встроенный динамик для фоностимуляции, а также светодиодная лампа, предназначенная для фотостимуляции. Данный прибор является мобильной системой, поскольку подключается он к любому компьютеру либо ноутбуку и питается от интерфейса USB. Это дает возможность использовать его в любых условиях. Современный прибор «Компакт-нейро» – это максимально точный и эффективный метод осуществления рутинных и углубленных исследований биоэлектрического потенциала мозга, регистрации ЭЭГ сна, диагностики эпилептических изменений и оценки работы мозга в реальном времени. Сама процедура ЭЭГ проводится в специально оборудованном кабинете, где установлен электроэнцефалограф. К голове пациента крепят специальные электроды, которые и будут регистрировать биоэлектрическую активность мозга. Из коры головного мозга через электроды поступают сигналы и передаются на электроэнцелограф, который воспроизводит их в графическом изображении. Для клинической электроэнцефалографии в период бодрствования пациента используют специальные мостовые электроды, а для изучения деятельности мозга во время сна применяют чашечковые электроды.
Результаты ЭЭГ
Стоит отметить, что ЭЭГ не является абсолютной методикой для установления окончательного диагноза. Кроме этого, электроэнцефалографию не применяют для исследования изменений нервной системы, которые имеют органический характер. Подобный метод исследования используется для диагностики функционирования ЦНС, оценки состояния головного мозга, определения формы эпилепсии, диагностики различных недугов, связанных с деятельностью головного мозга.
В МЦ «Гиппократ» электроэнцефалографию проводит профессиональный врач-нейрофизиолог, имеющий соответствующую квалификацию и навыки. Для проведения ЭЭГ в нашем центре используется современный электроэнцефалограф «Компакт-нейро», с помощью которого можно получить четкие, максимально подробные и информативные результаты.
Порядок проведения психиатрического освидетельствования
Существует определенный перечень профессий, которым необходимо проходит психиатрическое освидетельствование в Москве. Это сотрудники, задействованные на опасных, тяжелых и ответственных работах. Чтобы люди могли выполнять возложенные на них задачи в таких условиях, они должны быть психически здоровы.
Где можно пройти освидетельствование в Москве? Лучшие врачи работают в медицинском центре «СоцМед». Здесь вы сможете пройти обследование быстро, получив достоверный результат о своем здоровье.
Описание услуги
Психиатрическое освидетельствование и осмотр у психиатра – это разные виды обследования. Поэтому не стоит их путать. Психиатрическое освидетельствование – комплекс услуг медицинского характера, которые проводит специальная комиссия. В ее состав входит 3 психиатра. В ходе обследования каждому сотруднику делается ЭЭГ.
Проводить психиатрическое освидетельствование имеет право организация, получившая лицензию на эту деятельность. Клиника «СоцМед» имеет все необходимые разрешения. Поэтому мы организовываем психиатрическую комиссию на законных основаниях.
Мы предлагаем заключение договора на проведение психиатрического освидетельствования в Москве. Работодатели могут обратиться в медицинский центр «СоцМед» для проведения обязательных психиатрических освидетельствований для своих работников.
Законность
Порядок проведения психиатрического освидетельствования регламентируется Постановлением № 377, № 695. Сотрудник, который проходит обследование, должен получить соответствующее направление от работодателя. Это официальный документ, в котором указываются условия труда и название должности работника.
Кто выбирает место проведения обязательного психосвидетельствования? Так как эту процедуру оплачивает работодатель, он выбирает, в какой клинике будет проводиться обследование. Заключить договор на проведение этой медицинской услуги вы сможете на выгодных условиях в ММЦ «СоцМед».
Существуют разные виды психиатрического освидетельствования. Это может быть обязательный периодический осмотр, который проводится раз в 5 лет. Но бывают и внеплановые обследования. Их может инициировать работодатель или работник. Уклонение или препятствие к проведению осмотра незаконно.
Кто должен проходить обследование?
Законом установлен перечень профессий, представители которых должны проходить психиатрическое освидетельствование. Это сотрудники вредных, опасных производств, а также контактирующие с опасными факторами. В список этих профессий входят:
- работники химической промышленности;
- высотники, шахтеры;
- водители, диспетчеры;
- сотрудники, которые обязаны носить оружие;
- преподаватели, воспитатели;
- медицинские работники;
- сотрудники пищевых производств;
- все работники, условия труда которых признаны вредными.
Для этих категорий сотрудников требуется создание врачебной комиссии по психиатрическому освидетельствованию. Проводятся установленные обследования, при необходимости запрашивается дополнительная информация о состоянии здоровья работника в других медицинских организациях (сотрудник ставится в известность об этом).
В результате выдается официальное заключение. Наши специалисты правильно заполнят необходимые бланки. Результат имеет юридическую силу. Работодатель получает достоверную информацию о состоянии здоровья представителей трудового коллектива.
Сколько стоит психиатрическое освидетельствование в клинике «СоцМед», можно узнать по телефону горячей линии. Консультанты ответят на интересующие вопросы.
Обязательное психиатрическое освидетельствование • РМДЦ
Психиатрическое освидетельствование для ряда профессий обязательно. Оно проводится при приеме на работу и в процессе трудовой деятельности с периодичностью в 5 лет. Допускается внеплановое проведение психиатрического освидетельствования. Для этого необходима инициатива работника или предприятия.
Психические расстройства, как и другие заболевания, могут стать серьезным ограничением для ведения трудовой деятельности. Люди, страдающие психическими нарушениями, не могут быть связанными с источниками повышенной опасности из-за угрозы причинения вреда себе или окружающим. Также у таких людей часто отмечается снижение выносливости по отношению к различным производственным факторам (например, к шуму), что сказывается на результатах трудовой деятельности.
Необходимость прохождения психиатрического освидетельствования оговаривается на законодательном уровне. При этом предусматривается ответственность для работодателей, допустивших персонал к работе без документа, подтверждающего проведение экспертизы, если занимаемая должность входит в перечень профессий, подлежащих психиатрическому освидетельствованию.
Положение о прохождении психиатрического освидетельствования работников
Основным документом, определяющим как проводится психиатрическое освидетельствование работников, является приказ № 695 от 23.09.2002 г. Также при организации психиатрической экспертизы для сотрудников предприятий необходимо учитывать положения следующих документов.
1. Постановление Правительства РФ № 377 от 28.04.1993 г.
2. Положения ТК РФ, касающиеся психиатрического освидетельствования.
3. Федеральный закон № 3185-1.
На основании данных документов предприятие обязано разработать Положение о прохождении психиатрического освидетельствования работников. Это один из документов, который должен контролироваться должностными лицами, отвечающими за охрану труда на предприятии.
Параллельно с утверждением и регулярным пересмотром Положения о проведении психиатрического освидетельствования, ответственные должностные лица предприятия обязаны вести учет сотрудников (должностей), которые подлежат прохождению такой экспертизы.
Перечень профессий и работ, требующих психиатрического освидетельствования
Психиатрическое медицинское освидетельствование — что это такое и кто его должен проходить? Входят ли педагоги и водители в такой список? Подобный вопрос встречается наиболее часто как у сотрудников, устраивающихся на работу, так и у должностных лиц, которые отвечают за организацию данной процедуры в организациях. Перечень профессий, попадающих под требование прохождения психиатрической экспертизы, довольно обширный, в полном объеме приводится в правительственном постановлении № 377 от 28.04.1993 г.
Исходя из положений всех вышеперечисленных нормативных документов, требуется:
- психиатрическое освидетельствование педагогических работников;
- психиатрическое освидетельствование водителей;
- психиатрическое освидетельствование медицинского персонала, относящегося к рабочим сферам медицины;
- психиатрическое освидетельствование сотрудников, связанных с опасными химическими или биологическими вредными веществами и неблагоприятными производственными факторами;
- психиатрическое освидетельствование персонала, работающего на высоте, задействованного в подземных работах, с непосредственным контактом с пищевыми продуктами, работающего в зоне повышенного излучения, в условиях повышенного шума или зрительных перегрузок.
Психиатрическому освидетельствованию подлежит и офисный персонал, должности которого связаны с постоянным слежением за информацией, отображаемой на дисплеях или аналогичных устройствах. Повышенное напряжение требует физического здоровья и отсутствия психиатрических противопоказаний.
Порядок проведения психиатрического освидетельствования работников
Порядок проведения психиатрического освидетельствования регламентируется Постановлением № 695. Наиболее важные этапы экспертизы выглядят следующим образом:
- предприятие назначает лиц, ответственных за порядок проведения психиатрического освидетельствования работников, издает приказ о проведении экспертизы;
- предприятие определяет перечень должностей и специальностей работников, подлежащих психиатрическому освидетельствованию согласно действующему законодательству;
- предприятие заключает договор с медицинским учреждением (любой формы собственности) на проведение психиатрической экспертизы сотрудников;
- при устройстве на работу нового сотрудника или при наступлении срока очередной экспертизы выдается направление от работодателя для прохождения психиатрического освидетельствования;
- сотрудник обращается в указанное работодателем медицинское учреждение, в котором врачебная психиатрическая комиссия проводит осмотр и психиатрическое освидетельствование;
- Решение врачебной психиатрической комиссии выдается сотруднику, а Сообщение врачебной психиатрической комиссии о дате принятия Решения и дате выдачи документа передается работодателю.
Указанные правила прохождения обязательного психиатрического освидетельствования предусматривают предоставление заключения о проведении экспертизы в течение 20 дней с момента обращения. Врачебная комиссия при проведении экспертизы должна включать не меньше трех специалистов, которые выносят решение по каждому сотруднику путем обычного голосования.
При необходимости получить дополнительную информацию у территориальных медицинских организаций (например, не состоит ли сотрудник на психиатрическом диспансерном учете), существует типовой бланк, утвержденный Приказом Федерального медико-биологического агентства № 170 от 07.09.2015 г.
ЭЭГ (Электроэнцефалография)
Электроэнцефалография (ЭЭГ) – функциональный метод обследования головного мозга и центральной нервной системы. ЭЭГ позволяет выявить такие серьезные заболевания, как, например, эпилепсия.
В чем суть процедуры ЭЭГ?
Исследование позволяет зарегистрировать биоэлектрическую активность головного мозга с помощью электродов, которые фиксируются на голове пациента. Электроды передают на компьютер биоэлектрические потенциалы (волны) – показатели активности мозговой коры. Интенсивность, амплитуда и частота колебаний этих потенциалов дает возможность оценить работу головного мозга.
Для чего нужна электроэнцефалография?
Метод ЭЭГ дает возможность диагностировать различные патологические состояния, связанные с нарушением работы мозга, назначить своевременное лечение и оценить его эффективность, определить причины обмороков, панических атак, судорог, эпилептических приступов, нарушения мозгового обращения и др.
Важно! С 2014 года ЭЭГ вошла в обязательный перечень обследований для медицинской водительской комиссии и стала обязательным условием для получения справки от психиатра.
Какие заболевания диагностируются с помощью метода ЭЭГ?
Среди основных патологий, выявляемых в процессе электроэнцефалографии, можно выделить:
- Эпилепсию, судорожные припадки
- Травмы черепа
- Опухоли и новообразования
- Нарушения кровоснабжения
- Инфекционные поражения вещества мозга и др.
Плановая ЭЭГ без отдельных показаний чаще всего носит скриннинговый характер и необходима для подтверждения нормального состояния здоровья человека в процессе прохождения специализированных медосмотров.
Как подготовиться к исследованию?
Специальная подготовка к процедуре ЭЭГ не нужна, тем не менее рекомендуется соблюдать базовые рекомендации:
- Накануне ЭЭГ вымыть волосы
- Снять украшения и металлические предметы
- Неплотно поесть.
Для получения корректного результата перед исследованием нельзя принимать лекарственные препараты, способные повлиять на работу мозга (в том числе успокоительные средства).
Быстро и комфортно сделать ЭЭГ вы можете в любом удобном филиале сети «Медкомиссия №1». Наши центры открыты в 8 районах Санкт-Петербурга и оснащены современной диагностической аппаратурой. Диагностику проводят только квалифицированные врачи с большим опытом работы.
Процедура плановой электроэнцефалография проводится в течение 10-20 минут.
Записаться на ЭЭГ в удобное время можно по телефону +7 (812) 380-82-54
Психиатрическое освидетельствование в Новосибирске
Данная услуга будет оказываться по прежнему адресу: Вокзальная магистраль 1/1, где теперь расположены кабинеты Федерального государственного бюджетного учреждения здравоохранения “Сибирский окружной медицинский центр Федерального медико-биологического агентства” (ФГБУЗ СОМЦ ФМБА России), лицензия ФС-54-01-002194 от 25.02.2019 г., выданная Розздравнадзором по Новосибирской области.Обращаем Ваше внимание, что обязательное психиатрическое освидетельствование работников проводится врачебной комиссией, созданной в соответствии с требованиями статьи 6 Закона РФ № 3185-1 от 02.07.1992 г. “О психиатрической помощи и гарантиях прав граждан при ее оказании” и обладающей законными полномочиями для принятия решения о пригодности лица к выполнению профессиональных обязанностей на основании проведенного психиатрического освидетельствования.
Обязательное психиатрическое освидетельствование проводится в соответствии с Постановлением Правительства РФ от 23.09.2002 г. №695 “О прохождении обязательного психиатрического освидетельствования работниками, осуществляющими отдельные виды деятельности, в том числе деятельность, связанную с источниками повышенной опасности (с влиянием вредных веществ и неблагоприятных производственных факторов), а также работающими в условиях повышенной опасности” и Постановлением Совета Министров – Правительства РФ от 28 апреля 1993 г. N 377 “О реализации Закона Российской Федерации “О психиатрической помощи и гарантиях прав граждан при ее оказании”.
Мы предлагаем:
- Обязательное психиатрическое освидетельствование (включая ЭЭГ).
- Обязательное психиатрическое освидетельствование (с предоставлением самостоятельно пройденной ЭЭГ).
- Проведение электроэнцефалографии (без проведения психиатрического освидетельствования).
Запись на психиатрическое освидетельствование только по телефону.
Является ли ЭЭГ полезным тестом в психиатрии взрослых?
Электроэнцефалография (ЭЭГ) в первую очередь используется для диагностики эпилепсии и других заболеваний головного мозга (1), но есть и другие причины, по которым ЭЭГ также является важным диагностическим тестом в психиатрической практике. Во-первых, существует коморбидность тяжелого психического расстройства и эпилепсии. Многие пациенты с эпилепсией страдают депрессией (2, 3). В то же время было показано, что пациенты с депрессией имеют в три-семь раз больший риск развития эпилепсии (4).Соответствующая взаимосвязь была также выявлена между шизофренией и эпилепсией (5). Эпилептические припадки также могут имитировать психические расстройства или вызывать эпизоды с психиатрическими симптомами.
Во-вторых, ряд острых и подострых заболеваний головного мозга может вызывать основные эмоциональные или когнитивные симптомы. Например, опухоли лобных долей головного мозга, аутоиммунный энцефалит и деменция с тельцами Леви у пациентов с болезнью Паркинсона могут сначала проявляться психиатрическими симптомами, и поэтому пациент сначала будет направлен на психиатрическое обследование.
Третья и последняя проблема связана с классификацией психических расстройств. Может ли количественный анализ частотного состава волн ЭЭГ (QEEG) способствовать психиатрической диагностике и лечению? Этот вопрос занимал умы исследователей и клиницистов на протяжении многих лет (6, 7).
Цель данной статьи – предоставить краткий обзор исследований и практического использования ЭЭГ в психиатрии взрослых.
Метод
Эта статья основана на поиске литературы в PubMed с использованием поискового слова «ЭЭГ» в сочетании с «депрессией», «биполярным расстройством» и «шизофренией» соответственно.Кроме того, статья основана на собственных собраниях статей авторов и опыте ЭЭГ в клинической нейрофизиологии, неврологии и психиатрии. Мы сделали обзор статей о контролируемых оригинальных исследованиях за последние 25 лет, а также обзорных статей сообществ исследователей эталонных тестов.
ЭЭГ и количественная ЭЭГ (QEEG)
Сигнал ЭЭГ состоит из синхронизированных синаптических потенциалов в коре головного мозга и проявляется в виде волн, состоящих из разных частот и ритмов.В ЭЭГ здоровых взрослых и взрослых в состоянии бодрствования активность состоит в основном из альфа-волн в диапазоне частот 8-13 Гц и некоторых бета-волн в диапазоне частот 14-30 Гц, в то время как тета-волны в диапазоне частот 4 – Частотный диапазон 7 Гц и почти полное отсутствие видимых дельта-волн в диапазоне частот 0,5 – 3 Гц. В таблице 1 показано, в каких нейронных сетях можно найти разные частоты (8). Во время сонливости и сна на ЭЭГ будут более медленные волны. Лекарства, воздействующие на мозг, также могут изменять скорость ритмов ЭЭГ.
Таблица 1 Частоты волн ЭЭГ, обнаруженные в нейронных сетях. Упрощено из таблицы 1 в Uhlhaas & Singer (8). Воспроизведено с разрешения Macmillan Publishers Ltd: Nature Reviews Neuroscience © 2010 | ||
Ритм ЭЭГ | Анатомия | Функция |
Дельта (0,5 – 3 Гц) | Таламус, кора | Сенсорное стробирование.Глубокий медленный сон. Объем памяти. |
Тета (4-7 Гц) ¹ | Гиппокамп, сенсорная кора, префронтальная кора | Память, синаптическая пластичность |
Alpha (8–13 Гц) ¹ | Таламус, гиппокамп, сенсорная и моторная кора | Настороженность, сознание |
Бета (14–30 Гц) ¹ | Вся кора, базальные ганглии | Сенсорное управление, бдительность, моторный контроль |
Гамма (31 – 100 Гц) | Все структуры мозга | Сенсорная функция, настороженность, память, сознание, синаптическая пластичность |
| [я] | ||
Эпилептиформная активность состоит из резких волн или «всплесков и волн».Это специфический признак эпилепсии, если у пациента также есть симптомы эпилепсии, которые могут соответствовать диагнозу. Вероятность обнаружения эпилептиформной активности у пациента с эпилепсией увеличивается, если ЭЭГ записывается во время сна (9).
С развитием современных компьютерных технологий частотный анализ на основе БПФ (быстрое преобразование Фурье) стал изучаться в психиатрии и неврологии (9, 10). Частотный анализ предоставляет числовые значения для количества дельта-, тета-, альфа- и бета-активности, а распределение может быть показано на графике x / y (частота / количество) (рис.1). Частотный анализ (QEEG) встроен в несколько коммерческих систем ЭЭГ, используемых сегодня в Норвегии. Неквалифицированное чрезмерное использование QEEG в клинических условиях в 1990-х годах подверглось критике со стороны Американской академии неврологии, которая заявила, что QEEG всегда следует использовать в сочетании со стандартным тестом EEG, интерпретируемым нейрофизиологом (6). Причина этого в том, что существует множество источников ошибок, которые необходимо устранить, прежде чем можно будет полагаться на анализ QEEG, дающий правильный результат. Однако QEEG – полезный инструмент исследования.С развитием аналитических программ с удобными интерфейсами и более крупными обработчиками данных в настоящее время наблюдается быстрый рост исследований по использованию QEEG в психиатрических условиях (7).
Рис. 1 Нормальная ЭЭГ бодрствующего взрослого с закрытыми глазами показана вместе с соответствующей кривой частотного распределения. Синяя кривая является результатом QEEG-анализа зрительной коры на основе 103 секунд ЭЭГ без артефактов и показывает среднюю кривую от электродов O1 и O2 (красные горизонтальные стрелки).Кривая показывает зависимость амплитуды на Гц (ось y) от частоты ЭЭГ (ось x). Амплитуда на Гц – это мера того, насколько частой и насыщенной энергией является активность ЭЭГ в зависимости от частотного содержания. Дельта-, тета-, альфа- и бета-активность также можно рассчитать как площадь под кривой (в мкВ) между вертикальными линиями, обозначающими границы между частотными диапазонами. Частота альфа-ритма (черная стрелка – пик кривой) в норме = 9,75 Гц. Обратите внимание на относительно низкую тета-амплитуду (от 4 до 7.75 Гц) и дельта-амплитуды (от 0,75 до 3,75 Гц) в нормальной ЭЭГ.
ЭЭГ и когнитивные процессы – биологический фон
Могут ли ритмы ЭЭГ сказать нам что-нибудь о наших когнитивных способностях или эмоциональной стабильности? Новое исследование показывает, что ритмическая активация нейронных сетей, особенно в диапазоне тета-частот, очень важна для памяти и других функций базальных ганглиев в головном мозге (11) (Таблица 1). Предполагается, что особенно быстрые гамма-волны 31-100 Гц (12) во взаимодействии с тета-ритмами отражают основные нейробиологические механизмы, функция которых заключается в связывании нового опыта со старыми воспоминаниями (ассоциации) и передаче соответствующего нового опыта в долгосрочные память (13).С другой стороны, нет определенной связи между частотой альфа-ритма и интеллектом, пока альфа-ритм остается в пределах нормального диапазона 9-13 Гц (14).
Другие новые методы QEEG, такие как электромагнитная томография низкого разрешения (LORETA) (15), предоставляют информацию об источниках ритмов ЭЭГ в более глубоких частях мозга. Анализ ковариации (анализ когерентности или согласованности) (16) показывает, какие части мозга взаимодействуют при выполнении различных задач. Таким образом, QEEG может дополнять функциональную МРТ головного мозга и может использоваться для картирования «функциональной сети» мозга у здоровых и больных людей.
Острые психиатрические симптомы
Неврологические заболевания головного мозга могут сначала проявляться психиатрическими симптомами, например, в форме нового психоза или неустойчивой или прогрессирующей потери когнитивной функции (17, 18). Таким образом, ЭЭГ является полезным инструментом при клиническом обследовании и может, например, помочь различить «биполярное расстройство» и «органическое расстройство с биполярными симптомами» (19).
Иногда мы обнаруживаем явное увеличение медленных тета- и дельта-волн. Клинический нейрофизиолог, интерпретирующий ЭЭГ, сначала рассмотрит, могло ли повышение медленной тета-активности быть вызвано лечением антипсихотическими или противоэпилептическими препаратами (20) или сонливостью.Медленные дельта-волны, как правило, являются неспецифическим признаком заболевания головного мозга, такого как опухоль мозга, инфекция / абсцесс, лимбический энцефалит, цереброваскулярное заболевание, дегенеративное, воспалительное или демиелинизирующее заболевание мозга или токсическая / метаболическая энцефалопатия. У пациентов с острыми психическими симптомами без каких-либо известных патологических изменений головного мозга и у которых обнаруживается медленная активность ЭЭГ, как правило, следует выполнять тест ЭЭГ, дополненный КТ или МРТ головного мозга (21).
Психиатрические расстройства повышают риск эпилепсии
Пациенты с психотическими или аффективными расстройствами имеют повышенный риск развития эпилепсии (5, 6).Причинно-следственная связь сложна и, вероятно, включает нейробиологические, психосоциальные и / или ятрогенные механизмы (2). Подгруппа пациентов с повторяющимися кратковременными нестабильными депрессивными эпизодами часто имеет аномальную ЭЭГ (рис. 2) и более частую коморбидную эпилепсию, чем пациенты с классическими депрессивными или биполярными расстройствами (22, 23).
Рис. 2 ЭЭГ человека с острым депрессивным периодом. Нормальная фоновая активность. Видны единичные короткие генерализованные асимметричные выделения с атипичными спайками.
В ретроспективном наблюдательном исследовании клинической ЭЭГ в острой психиатрии, проведенном в 2006 г., аномальная ЭЭГ была выявлена у 17% пациентов (24). Немногим менее половины из них страдали эпилепсией, но результаты ЭЭГ изменили терапию только на 1-2% (24). Это исследование было ретроспективным и включало несколько тестов ЭЭГ. По нашему опыту, реальное значение ЭЭГ может быть больше, потому что теперь у нас есть лучший доступ к МРТ и мы используем больше противоэпилептических препаратов в психиатрии. Несмотря на то, что большинство ЭЭГ в норме, результаты могут быть чрезвычайно важны для тех пациентов, чьи тесты выявляют результаты.Поэтому ЭЭГ следует проводить пациентам с состояниями, характеризующимися быстрыми изменениями настроения или поведения, мышечными судорогами или другими кратковременными стереотипными припадками.
Психиатрические симптомы могут быть вызваны эпилепсией
Эпилептические припадки могут напоминать психические расстройства. Длительные эпилептические припадки, такие как сложный парциальный эпилептический статус (CPSE, неконвульсивный статус), могут вызывать длительное нарушение сознания, автоматизм, аффективные изменения, спутанность сознания, амнезию, страх или симптомы шизофреноформного расстройства (25).Височная эпилепсия может вызвать внезапное временное беспокойство или глубокое отчаяние (3, 25). Эпилепсия лобной доли может проявляться припадками с причудливым поведением. Важными дифференциальными диагнозами, среди прочего, являются паническое расстройство, парасомния и психогенные припадки.
Депрессивные или психотические эпизоды также могут быть связаны с эпилептическим припадком во времени. Многие пациенты с эпилепсией сообщают о продромальных изменениях настроения за 1–3 дня до приступа. Эпилептические припадки также могут сопровождаться временными психиатрическими симптомами, такими как постиктальный психоз или постиктальная депрессия.Обычно существует перерыв без симптомов до одной недели (3, 25).
Поскольку, как мы видели, бывает трудно отличить эпилепсию от психических расстройств, пациенты с острыми психическими симптомами должны, как правило, обследоваться как психиатром, так и неврологом, и должен проводиться тест ЭЭГ, независимо от того, болел ли пациент эпилепсией. или нет.
Последствия лечения эпилептиформной активности ЭЭГ
Если на ЭЭГ обнаруживается эпилептиформная активность, невролог должен оценить, есть ли у пациента клиническая эпилепсия.Психические расстройства и симптомы, вызванные текущей эпилептической активностью, следует лечить противоэпилептическими препаратами. Лечение такими препаратами может быть необходимо в исключительных случаях, даже если ЭЭГ не выявляет эпилептиформной активности, поскольку иктальный и постиктальный психозы могут быть вызваны глубоко расположенной лимбической эпилептиформной активностью (20). Однако некоторым пациентам, не страдающим эпилепсией, может быть показано лечение противоэпилептическими препаратами, хотя Кокрановский обзор рекомендовал не применять карбамазепин в плановом порядке для лечения шизофрении (26).Патологические данные ЭЭГ увеличивают показания к назначению противоэпилептических препаратов по сравнению с другими психотропными препаратами, независимо от основных психиатрических симптомов (27, 28).
Полезен ли QEEG в практической психоневрологической диагностике?
Тяжелая депрессия и биполярное расстройство
Известная исследовательская группа использовала QEEG для выявления униполярной и биполярной депрессии с чувствительностью и специфичностью, превышающей 83% (6). Однако используемый метод QEEG не считается клинически полезным.В литературе есть особенно скудные данные о биполярном расстройстве, и в более ранних исследованиях биполярное расстройство часто объединялось в анализы с тяжелой депрессией (29). Большинство пациентов с острой манией имеют нормальную ЭЭГ (30). Также сообщалось о различных результатах у пациентов с тяжелой депрессией, включая увеличение активности правосторонней дельты (31). Мании-подобные эпизоды у пациентов с эпилепсией также связаны с правосторонней дисфункцией головного мозга (25). С другой стороны, в одном слепом исследовании не наблюдалось увеличения ни дельта-активности, ни асимметрии (32).Литература не очень последовательна, и QEEG по-прежнему наиболее полезен в качестве инструмента исследования депрессивных расстройств.
Шизофрения
Есть много сообщений о значительных отклонениях ЭЭГ между пациентами с шизофренией и контрольной группой. John et al. обнаружили преобладание правой стороны по амплитуде во всех частотных диапазонах у депрессивных и шизофренических психотических пациентов (33). У пациентов с шизофренией Gordon et al. обнаружили увеличение преобладания альфа-волны в правой лобной доле (34).В настоящее время наблюдается большой интерес к исследованиям гамма-волн (35). Повышение уровня медленной активности ЭЭГ у пациентов с шизофренией, принимающих и не принимающих лекарства (36), также может быть вызвано сонливостью, так как пациенты с шизофренией спят меньше, чем здоровые люди (37), и имеют меньше шпинделей сна (38). Качество литературы варьируется, и результаты не согласуются. Следовательно, у нас до сих пор нет надежного метода QEEG, способного предоставить конкретную информацию о диагнозе шизофрении.
Может ли ЭЭГ / КЭЭГ предсказать ответ на терапию психиатрическими препаратами?
Цель состоит в том, чтобы избежать недель «ненужного» лечения антидепрессантами у пациентов, которые не ответят на лечение (39). Различные маркеры QEEG коррелируют с ответом на лечение антидепрессантами (40, 41), но невозможно предсказать результаты для отдельных пациентов (30). Следовательно, прогностические методы QEEG пока не могут использоваться в повседневных клинических условиях.
В исследовательской литературе по использованию QEEG в качестве метода диагностики депрессии, биполярного расстройства и шизофрении, к сожалению, преобладают мелкомасштабные исследования без слепой оценки, и даже в крупномасштабных обзорных статьях не было попыток оценить качество метода (42, 43).Тем не менее, QEEG является полезным инструментом исследования, поскольку при визуальной интерпретации ЭЭГ трудно количественно определить пределы нормы (44). Мы хотели бы подчеркнуть, насколько важно закрывать глаза на все будущие исследования и включать достаточное количество здоровых контролей, пациентов и пациентов контрольной группы, если есть хоть какая-то надежда на обнаружение надежных психиатрических маркеров QEEG в будущем.
Заключение
ЭЭГ показана пациентам с впервые возникшим психозом, состояниями, характеризующимися быстрыми изменениями настроения или поведения, или состояниями, характеризующимися неустойчивыми или прогрессирующими когнитивными нарушениями.Цель использования ЭЭГ – выяснить, есть ли у пациента эпилептическая или медленная активность ЭЭГ. Эпилептиформная активность – специфический признак эпилептической этиологии или сопутствующей патологии. Медленная активность ЭЭГ может быть неспецифическим признаком заболевания головного мозга, что обычно требует дальнейшего неврологического обследования. При кратковременных и стереотипных изменениях поведения пациентов с психическими расстройствами следует заподозрить эпилепсию. Эпилептические припадки могут также проявляться в виде психиатрических симптомов или вызывать их.При подозрении на предшествующую эпилепсию терапевт также может направить пациента на ЭЭГ.
Диагностическая ЭЭГ должна интерпретироваться специалистом в области клинической нейрофизиологии. Существует так много источников ошибок, которые необходимо идентифицировать и устранять, что любой QEEG-анализ следует проводить только как дополнение к визуальной интерпретации EEG (45, 46). Патологические данные ЭЭГ увеличивают показания к применению противоэпилептических препаратов по сравнению с другими психотропными препаратами, независимо от основных психиатрических симптомов.
Электроэнцефалограмма в ведении психиатрических состояний
Срок кредита CME для этой статьи истек. Он приведен здесь для справки.
Электроэнцефалограмма (ЭЭГ) играет ограниченную, но решающую роль в понимании и лечении психических состояний. При необычном проявлении важно неврологическое обследование, включающее ЭЭГ. В условиях, когда аномалии ЭЭГ очевидны, ЭЭГ следует рассматривать как часть основного обследования.Упрощенная ЭЭГ может иметь существенную диагностическую ценность, особенно в отделениях неотложной помощи. Сокращенная ЭЭГ может быть сделана за считанные минуты с использованием 10- или 12-канального записывающего прибора.
ЭЭГ как инструмент диагностики
ЭЭГ – чрезвычайно чувствительный вольтметр. Типичный диапазон сигналов составляет приблизительно от 30 до 80 мкВ, но может составлять всего 10 мкВ на некоторых записях или достигать 150 или 200 мкВ при некоторых высоковольтных «пиковых» эпилептических разрядах.Электрические потенциалы, измеренные между двумя любыми электродами ЭЭГ, быстро колеблются или колеблются, обычно много раз в секунду. Эти сигналы ЭЭГ являются результатом суммированных потенциалов поля, генерируемых возбуждающими и тормозными постсинаптическими потенциалами в вертикально ориентированных пирамидных клетках коры.
Одновременная запись мозговых волн из многих участков кожи головы важна, потому что это:
• Позволяет проводить прямые сравнения между гомологичными областями коры
• Позволяет записывать массивы для более четкого определения локальных или региональных аномальных особенностей
• Повышает способность обнаружения различные артефакты (т. е. формы сигналов, не связанные с мозгом), которые могут испортить запись.
В ЭЭГ бодрствующего и расслабленного здорового взрослого человека обычно преобладают частоты от 8 до 13 циклов в секунду (альфа-активность от 8 до 13 Гц).Когда человек сосредотачивает свое внимание или испытывает стресс, частота увеличивается до бета-диапазона (выше 13 Гц). Когда у взрослого начинается сонливость, ритмы ЭЭГ замедляются до тета-диапазона (от 4 до 8 Гц) и, наконец, до дельта-диапазона (ниже 4 Гц) во время сна. Появление чрезмерной теты или любой дельты во время бодрствования является явной аномалией. Хотя чрезмерное бета-значение во время бодрствования связано с тревожными расстройствами, оно не считается аномалией ЭЭГ (по сегодняшним стандартам) и не может использоваться для диагностики тревожных состояний.
Распространенность аномалий ЭЭГ у психиатрических пациентов значительно выше и составляет от 20% до 68% выше, чем у здоровых людей. 1-4 Результаты ЭЭГ в психиатрических группах включают генерализованное или очаговое замедление корковой активности и множество очаговых или генерализованных пароксизмальных разрядов ЭЭГ. Частично причина того, что у этих пациентов такой широкий спектр аномалий ЭЭГ, может заключаться в том, что сигнал ЭЭГ весьма чувствителен ко многим переменным (например, метаболическим, сосудистым, эндокринологическим), которые влияют на функцию ЦНС.
Хотя аномалии ЭЭГ могут не иметь прямой первичной психиатрической диагностической специфичности, они предполагают наличие других, органических / медицинских / физиологических переменных, которые могут способствовать психиатрической картине. Более того, разряды ЭЭГ без явных приступов (т. Е. Изолированные эпилептические разряды) могут иметь поведенческие последствия, такие как эмоциональная лабильность, раздражительность или нарушение контроля над темпераментом, которые выходят за рамки широких диагностических обозначений. 5,6
Таблица
Показания к клинической ЭЭГ у пациентов с психическими расстройствами
На ЭЭГ может быть выявлен 1 из 2 классов отклонений: замедление нормальных ритмов и появление аномальной пароксизмальной (эпизодической) электрической активности наводящий на мысль об эпилептическом процессе.Оба вида аномалий могут быть очаговыми и наводить на мысль о локализованном патологическом процессе или генерализованными и более распространенными, предполагая дегенеративный или метаболический процесс. Если подозревается замедление, пациент должен бодрствовать, пока записывается ЭЭГ; при подозрении на пароксизмальную активность ЭЭГ необходимо проводить как во время сна, так и во время бодрствования. Таблица суммирует показания, при которых ЭЭГ могут оказаться полезными для пациентов с психическими расстройствами.
Необходимость ЭЭГ
Существует несколько психиатрических состояний, при которых было документально подтверждено повышение распространенности эпилептической активности, и которые требуют рассмотрения ЭЭГ на основе наличия симптомов.В общей психиатрической практике основным показанием для начала какой-либо формы органического или неврологического обследования является атипичная картина (, рисунок ).
Рисунок
Сводка типов аномалий, которые может обнаружить ЭЭГ
Главный вопрос заключается в том, является ли устойчивость к стандартным лечебным вмешательствам показанием для получения ЭЭГ. Например, в ряде сообщений о случаях описываются пациенты, которым был поставлен диагноз пограничного расстройства личности (ПРЛ) и у которых впоследствии были обнаружены изолированные эпилептические разряды в одной или обеих височных областях. 7-9 Снайдер и Питтс 8 показали, что пациенты с БЛД имеют значительно более высокую частоту как окончательных, так и менее окончательных аномалий ЭЭГ, чем люди с дистимическим расстройством. Аномалии (в основном корковое замедление) чаще всего были двусторонними и имели фронтальное, височное или лобно-височное распространение.
Было обнаружено, что пациенты с БЛД имеют гораздо более высокую распространенность симптомов, обычно наблюдаемых при сложных парциальных припадках или эпизодическом нарушении контроля над собой, чем пациенты с униполярной депрессией. 8 Точно так же у пациентов с БЛД была гораздо более высокая распространенность пароксизмальной активности ЭЭГ, особенно в задних резких волнах (что указывает на эпилептический профиль).
Арчер и его коллеги 10 обнаружили, что у 6,3% подростков с БЛД и у 2,6% пациентов с дистимическим расстройством наблюдались двусторонние спайко-волновые разряды. Ни у одного из испытуемых в группе сравнения с другими расстройствами личности не было подобных выделений. Таким образом, ЭЭГ может позволить идентифицировать аномалию мозга, которая ответственна за резистентность к лечению.
Исследование пароксизмальной активности
Аутизм. Эпилепсия часто встречается у детей с расстройствами аутистического спектра (РАС). Значительная часть детей с РАС имеет аномальные ЭЭГ, даже те, у которых никогда не было припадков. Нарушения ЭЭГ могут варьироваться от умеренных медленноволновых аномалий до явных эпилептиформных разрядов (эпилептиформные разряды могут быть обнаружены только во время сна и иногда могут потребовать длительного наблюдения).
Tuchman and Rapin 11 исследовали ЭЭГ (включая сон) детей с РАС.Эпилептиформные выделения наблюдались у 59% детей с эпилепсией, но только у 8% детей без эпилепсии. Авторы пришли к выводу, что ЭЭГ не показаны при отсутствии судорог. Когда историческое клиническое ухудшение очевидно, частота эпилептиформных аномалий на ЭЭГ значительно выше (14%), чем у детей без явного ухудшения (6%). Средний ребенок, участвовавший в этом исследовании, был впервые неврологически обследован через 4 года после начала ухудшения состояния. Этот момент подчеркивает необходимость исследований, проводимых на гораздо более ранней стадии болезни.
Оказывает ли лечение для устранения всплесков ЭЭГ терапевтический эффект на поведенческие аномалии у детей с повсеместными нарушениями развития и аутизмом, остается открытым и важным вопросом. 12 Тем не менее, может оказаться наиболее важным попытаться начать лечение при самых ранних признаках болезни, а не после многих лет разрушительных всплесков до начала первого припадка.
Паническое расстройство. Янг и его коллеги 13 описали 5 пациентов с короткими простыми парциальными припадками, имитирующими панические атаки.Они пришли к выводу, что наиболее частым психическим расстройством, которое следует дифференцировать от височной эпилепсии, является паническое расстройство. В их выборке припадки были более короткими и более стереотипными, чем панические атаки. Кроме того, у некоторых пациентов судорожная активность сопровождалась афазией и дисмнезией. Эта дифференциация может быть сложной диагностической, поскольку пациенты с задокументированными сложными парциальными припадками височной доли могут иметь сопутствующие эпизодические эмоциональные симптомы, включая фобию, настоящие панические атаки и тревогу. 14,15
Тони и его коллеги 16 сравнили симптомы панического расстройства – агорафобии с симптомами сложных парциальных припадков. Из-за сходства они пришли к выводу, что у них может быть общий нейрофизиологический субстрат. Могут ли источник и частота изолированных эпилептических разрядов влиять на реакцию на противоэпилептические препараты и затруднять прогнозирование ответа на лечение, также остаются открытыми и важными вопросами.
Повторное насилие и агрессия. Распространенность аномальных ЭЭГ колеблется в широких пределах: от 6,6% у пациентов с приступами ярости и эпизодическим агрессивным поведением до 53% у пациентов с антисоциальным расстройством личности. 17,18 Monroe 19 показали, что противосудорожные препараты могут блокировать эпилептиформные разряды ЭЭГ и могут привести к значительному клиническому улучшению у людей, проявляющих агрессивное поведение. Аналогичным образом, Neppe 20 предоставил доказательства клинической полезности добавления карбамазепина для лечения пациентов с сильной шизофренией с повторяющимися агрессивными эпизодами, у которых также обнаруживаются аномалии височных долей на ЭЭГ, но у которых не было припадков в анамнезе.
В более раннем исследовании снижение агрессивных эпизодов наблюдалось при добавлении карбамазепина к нейролептическому режиму женщин с шизофренией, у которых также были аномалии ЭЭГ. 21 Другие исследования показывают, что противосудорожная терапия может оказывать положительное влияние на агрессивные тенденции независимо от наличия или отсутствия аномалий ЭЭГ. 22
До тех пор, пока не будут проведены большие многоцентровые двойные слепые исследования эффективности, пациенты должны быть уверены, и должны использоваться противосудорожные средства, когда ЭЭГ демонстрирует изолированные эпилептические разряды.
Непокорный СДВГ. Большинство пациентов с СДВГ положительно реагируют на психостимуляторы. Следовательно, ЭЭГ может быть полезной только при отсутствии ответа на лечение. В ряде исследований была обнаружена разная частота аномалий ЭЭГ у детей с СДВГ. Филипс и его коллеги 23 сообщили о скрининге ЭЭГ у детей, госпитализированных в течение 18-месячного периода по поводу поведенческих проблем; 9% имели нарушения с фоновым электрокортикальным замедлением или пароксизмальными разрядами.Авторы пришли к выводу, что скрининг ЭЭГ может иметь ограниченную ценность для детей с поведенческими проблемами, у которых не было клинических признаков неврологического расстройства.
Франк 24 сообщил о значительно более высокой частоте отклонений. В выборке детей с СДВГ у 31% были отклонения от нормы на ЭЭГ. Из детей с аномальными ЭЭГ у 84% наблюдались спайк-волновые разряды; у других наблюдалось чрезмерное фоновое корковое замедление.
Millichap 25 сообщил о 7% случаев явных отклонений, указывающих на судорожное расстройство, и еще 19% умеренно аномальных аритмий, не диагностирующих судорожное расстройство, у детей с СДВГ.На основе своих выводов они предложили следующие 6 показаний для ЭКГ у ребенка с СДВГ:
• Личный или семейный анамнез припадков
• Эпизоды невнимательности, характеризующиеся чрезмерным мечтанием и / или периодическими спутанными состояниями
• Коморбидные эпизодические, неспровоцированные приступы гнева или гнева
• Часто повторяющиеся головные боли
• Травмы головы, энцефалит или менингит в анамнезе, предшествовавшие началу СДВГ
• Нарушения при неврологическом осмотре
Атипичные биполярные или быстрые циклы. Пациенты с быстро меняющимся биполярным расстройством могут демонстрировать изолированные эпилептические разряды на ЭЭГ. Levy и соавторы 26 сравнили ЭЭГ пациентов с быстрым циклом с таковыми пациентов с обычным циклом. На ЭЭГ 3 из 5 пациентов с быстрой сменой циклов наблюдались изолированные эпилептические разряды, по сравнению с отсутствием контрольной группы.
Субиктальные расстройства настроения. Характеристики так называемых «субиктальных расстройств настроения» включают краткую эйфорию, смешанные биполярные эпизоды, короткие тяжелые депрессивные спады с импульсивными попытками самоубийства, компульсивные симптомы, раздражительность и вспышки враждебности, а также заметное предменструальное ухудшение. 27 Пациенты с субиктальными расстройствами настроения также могут иметь парадоксальные реакции на лекарственные средства, влияющие на настроение (литий и антидепрессанты), с лучшим ответом на противосудорожные препараты.
Обратите внимание, что ЭЭГ не способствует диагностике шизофрении или биполярного расстройства, за исключением того, что помогает клиницисту исключить неврологическую причину симптомов, когда у пациента нетипичная картина (например, необычный возраст начала).
Кортикальное замедление в психиатрических условиях
Деменция против псевдодеменции. Поскольку пациенты с запущенной деменцией редко имеют нормальную ЭЭГ, нормальная ЭЭГ может играть важную роль в диагностике случаев псевдодеменции (деменции, вторичной по отношению к депрессии или психозу). Когда деменция и депрессия сосуществуют, важно иметь некоторое представление об относительном вкладе каждого расстройства в общую клиническую картину. Brenner и соавторы 28 сравнили ЭЭГ пациентов с депрессией, деменцией, псевдодеменцией и деменцией плюс депрессия с ЭЭГ здоровых людей того же возраста.Их результаты показывают, что чем больше отклонений от нормы на ЭЭГ, тем меньше вероятность того, что пациент положительно отреагирует на антидепрессанты. Это особенно важно, потому что старение увеличивает вероятность возникновения побочных эффектов от антидепрессантов.
CASE VIGNETTE
56-летняя женщина с болезнью Альцгеймера, которая находилась в доме престарелых в течение 4 лет, перестала есть и была помещена в нейропсихиатрическое отделение психиатрической больницы. Изучая ее анамнез, никогда не было проведено полное обследование на предмет возможных обратимых причин деменции.Было начато всестороннее обследование, которое включало анализ крови, компьютерную томографию и ЭЭГ. Ни в одном тесте не было ничего существенно аномального; ЭЭГ в норме.
Нормальная ЭЭГ несовместима с запущенной стадией болезни Альцгеймера. Поэтому было начато пробное лечение антидепрессантами. Ничего не происходило 2 недели. На третьей неделе пациентка заговорила. Ее речь была полностью дезорганизована с тяжелым психотическим содержанием. Был добавлен галоперидол, и пациент был амбулаторным и мог выписаться из больницы в течение 2 недель.
Возможная очаговая проблема. Пациенты с травмой головы или ранним инсультом мозга в младенчестве или детстве могут развить поведение, которое помогает им компенсировать дефицит, возникший в результате травмы. Такое поведение можно было бы считать ненормальным. ЭЭГ может обнаружить очаговое замедление (чаще всего лобное или височное), которое указывает на пораженную область мозга. Знание о фокальном дефиците с последующей детальной нейропсихологической оценкой может пролить свет на конкретный случай и помочь направить усилия по лечению и реабилитации.
Бред. Дифференциальный диагноз для пациентов с острой дезорганизацией и дезориентацией часто включает делирий. У сильно возбужденных пациентов с делирием ЭЭГ часто помогает определить причину измененного сознания: диффузный энцефалопатический процесс, очаговое поражение головного мозга или непрерывная эпилептическая активность без моторных проявлений (амбулаторный бессудорожный эпилептический статус). Чаще всего у больных делирием развивается токсико-метаболическая энцефалопатия.
Как правило, по мере прогрессирования энцефалопатии происходит диффузное замедление фоновых ритмов, включая альфа (8-13 Гц) и тета (4-7.5 Гц) активность. Дельта-активность (менее 3,5 Гц) обычно не проявляется до тех пор, пока пациент не перестанет реагировать. Основное исключение из приведенного выше правила наблюдается во время отмены алкоголя и во время белой горячки (DTs). Чрезмерная быстрая активность (а не замедление) доминирует на ЭЭГ (бета-активность: от 13 до 30 Гц) у пациентов с делирием отмены алкоголя. 29
CASE VIGNETTE
44-летний мужчина с длительной историей алкогольной зависимости поступил в отделение неотложной помощи с уровнем алкоголя в крови 0.42%. Он был госпитализирован на детоксикацию. По мере того, как его уровень алкоголя начал снижаться, он все больше сбивался с толку. Увеличена дозировка бензодиазепинов. Он постепенно стал возбужденным, и его поместили в 4-точечные ограничения. Вызвали консультацию невролога. Консультант поставил диагноз ДТ и предложил увеличить дозу бензодиазепина. Симптомы продолжали нарастать, несмотря на увеличение доз бензодиазепина. Позже в тот же день у пациента была медицинская консультация. Было высказано предположение, что пациент находится в ятрогенном делирии и что все лекарства следует прекратить.Была получена сокращенная (8 отведений) ЭЭГ, которая показала умеренную степень диффузного замедления, соответствующую энцефалопатии, а не быстрой низковольтной картине, ожидаемой при ДТ. Количество лекарств было быстро уменьшено, и пациент выздоровел.
Ограничения
Электроэнцефалография имеет несколько ограничений, которые накладывают ограничения на предоставляемую информацию. Эти ограничения подробно обсуждались в других источниках. степени импеданса между источником электрического разряда и электродами кожи головы
• Временная выборка (многие важные аномалии ЭЭГ являются пароксизмальными или «эпизодическими» и могут потребовать длительного времени записи)
• Неспецифичность результатов (мозговой электрическая активность может реагировать на раздражители или оскорбления только ускорением или замедлением частоты или повышением или понижением напряжения, либо комбинацией этих двух реакций)
Ряд проблем затрудняет и затрудняет обнаружение изолированных эпилептических разрядов у неэпилептических психиатрических пациентов. дорогой процесс.Стандартная неврологическая подготовка по интерпретации ЭЭГ сильно подчеркивает недостаточную интерпретацию, чтобы избежать стигматизации пациента с диагнозом судорожного расстройства. В психиатрических ЭЭГ аномалии, если они присутствуют, обычно нечасто регистрируются и требуют полной бдительности со стороны переводчика. Вероятность ложноотрицательного результата можно уменьшить, повторяя ЭЭГ или проводя тестирование ЭЭГ в течение продолжительных периодов времени (например, от 1 до 3 дней), что увеличивает шансы записи сигнала ЭЭГ, когда пациент действительно находится в панической атаке или эпизод ярости.
Могут возникнуть дополнительные проблемы, потому что пациент не понимает особых потребностей, связанных с получением точной записи – например, оставаться неподвижным, активировать такие процедуры, как гипервентиляция, или не спать всю ночь перед процедурой (лишение сна улучшает обнаружение изолированных эпилептических разрядов. ), или расслабление и засыпание во время теста. Кроме того, во время теста пациент может вести себя ненадлежащим образом. Эти факторы требуют, чтобы лаборатория была помещена в психиатрически ориентированное пространство с технически подготовленными психиатрами, которые могут помочь пациенту (особенно детям) расслабиться и сотрудничать.
Содержание, представленное здесь, в значительной степени заимствовано из учебника «Стандартная электроэнцефалография в клинической психиатрии: практическое руководство». 31
Примечание. Эта статья была первоначально опубликована как CME в майском выпуске журнала Psychiatric Times за 2013 год. С тех пор некоторые его части могли быть обновлены.
Раскрытие информации:
Нэш Бутрос, Мэриленд, не раскрывает информацию, о которой следует сообщать.
Наталья Яворска, доктор философии, магистр наук (эксперт / рецензент), не раскрывает информацию, о которой следует сообщать.
Каталожные номера:
1. Tucker GJ, Detre T, Harrow M, Glaser GH. Поведение и симптомы психиатрических больных и электроэнцефалограмма. Arch Gen Psychiatry. 1965; 12: 278-286.
2. Струве Ф.А. Необходимость и значение обеспечения рутинных электроэнцефалограмм у психиатрических пациентов: предварительный отчет по вопросу о направлениях. Клин Электроэнцефалогр. 1976; 7: 115-130.
3. Струве Ф.А. Результаты ЭЭГ, обнаруженные при рутинном скрининге психиатрических пациентов: связь с предварительным ожиданием положительных результатов. Клин Электроэнцефалогр. 1977; 8: 47-50.
4. Fenton GW, Standage K. Клиническая электроэнцефалография в психиатрической службе. Rev Can Psychiatrie. 1993; 38: 333-338.
5. Boutros NN. Эпилептиформные разряды у психиатрических пациентов: противоречие, нуждающееся в воскрешении. Clin EEG Neurosci. 2009; 40: 239-244.
6. Шелли Б.П., Trimble MR, Бутрос Н.Н. Электроэнцефалографические нарушения ритма головного мозга в тройке неэпилептических, психоневрологических и нейроповеденческих расстройств. J Neuropsychiatry Clin Neurosci. 2008; 20: 7-22.
7. Cowdry RW, Pickar D, Davies R. Симптомы и результаты ЭЭГ при пограничном синдроме. Int J Psychiatry Med. 1985-1986; 15: 201-211.
8. Снайдер С., Питтс В.М. мл. Электроэнцефалография пограничного расстройства личности DSM-III. Acta Psychiatr Scand. 1984; 69: 129-134.
9. Месснер Э. Скрытые сложные парциальные припадки в психотерапии. Am J Orthopsychiatry. 1986; 56: 323-326.
10. Арчер Р.П., Струве Ф.А., Болл Д.Д., Гордон Р.А. ЭЭГ при пограничном расстройстве личности. Biol Psychiatry. 1988; 24: 731-732.
11. Тухман Р.Ф., Рапин И. Регресс при повсеместных нарушениях развития: судороги и электроэнцефалограмма тройничного нерва коррелируют. Педиатрия. 1997; 99: 560-566.
12. Tharp BR. Эпилептические энцефалопатии и их связь с нарушениями развития: вызывают ли спайки аутизм? Ment Retard Dev Disabil Res Rev. 2004; 10: 132-134.
13. Young GB, Chandarana PC, Blume WT, et al. Припадки мезиальной височной доли, проявляющиеся тревожными расстройствами. J Neuropsychiatry Clin Neurosci. , 1995; 7: 352-357.
14. Подписывающее лицо SF. Судорожное расстройство или паническое расстройство? Am J Psychiatry. 1988; 145: 275-276.
15. Spitz MC. Паническое расстройство у пациентов с эпилепсией: диагностическая ловушка. Эпилепсия. 1991; 32: 33-38.
16. Toni C, Cassano GB, Perugi G, et al. Психосенсорные и связанные с ними явления при паническом расстройстве и височной эпилепсии. Compr Psychiatry. 1996; 37: 125-133.
17. Блейк П.Я., Пинкус Дж. Х., Бакнер С. Неврологические аномалии у убийц. Неврология. , 1995; 45: 1641-1647.
18. Стаффорд-Кларк Д., Тейлор Ф.Х. Клинические и электроэнцефалографические исследования заключенных, обвиненных в убийстве. J Neurol Neurosurg Psychiatry. 1949; 12: 325-330.
19. Monroe RR. Противосудорожные препараты в лечении агрессии. J Nerv Ment Dis. 1975; 160: 119-126.
20. Неппе VM. Карбамазепин в качестве дополнительного лечения у неэпилептических хронических стационарных пациентов с аномалиями височной доли ЭЭГ. J Clin Psychiatry. 1983; 44: 326-331.
21. Hakola HP, Laulumaa VA. Карбамазепин в лечении тяжелых шизофреников. Ланцет. 1982; 1: 1358.
22. Ясса Р., Дюпон Б. Карбамазепин в лечении агрессивного поведения у больных шизофренией: клинический случай. Can J Psychiatry. 1983; 28: 566-568.
23. Филлипс Б.Б., Дрейк М.Э. младший, Хиттер С.А. и др. Электроэнцефалография при детском поведении и расстройствах поведения. Клин Электроэнцефалогр. 1993; 24: 25-30.
24. Фрэнк Ю. Потенциалы, связанные со зрительными событиями, после применения метилфенидата и вальпроата натрия у детей с синдромом дефицита внимания и гиперактивности. Клин Электроэнцефалогр. 1993; 24: 19-24.
25. Millichap JG. Синдром дефицита внимания с гиперактивностью и электроэнцефалограмма. Epilepsy Behav. 2000; 1: 453-454.
26. Леви А.Б., Дрейк М.Э., Шай К.Е. ЭЭГ-свидетельства эпилептиформных пароксизмов у пациентов с быстрым биполярным расстройством. J Clin Psychiatry. 1988; 49: 232-234.
27. Himmelhoch JM. Церебральная дисритмия, токсикомания и природа вторичных аффективных заболеваний. Psychiatr Ann. 1987; 17: 710-727.
28. Бреннер Р.П., Рейнольдс К.Ф., 3-й, Ульрих РФ. Результаты ЭЭГ при депрессивной псевдодеменции и деменции со вторичной депрессией. Electroencephalogr Clin Neurophysiol. 1989; 72: 298-304.
29. Рейли Э.Л., Гласс Г, Фейлас Л.А. ЭЭГ в центре алкогольной детоксикации и лечения. Клин Электроэнцефалогр. 1979; 10: 69-71.
30. Струве Ф.А. Клиническая электроэнцефалография как метод оценки в психиатрической практике.В: Hall RCW, Beresford TP, ред. Справочник по психиатрическим диагностическим процедурам. Woodstock, GA: Spectrum Publications; 1985.
31. Boutros NN, Galderisi S, Pogarell O, Riggio S, eds. Стандартная электроэнцефалография в клинической психиатрии: Практическое руководство. Чичестер, Великобритания: John Wiley & Sons; 2011.
Роль электроэнцефалографии в диагностике и лечении нейропсихиатрических синдромов пограничной зоны
Indian J Psychol Med.2017 май-июнь; 39 (3): 243–249.
Саданандавалли Ретнасвами Чандра
Отделение неврологии, Национальный институт психического здоровья и неврологии, Бангалор, Карнатака, Индия
А. Ашиб
Отделение неврологии, Национальный институт психического здоровья и нейронаук,
, Бенгалака, Индия Сантош Даш
Отдел неврологии, Национальный институт психического здоровья и неврологии, Бангалор, Карнатака, Индия
Нихил Ретна
1 Отдел клинических неврологии, Национальный институт психического здоровья и неврологии, Бангалор, Карнатака,
Кару Венката Рави Теджа
1 Департамент клинических неврологии, Национальный институт психического здоровья и неврологии, Бангалор, Карнатака, Индия
Томас Грегор Иссак
2 Департамент психиатрии, Национальный институт психического здоровья и неврологии , Карнатака, Индия
900 02 Департамент неврологии, Национальный институт психического здоровья и неврологии, Бангалор, Карнатака, Индия1 Департамент клинических неврологии, Национальный институт психического здоровья и неврологии, Бангалор, Карнатака, Индия
2 Департамент психиатрии, Национальный институт психического здоровья и неврологии, Бангалор, Карнатака, Индия
Адрес для корреспонденции: Dr.Саданандавалли Ретнасвами Чандра Факультетский блок, нейроцентр, Национальный институт психического здоровья и неврологии, Бангалор – 560 029, Карнатака, Индия. Электронная почта: moc.oohay@isasardnahcrd Авторские права: © 2017 Индийское психиатрическое обществоЭто статья в открытом доступе, распространяемая в соответствии с условиями лицензии Creative Commons Attribution-NonCommercial-ShareAlike 3.0, которая позволяет другим создавать ремиксы, настраивать и использовать работать в некоммерческих целях при условии указания автора и лицензирования новых произведений на идентичных условиях.
Abstract
Нарушения пограничной зоны включают неврологические расстройства с психическими симптомами и признаками, а также психические расстройства с мягкими неврологическими особенностями. Это становится поводом для больших диагностических и терапевтических проблем. В этой статье мы проанализировали некоторые имитаторы, такие как эпилепсия, деменция, некоторые формы энцефалита и чисто психические заболевания, которые вызывают проблемы при принятии решений из-за мягких неврологических особенностей и полезности электроэнцефалографии (ЭЭГ) в качестве простого диагностического инструмента. в дифференциации некоторых из этих состояний друг от друга, а также в терапевтической роли ЭЭГ в некоторых из этих расстройств.Мы ретроспективно взяли индексные случаи, которые вызвали у нас проблемы при принятии решений за последние 5 лет, и коррелировали с окончательным диагнозом, параметрами ЭЭГ, а также литературой, доступной через поиск PubMed, используя определенные ключевые слова на основе выявленных условий. ЭЭГ может быть нормальной при органических заболеваниях и ненормальной при психических заболеваниях. Типичные результаты ЭЭГ при психоневрологических синдромах указывают на конкретный диагноз. Мягкие изменения ЭЭГ часто встречаются при психических расстройствах и не указывают на органичность.ЭЭГ можно использовать для оценки эффективности и токсичности терапевтических агентов в психиатрии. Тренировка на основе биологической обратной связи для поддержания определенного ритма мозга используется при психических расстройствах в качестве фармакосберегающего средства.
Ключевые слова: Электроэнцефалография , нейропсихиатрические синдромы пограничной зоны , терапия
ВВЕДЕНИЕ
Человеческий мозг – удивительное творение божественности, и, как сказал Гиппократ, «человек должен знать, что мозг не из ничего, кроме приходят эмоции и их расстройства.«Когда они возникают без связанных структурных изменений, становится трудно решить, является ли он органическим или неорганическим. Психиатрические симптомы, вызванные органическими заболеваниями головного мозга, можно назвать «симптомами нейропсихиатрической пограничной зоны». Познание – это процесс, с помощью которого мы понимаем и влияем на то, как мы чувствуем различные события. [1] Мозг – это удивительная структура с хорошими связями, и нарушение любой части связности может привести к появлению группы симптомов пограничной зоны, которые трудно охарактеризовать.Электроэнцефалография (ЭЭГ), являясь инструментом функциональной оценки, имеет важное значение для оценки этих нарушений. Изменения эмоций и поведения считаются неотъемлемой частью психических расстройств, но в основном это лимбическая функция, измененная социальными и культурными практиками конкретного общества. В ведической литературе ум – это канал между материальным миром и вселенским сознанием. Органы чувств действуют как щупальца, сканируя мир и питая поверхностный разум. Более глубокая часть связана с универсальным сознанием.«Чинта» – это процесс мышления, «Вичарья» – это принимать или отвергать. «Ухья» – это логика, «Дхья» – это эмоция, а «Санкальпа» – это решение, и это инструменты ума для сортировки. Его опыт может быть измерен в макроуровне и простирается до абстрактности. [3,4,5] Индивидуальные вариации зависят от развития, окружающей среды, эпигенетики и генетики. Импульсивное поведение, основанное на инстинктах, – это лимбическая функция. С развитием зеркальных нейронов и быстрым ростом в эволюционной шкале корковый мониторинг и запреты лимбических функций помогли дифференцировать поведение человека от других животных и приматов.
НЕЙРОННАЯ ОСНОВА ПСИХОПАТОЛОГИИ
Существование специализированных эмоциональных цепей в мозге было постулировано Дамасио и др. . в 2000 г. [2] Лимбическая система – это тесно связанная область мозга, включающая структуры вокруг межжелудочкового отверстия и простирающаяся до ствола мозга. Дорсолатеральная префронтальная кора контролирует свою функцию в отношении социального познания и поведения, основанных на культуре. Миндалевидное тело, вентральное полосатое тело, включая прилежащее ядро, островок, переднюю поясную извилину, медиальную префронтальную кору и орбитофронтальную кору головного мозга образуют ключевые структуры в цепи обработки эмоций.Это включает в себя обнаружение и оценку ярких стимулов, переживания и регуляцию аффективной реакции. Кортикальный мониторинг лимбических функций основан не только на схемах, но и на химических веществах. Серотонинергические цепи в префронтальной коре, когда дисфункциональны, вызывают агрессию. [6] Центральное ядро миндалины до ретикулярного ядра называется «цепью вздрагивания». Страх лучше воспринимается миндалевидным телом, гнев – орбитофронтальной корой и прилежащим ядром. Цепи участвуют в автоматических регулирующих эмоциональных реакциях.Вентромедиальная префронтальная кора участвует в обратном обучении на основе предыдущего опыта. Подавление отрицательных ответов осуществляется тормозящими связями от префронтальной коры к миндалевидному телу. Нарушение серотониновой системы связано с агрессией и насилием. Аномальные адаптивные схемы вызывают аномальные эмоции. [6]
СИМПТОМЫ НЕЙРОПСИХИАТРИЧЕСКОЙ ПОГРАНИЧНОЙ ЗОНЫ
Это ситуации, когда человек не уверен, является ли конкретный симптом органическим или неорганическим, из-за природы явления, когда психические симптомы являются результатом неврологического инсульта или психических расстройств, когда мягкие электрофизиологические признаки затрудняют постановку диагноза. .
К органическим заболеваниям, которые иногда могут вызывать симптомы пограничной зоны, относятся эпилепсия, деменция, делирий, иммуноопосредованные энцефалопатии, прионные болезни и болезни, вызываемые медленными вирусами.
Также наблюдаются явления «перечитывания ЭЭГ» у пациентов с психическими заболеваниями, которые имеют серьезные последствия для пациента. Поэтому очень важно соотнесение с клинической картиной.
СИМПТОМЫ ПОГРАНИЧНОЙ ЗОНЫ ПРИ ЭПИЛЕПСИИ
В главах 8 и 10 Чарака Самхита эпилепсия описывается как Абасмара и классифицируется как Акшепака (простой тип), Апантрака (эпилептический статус).Даруна апатанрака (психогенный). Он также описал Пурварупу, или ауру, и Рупу, как сам ictus. Сложный частичный тип описывается как доминантный «Питта» и как рефрактерный «саннипатая». [7,8] Эпилепсия долгое время оставалась психиатрической нозологией, пока не была радикально пересмотрена Хаглингом Джексоном. Брут и Каска, которые замышляли убить Цезаря, заболели падением и были объявлены сумасшедшими. Тем не менее, эпилепсия прочно стоит в роли болезни зоны моста, учитывая ее тесную связь с психиатрической симптоматикой.[9]
Симптомы пограничной зоны обычно являются причиной беспокойства при эпилепсии, связанной с локализацией, и у пациентов с неэпилептическими приступами. Пациенты с неэпилептическими приступами также могут иметь настоящие судороги, серьезные или незначительные психические заболевания и т. Д. В целом, иктальная ЭЭГ [] полезна в этой ситуации, помимо других признаков, таких как у женщин в начале -х годов -го десятилетия. Приступы обычно наблюдаются в присутствии других людей, в основном во время бодрствования или просто при засыпании, но не во время глубокого сна с сохранением внутреннего сознания, не в фазе движений, толчков таза, отсутствия глазных признаков или закрытых глаз, отсутствия недержания мочи и травм на кончике тела. язык, а не стороны и т. д.Иктальная ЭЭГ при истинных приступах показывает бета-активность, всплески или всплески и волны, начиная с области начала. Он нарастает по амплитуде и частоте и становится генерализованным, тогда как при неэпилептических приступах он показывает только артефакты движения.
Электроэнцефалография показывает иктальное нарастание от T2 с увеличением частоты, амплитуды и генерализации (синяя стрелка).
ЗАПОРЫ В ПЕРЕДНЕЙ ДАЛЕ И СИМПТОМЫ ПОГРАНИЧНОЙ ЗОНЫ. разгадкой будут стереотипные и ночные приступы.При участии доминантного полушария они неоднократно называют имена богов, произносят неразборчивые слова, также встречаются смех, крики и ругательства [9]. Дополнительное вовлечение моторной области вызывает ипсилатеральную, контралатеральную или двустороннюю тоническую позу рук и ног в приведении со стоном или плачем и сохранением сознания. Гримаса на лице, сильные удары ногами, толчки тазом, смех, переворачивание, раскачивание, выгибание, педалирование, толчки, автоматизм жестов и сложное поведение, свист, рвота, плач, смех и причудливые приступы наблюдаются при мезиально-лобных, поясных, орбитофронтальных и др. и лобно-полярное происхождение.[10] Рисунок четырех проявлений конечностей, копролалия, манипуляции с гениталиями без постиктальной сонливости и некоторые приступы неотличимы от парасомнии. [11,12]
Принудительное мышление может происходить в лобных очагах, обонятельных галлюцинациях, жестовых автоматизмах, несформированной или сформированной речи наблюдается в орбитофронтальной области, страхе, жевании, слюноотделении, симптомах гортани в оперкулярной области и т. д., ЭЭГ, как иктальная, так и интерктальная, полезна, показывая особенности фокальных медленных волн, спайков и волн, смены фаз и т. д., []. Мутации никотиновой альфа-4-субъединицы холинергического рецептора (CHRNA4) в хромосомах 21q13 и 1q21 (CHRNB2 проявляется в виде аутосомно-доминантных приступов лобных долей, которые проявляются задыханием, стоном, вокализацией и т. Д.)
(a) Медиальная височная эпилепсия с обращением фазы T2 (синяя стрелка). (b) Фронтальные ПЛЭД (синяя стрелка)
ВРЕМЕННЫЕ ПРИПОРЫ НА ДНЕ
Эпилептический статус без судорог может проявляться как длительное сумеречное состояние с частичной реактивностью, нарушенной речью, квазицеленаправленным автоматизмом и т. д.[13] Аура, которая является самой ранней частью приступа, при котором сохраняется сознание, может проявляться как тревога, паника, дежа вю – состояние вынужденного мышления, джамай вю, дежа веку, дежа этенду, когда знакомые места крайне ошибочно воспринимаются как незнакомые. или наоборот, ощущение того, что слышал какие-то слова раньше или пережил определенную эпоху. Простые парциальные припадки могут проявляться как внезапные психические симптомы с резким спадом. Часто встречается иктальная и межприступная ярость. Вспышки смеха без веселья называются гелеобразными приступами, плач без печали – слезоточивым приступом.Передняя височная эпилепсия может проявляться просто эпизодами странного запаха, мезиальная височная эпилепсия может проявляться обонятельными, вкусовыми галлюцинациями, страхом, бледностью, полнотой лица, покраснением, тошнотой, вегетативными особенностями, гипервентиляцией, постиктальным кашлем и ЭЭГ показывает передние временные изменения в форма смены фаз, всплесков, медленных волн или всплесков и волн. Также можно увидеть индикаторы BiPLED и PLED [рисунок и]. Синдром Ландау-Клеффнера – это состояние, при котором пациенты имеют немое состояние из-за иктальной афазии.Визуализация будет нормальной при подозрении на структурную патологию в доминантных полушариях, но диагностическая ЭЭГ показывает доминирующие разряды над левым полушарием во время бодрствования и генерализованные разряды во время сна []. Боковые височные эпилепсии проявляются слуховыми галлюцинациями, иллюзиями, сновидениями, неправильным восприятием зрительных образов и изменениями языка на доминирующей стороне. ЭЭГ показывает односторонние или двусторонние спайки в средних или задних височных отведениях. Аутосомно-доминантная частичная эпилепсия со слуховыми особенностями – это особый тип приступа, при котором слышны несформированные звуки, жужжание, изменение громкости или высоты звука или сформированные звуки, подобные звукам определенных певцов или звукам из прошлого.[12] Это связано с геном LG11 и показывает выделения в височных или затылочных отведениях.
Синдром Ландау-Клеффнера с доминирующими очаговыми разрядами слева во время бодрствования, которые обобщаются во время сна (синяя стрелка)
ПРИПОРЫ ПАРИЕТАЛЬНОЙ ДВОЙНОЙ КОСТИ или что часть тела перемещается, потеря осознания части или асоматагнозия, макросоматогнозия (ощущение большой), микросоматогнозия (ощущение маленькой части тела), удлиненная гиперсхематика, укороченная или гиперсхематическая, лишние конечности и т. д., Боль в лице или языке, мучительные или колющие ощущения и пиломоторные приступы, характеризующиеся эпизодами мурашек и т. Д., Наряду со сформированными галлюцинациями, метаморфопсией и спутанностью сознания в задней теменной доле; головокружение, дезориентация во времени и ощущение живота в нижней теменной доле; парацентральные судороги могут проявляться в виде ощущений на противоположных половых органах и т. д. Повторяющееся нарушение речи может происходить на доминирующей стороне, вкусовые галлюцинации в жаберной крышке, психопаретическая конечность, характеризующаяся ощущением неспособности двигаться конечностью, возникает в надсильвийской области.ЭЭГ показывает изменения в теменной области или может быть нормальным [].
Электроэнцефалография, показывающая эпилептические разряды в теменных отведениях (синяя стрелка)
ЭПИЛЕПСИЯ ЗАМЯТОЧНОЙ ЛОБЫ
Видение ярких или цветных огней, амавроз, скотомы, изменение размера и формы предметов, сформированные сцены, такие как просмотр фильмов, телеопсия вызывает ощущение несоответствия ориентация объектов, эпилептическая аутоскопия, при которой наблюдается зеркальное отражение самого себя, и т. д., которые носят эпизодический характер. показывает аномалии тройничного нерва в затылочной области.
Электроэнцефалография, показывающая эпилептические разряды в затылочных отведениях (синяя стрелка)
СИМПТОМЫ ПОГРАНИЧНОЙ ЗОНЫ В ДЕМЕНЦИИ И РОЛЬ ЭЛЕКТРОЭНЦЕФАЛОГРАФИИ
Лобно-височная деменция
Поскольку ухудшение памяти в литературе относительно менее серьезное (11,1% в нашем исследовании) психические симптомы проявляются на ранней стадии, эти пациенты не соответствуют критериям деменции в соответствии с диагностическим и статистическим руководством по психическим расстройствам-IV на ранних стадиях. Это приводит к значительной задержке диагностики, что приводит к проблемам в лечении и прогнозировании.Уровень агрессии и ажитации наблюдается у 85,7%, апатии – у 35%; растормаживание 50%. Стереотипное поведение также наблюдается в 25%, проблемы с питанием, бред и паранойя, а также целый спектр характеристик, связанных с зависимостью от окружающей среды, таких как накопление, использование, имитация, гиперсексуальность, антисоциальная одержимость и блуждание и т. Д. Эта интересная комбинация нейропсихологических симптомов делает это У этих пациентов сложнее отличить органичность от чисто позднего психоза ». Нейропсихиатрические симптомы при БА не редкость.Helkala и др. . (1991) сообщили о более значительном снижении праксисных функций у пациентов с болезнью Альцгеймера с аномальной ЭЭГ на ранних этапах болезни, и большинство апраксий часто ошибочно принимают как психологические, поскольку пациенты держат общие предметы, как будто они никогда не держали их раньше, демонстрируют странное поведение и теряются. в привычной среде и путают с одеванием. Применение шкалы Джонкмана четко устанавливает органичность в этой ситуации простым и экономичным способом. [14,15]
Хорошо известные аномалии ЭЭГ при болезни Альцгеймера включают замедление доминирующего заднего альфа-ритма; появление тета- и дельта-активности; и генерализованные всплески медленной активности, которые обычно максимальны в лобных и височных отведениях.[15] Изменения ЭЭГ при корковой деменции (как болезнь Альцгеймера, так и лобно-височная деменция) показывают корреляцию между аномалиями ЭЭГ, клинической тяжестью деменции и общим объемом серого вещества, оцененным с помощью объемной магнитно-резонансной томографии головного мозга. [15] Психиатрические симптомы характерны для варианта и спорадического типа болезни Крейтцфельдта – Якоба (БКЯ). В восьмидесяти процентах случаев наблюдались психические симптомы депрессии, беспокойства, психоза, нарушения контроля поведения, нарушения сна в течение первых 100 дней болезни, при этом в 26% случаев наблюдались проявления до формального диагноза, а диагностическая ЭЭГ [].
Электроэнцефалография, показывающая разряды со скоростью 1 / с, типичные для болезни Крейтцфельдта – Якоба (синяя стрелка)
Диффузная болезнь с тельцами Леви
Длительные периоды созерцания космоса, снижение внимания, улучшение памяти, эпизоды неорганизованной речи, резкие колебания и повторяющиеся зрительные галлюцинации животных и людей. ЭЭГ показывает низкочастотный, малореактивный альфа с низкой амплитудой.
Условная отрицательная вариация
Ричард Кейтон в 1875 году впервые использовал термин отрицательная вариация при описании электрической активности серого вещества, а Уолтер (1964) ввел термин условная отрицательная вариация (CNV).Во время подготовки к ожиданию и реакции медленно возрастающий отрицательный сдвиг появляется до появления стимула. Первый стимул дает подготовительный сигнал для двигательной реакции, которая должна выполняться во время второго стимула. Феномен ожидания порождает документированную волну неизвестного происхождения. CNV может быть вызван стандартной парадигмой времени реакции (S1 – S2-двигательный ответ) или только парными стимулами без какой-либо двигательной реакции (парадигма S1 – S2). Первый стимул (S1) – это подготовительный сигнал к императивному стимулу (S2), на который пациент реагирует.В интервале S1 – S2 присутствуют ранняя и поздняя компоненты CNV. Ранняя CNV указывает на процессы возбуждения, а позднее CNV – на внимание к экспериментальной задаче. Наличие волны ожидания или CNV указывает на псевдодеменцию. [16]
Лимбический энцефалит
Когда в этих регионах возникает воспаление, у пациентов наблюдается подострый начальный синдром спутанности сознания, психиатрические симптомы, судороги, проблемы с памятью, апатия, паника, аутизм и шизофренические особенности. [17] На ЭЭГ выявлено отклонение от нормы у максимального количества пациентов: 95.5%. Периодические латерализованные эпилептиформные разряды наблюдались у 18,5%. Диффузные эпилептиформные разряды наблюдались у 18,5%, что свидетельствует о вероятном бессудорожном статусе. Легкие положительные трехфазные волны наблюдались у 13,6%, а неспецифические отклонения в виде чрезмерных тета и многоочаговых острых волн наблюдались у 45,45% пациентов [17]. ПЛЕДЫ, ДВУСТОРОННИЕ, ТРЕХФАЗИЧЕСКИЕ ВОЛНЫ и ДЕЛЬТА-ЩЕТКА, а также неспецифические изменения ЭЭГ являются обычными. Энцефалит, связанный с рецепторами NMDA (NMDAR), становится все более признанной этиологией ранее необъяснимой энцефалопатии и энцефалита.У большинства детей с энцефалитом против NMDAR наблюдается диффузное замедление или прежде всего замедление. Недавно был замечен уникальный электрографический паттерн, характеризующийся ритмической дельта-активностью с частотой 1–3 Гц с наложенными всплесками ритмической дельта-активности с частотой 20–30 Гц, «скачущей» на каждой дельта-волне и получившей название «крайняя дельта-кисть» (EDB). Важное практическое значение состоит в том, что обнаружение EDB может быть уникальным электрографическим маркером для подгруппы пациентов с более тяжелым заболеванием.Хотя еще не известно, является ли картина EDB специфичной для энцефалита против NMDAR, ее наличие в правильном клиническом контексте должно вызывать серьезные подозрения в отношении диагноза. [17]
ДВУСТОРОННИЕ И ДЕЛЬТА-ЩЕТКА в электроэнцефалографии (синяя стрелка)
ПАЦИЕНТ, НЕ ОТВЕТСТВЕННЫЙ
Пациент, не отвечающий на лечение, может страдать кататонией, структурным заболеванием головного мозга или передозировкой наркотиков, для которых ЭЭГ служит простым и полезным инструментом скрининга. У больных кататонией ЭЭГ в норме.Передозировка препаратом проявляет диффузную бета-активность и поэтому называется бета-комой []. Кома веретена показывает диффузные веретена и локализует патологию в таламо-гипоталамической области. Альфа-кома показывает диффузную инертную альфа-фазу и указывает на патологию в стволе мозга. Дельта-кома показывает дельта-активность и указывает на тяжелое структурное или метаболическое заболевание [].
Диффузная бета-активность из-за передозировки лекарством и поэтому называется бета-комой (синяя стрелка)
Дельта-активность и указывает на тяжелое структурное или метаболическое заболевание (синяя стрелка)
ЭЛЕКТРОЭНЦЕФАЛОГРАФИЯ В ДЕЛИРИИ
Делирий – это состояние сознания, при котором пациент не может думать с обычной скоростью и ясностью при нарушенном сознании, памяти, ориентации, языке, кратковременные изменения восприятия и часто общее состояние здоровья с деменцией или без нее.ЭЭГ показывает нереактивную альфа с выпадением, генерализованным замедлением, затылочным замедлением и т. Д. Устойчивое и продолжительное замедление указывает на делирий, осложняющий деменцию (затемнение).
ПОКАЗАНИЯ К ЭЛЕКТРОЭНЦЕФАЛОГРАФИИ ПРИ ПОЯВЛЕНИИ ПСИХИАТРИЧЕСКИХ НАРУШЕНИЙ СЛЕДУЮЩЕЕ.
Поздний нефемейный психоз, рефрактерные поведенческие проблемы, первый эпизод шизофрении после 4 -го -го десятилетия, когнитивные расстройства и нарушения развития. Количественная ЭЭГ полезна для дифференциации делирия, деменции и депрессии.Здоровые люди с аномалией ЭЭГ в 10–15%. Шизофрения в 25% случаев с биполярным аффективным расстройством у 20%. [18]
ЭЭГ при шизофрении показывает увеличение лобного бета, увеличение медленных волн и уменьшение веретен сна. Дрожь – это термин, применяемый к низкой амплитуде, дезорганизованной быстрой активности, с пониженной или отсутствующей альфа, а иногда и с избытком медленной активности, бета-волнам высокой амплитуды.
Эпилептиформные выделения наблюдаются при следующих состояниях. Панические атаки, синдромы дефицита внимания с гиперактивностью, агрессия и аутизм.Замедление наблюдается при остром состоянии спутанности сознания, депрессии, алкогольной интоксикации и постконтузионных синдромах. Обычно наблюдаемые изменения ЭЭГ при психических заболеваниях следующие. При шизофрении наблюдается левая височная тета, при расстройствах настроения – правая височная тета и спайки или волны 6 раз в секунду [], положительные спайки, небольшие острые спайки. Хронический алкоголизм показывает нерегулярные двусторонние спайки; импульсивный человек показывает больше положительных всплесков, пациенты с дислексией демонстрируют множество ненормальных паттернов.
Пики и волны 6 / с при расстройствах настроения (синяя стрелка)
РОЛЬ ЭЛЕКТРОЭНЦЕФАЛОГРАФИИ В ПСИХИАТРИЧЕСКОЙ ФАРМАКОЛОГИИ
Это полезно для мониторинга токсичности психотропных препаратов и прогнозирования ответа на лечение.Использование клозапина требует тщательного наблюдения в поисках эпилептических выделений. Бета-кома укажет на передозировку препарата; Передозировка литием вызовет медленные волны, резкие волны и среднеположительные волны, напоминающие CJD. Другое использование ЭЭГ в терапии – нейробиоуправление, которое работает как естественный AED. Вознаграждает мозг за удержание определенной частоты, и пациенты учатся формировать желаемый образец мозговых волн. Он корректирует дефицит регуляторной функции, связанной с вниманием, возбуждением и бдительностью. Бета-состояние улучшает возбуждение и депрессию.Сенсорно-двигательный ритм (СМР) вызывает спокойствие и расслабление. Левая сторона SMR и правая нейробиоуправление корректируют дисрегуляцию, а тренировка правой стороны помогает при социальном и эмоциональном расстройстве поведения. [15,16,17,18]
ЗАКЛЮЧЕНИЕ
ЭЭГ может быть нормальным при органических заболеваниях и ненормальным при психических заболеваниях. Типичные данные ЭЭГ при психоневрологических синдромах указывают на конкретный диагноз. Мягкие изменения ЭЭГ часто встречаются при психических расстройствах и не указывают на органичность. ЭЭГ можно использовать для оценки эффективности-токсичности терапевтических агентов в психиатрии.Тренировка на основе биологической обратной связи для поддержания определенного ритма мозга используется при психических расстройствах в качестве фармакосберегающего средства.
Финансовая поддержка и спонсорство
Нет.
Конфликт интересов
Конфликта интересов нет.
СПИСОК ЛИТЕРАТУРЫ
1. Миллан М.Дж., Аджид Ю., Брюн М., Буллмор Е.Т., Картер С.С., Клейтон Н.С. и др. Когнитивная дисфункция при психических расстройствах: характеристики, причины и поиски улучшенной терапии. Nat Rev Drug Discov.2012; 11: 141–68. [PubMed] [Google Scholar] 2. Damasio AR, Grabowski TJ, Bechara A, Damasio H, Ponto LL, Parvizi J, et al. Подкорковая и корковая активность головного мозга при ощущении самопроизвольных эмоций. Nat Neurosci. 2000; 3: 1049–56. [PubMed] [Google Scholar] 3. Чандра С.Р., Рагаван С. Потенциалы, связанные с эндогенными событиями, у пациентов с псевдоприпадками. Выписки из летописи Индийской академии неврологии. Конференция IAN, Ранчи. 1990 [Google Scholar] 4. Chandra SR. Мозг – это вместилище души? Обзоры по неврологии IAN, программы непрерывного медицинского образования Индийской академии неврологии.2002: 11–9. [Google Scholar] 5. Чандра С.Р., Рамачандран А. Аназогнозия при потере памяти у пациентов с деменцией. Описательное исследование индийского опыта. Оригинальная статья. ТАПИЙ. 2011; 3 (3): 6–8. [Google Scholar] 6. Дэвидсон Р.Дж., Патнэм К.М., Ларсон К.Л. Дисфункция нейронных цепей регуляции эмоций – возможная прелюдия к насилию. Наука. 2000; 289: 591–4. [PubMed] [Google Scholar] 7. Jain S, Tandon PN. Аюрведическая медицина и индийская литература по эпилепсии. Neurol Asia. 2004; 9: 57–8. [Google Scholar] 8.Тандон ПН. Эпилепсия в Индии: отчет, основанный на многоцентровом исследовании эпидемиологии эпилепсии, проведенном в рамках проекта, финансируемого PL 480 Индийского совета медицинских исследований. Консул. 1989 [Google Scholar] 9. Trimble MR, Reynolds EH. Эпилепсия, поведение и когнитивные функции. Чтобы выпустить эту книгу, в конце 1987 года в Стратфорде-на-Эйвоне был организован симпозиум, на котором собрались специалисты по эпилепсии, которые также проявляют особый интерес к когнитивным функциям и поведению.Приглашенная аудитория также присутствовала, и окончательная версия представляет собой документы, стимулированные этой встречей, и некоторые из наиболее интересных дискуссий. Нью-Джерси, США: Джон Уайли и сыновья; 1988. [Google Scholar] 10. Уоллес SJ, Фаррелл К. Эпилепсия у детей. 2-е изд. КАРДИФ, Великобритания: CRC Press; 2004. с. 449. [Google Scholar] 11. Ши Дж. Дж., Лесли Мазви Т., Фалькао Дж., Ван Герпен Дж. Направленное агрессивное поведение при лобной эпилепсии: тематическое исследование видео-ЭЭГ и иктального спектра. Неврология. 2009. 73: 1804–6. [Бесплатная статья PMC] [PubMed] [Google Scholar] 12.Багла Р., Скидмор СТ. Припадки лобных долей. Невролог. 2011; 17: 125–35. [PubMed] [Google Scholar] 13. Дункан Дж. С., Фиш Д. Р., Шорвон С. Д.. Клиническая эпилепсия (в серии «Успехи в неврологии») Эдинбург: Черчилль Ливингстон; 1995. стр. 408. ISBN 0 443 04936 X. [Google Scholar] 14. Клаус Дж.Дж., Страйерс Р.Л., Йонкман Э.Дж., Онгербоер де Виссер Б.В., Йонкер С., Уолстра Дж. Дж. И др. Диагностическая ценность электроэнцефалографии при старческой болезни Альцгеймера легкой степени. Clin Neurophysiol. 1999; 110: 825–32. [PubMed] [Google Scholar] 15.Чандра С.Р., Иссак Т.Г., Корада С.К., Тейя К.В., Филип М. Психоневрологические симптомы в когорте пациентов с лобно-височной деменцией: наш опыт. Индийский J Psychol Med. 2016; 38: 326–30. [Бесплатная статья PMC] [PubMed] [Google Scholar] 17. Чандра С.Р., Сешадри Р., Чикабасавиа Й., Иссак Т.Г. Прогрессирующая лимбическая энцефалопатия: проблемы и перспективы. Энн Индийский академик Neurol. 2014; 17: 166–70. [Бесплатная статья PMC] [PubMed] [Google Scholar] 18. Schmitt SE, Pargeon K, Frechette ES, Hirsch LJ, Dalmau J, Friedman D.Крайняя дельта-кисть: уникальный образец ЭЭГ у взрослых с энцефалитом против рецепторов NMDA. Неврология. 2012; 79: 1094–100. [Бесплатная статья PMC] [PubMed] [Google Scholar]Роль электроэнцефалографии в диагностике и лечении нейропсихиатрических синдромов пограничной зоны
Indian J Psychol Med. 2017 май-июнь; 39 (3): 243–249.
Саданандавалли Ретнасвами Чандра
Отделение неврологии, Национальный институт психического здоровья и неврологии, Бангалор, Карнатака, Индия
A.Asheeb
Отделение неврологии, Национальный институт психического здоровья и неврологии, Бангалор, Карнатака, Индия
Сантош Даш
Отделение неврологии, Национальный институт психического здоровья и нейронаук, Бангалор, Карнатака, Индия
1470
70 9000 Retna 1
Отдел клинической неврологии, Национальный институт психического здоровья и неврологии, Бангалор, Карнатака, ИндияКару Венката Рави Теджа
1 Отдел клинических неврологии, Национальный институт психического здоровья и неврологии, Бангалор, Индия, Карнатака,
Thomas Gregor Issac
2 Департамент психиатрии, Национальный институт психического здоровья и неврологии, Бангалор, Карнатака, Индия
Департамент неврологии, Национальный институт психического здоровья и неврологии, Бангалор, Карнатака, Индия
Кафедра клинической неврологии, Nationa l Институт психического здоровья и неврологии, Бангалор, Карнатака, Индия
2 Департамент психиатрии, Национальный институт психического здоровья и неврологии, Бангалор, Карнатака, Индия
Адрес для корреспонденции: Dr.Саданандавалли Ретнасвами Чандра Факультетский блок, нейроцентр, Национальный институт психического здоровья и неврологии, Бангалор – 560 029, Карнатака, Индия. Электронная почта: moc.oohay@isasardnahcrd Авторские права: © 2017 Индийское психиатрическое обществоЭто статья в открытом доступе, распространяемая в соответствии с условиями лицензии Creative Commons Attribution-NonCommercial-ShareAlike 3.0, которая позволяет другим создавать ремиксы, настраивать и использовать работать в некоммерческих целях при условии указания автора и лицензирования новых произведений на идентичных условиях.
Abstract
Нарушения пограничной зоны включают неврологические расстройства с психическими симптомами и признаками, а также психические расстройства с мягкими неврологическими особенностями. Это становится поводом для больших диагностических и терапевтических проблем. В этой статье мы проанализировали некоторые имитаторы, такие как эпилепсия, деменция, некоторые формы энцефалита и чисто психические заболевания, которые вызывают проблемы при принятии решений из-за мягких неврологических особенностей и полезности электроэнцефалографии (ЭЭГ) в качестве простого диагностического инструмента. в дифференциации некоторых из этих состояний друг от друга, а также в терапевтической роли ЭЭГ в некоторых из этих расстройств.Мы ретроспективно взяли индексные случаи, которые вызвали у нас проблемы при принятии решений за последние 5 лет, и коррелировали с окончательным диагнозом, параметрами ЭЭГ, а также литературой, доступной через поиск PubMed, используя определенные ключевые слова на основе выявленных условий. ЭЭГ может быть нормальной при органических заболеваниях и ненормальной при психических заболеваниях. Типичные результаты ЭЭГ при психоневрологических синдромах указывают на конкретный диагноз. Мягкие изменения ЭЭГ часто встречаются при психических расстройствах и не указывают на органичность.ЭЭГ можно использовать для оценки эффективности и токсичности терапевтических агентов в психиатрии. Тренировка на основе биологической обратной связи для поддержания определенного ритма мозга используется при психических расстройствах в качестве фармакосберегающего средства.
Ключевые слова: Электроэнцефалография , нейропсихиатрические синдромы пограничной зоны , терапия
ВВЕДЕНИЕ
Человеческий мозг – удивительное творение божественности, и, как сказал Гиппократ, «человек должен знать, что мозг не из ничего, кроме приходят эмоции и их расстройства.«Когда они возникают без связанных структурных изменений, становится трудно решить, является ли он органическим или неорганическим. Психиатрические симптомы, вызванные органическими заболеваниями головного мозга, можно назвать «симптомами нейропсихиатрической пограничной зоны». Познание – это процесс, с помощью которого мы понимаем и влияем на то, как мы чувствуем различные события. [1] Мозг – это удивительная структура с хорошими связями, и нарушение любой части связности может привести к появлению группы симптомов пограничной зоны, которые трудно охарактеризовать.Электроэнцефалография (ЭЭГ), являясь инструментом функциональной оценки, имеет важное значение для оценки этих нарушений. Изменения эмоций и поведения считаются неотъемлемой частью психических расстройств, но в основном это лимбическая функция, измененная социальными и культурными практиками конкретного общества. В ведической литературе ум – это канал между материальным миром и вселенским сознанием. Органы чувств действуют как щупальца, сканируя мир и питая поверхностный разум. Более глубокая часть связана с универсальным сознанием.«Чинта» – это процесс мышления, «Вичарья» – это принимать или отвергать. «Ухья» – это логика, «Дхья» – это эмоция, а «Санкальпа» – это решение, и это инструменты ума для сортировки. Его опыт может быть измерен в макроуровне и простирается до абстрактности. [3,4,5] Индивидуальные вариации зависят от развития, окружающей среды, эпигенетики и генетики. Импульсивное поведение, основанное на инстинктах, – это лимбическая функция. С развитием зеркальных нейронов и быстрым ростом в эволюционной шкале корковый мониторинг и запреты лимбических функций помогли дифференцировать поведение человека от других животных и приматов.
НЕЙРОННАЯ ОСНОВА ПСИХОПАТОЛОГИИ
Существование специализированных эмоциональных цепей в мозге было постулировано Дамасио и др. . в 2000 г. [2] Лимбическая система – это тесно связанная область мозга, включающая структуры вокруг межжелудочкового отверстия и простирающаяся до ствола мозга. Дорсолатеральная префронтальная кора контролирует свою функцию в отношении социального познания и поведения, основанных на культуре. Миндалевидное тело, вентральное полосатое тело, включая прилежащее ядро, островок, переднюю поясную извилину, медиальную префронтальную кору и орбитофронтальную кору головного мозга образуют ключевые структуры в цепи обработки эмоций.Это включает в себя обнаружение и оценку ярких стимулов, переживания и регуляцию аффективной реакции. Кортикальный мониторинг лимбических функций основан не только на схемах, но и на химических веществах. Серотонинергические цепи в префронтальной коре, когда дисфункциональны, вызывают агрессию. [6] Центральное ядро миндалины до ретикулярного ядра называется «цепью вздрагивания». Страх лучше воспринимается миндалевидным телом, гнев – орбитофронтальной корой и прилежащим ядром. Цепи участвуют в автоматических регулирующих эмоциональных реакциях.Вентромедиальная префронтальная кора участвует в обратном обучении на основе предыдущего опыта. Подавление отрицательных ответов осуществляется тормозящими связями от префронтальной коры к миндалевидному телу. Нарушение серотониновой системы связано с агрессией и насилием. Аномальные адаптивные схемы вызывают аномальные эмоции. [6]
СИМПТОМЫ НЕЙРОПСИХИАТРИЧЕСКОЙ ПОГРАНИЧНОЙ ЗОНЫ
Это ситуации, когда человек не уверен, является ли конкретный симптом органическим или неорганическим, из-за природы явления, когда психические симптомы являются результатом неврологического инсульта или психических расстройств, когда мягкие электрофизиологические признаки затрудняют постановку диагноза. .
К органическим заболеваниям, которые иногда могут вызывать симптомы пограничной зоны, относятся эпилепсия, деменция, делирий, иммуноопосредованные энцефалопатии, прионные болезни и болезни, вызываемые медленными вирусами.
Также наблюдаются явления «перечитывания ЭЭГ» у пациентов с психическими заболеваниями, которые имеют серьезные последствия для пациента. Поэтому очень важно соотнесение с клинической картиной.
СИМПТОМЫ ПОГРАНИЧНОЙ ЗОНЫ ПРИ ЭПИЛЕПСИИ
В главах 8 и 10 Чарака Самхита эпилепсия описывается как Абасмара и классифицируется как Акшепака (простой тип), Апантрака (эпилептический статус).Даруна апатанрака (психогенный). Он также описал Пурварупу, или ауру, и Рупу, как сам ictus. Сложный частичный тип описывается как доминантный «Питта» и как рефрактерный «саннипатая». [7,8] Эпилепсия долгое время оставалась психиатрической нозологией, пока не была радикально пересмотрена Хаглингом Джексоном. Брут и Каска, которые замышляли убить Цезаря, заболели падением и были объявлены сумасшедшими. Тем не менее, эпилепсия прочно стоит в роли болезни зоны моста, учитывая ее тесную связь с психиатрической симптоматикой.[9]
Симптомы пограничной зоны обычно являются причиной беспокойства при эпилепсии, связанной с локализацией, и у пациентов с неэпилептическими приступами. Пациенты с неэпилептическими приступами также могут иметь настоящие судороги, серьезные или незначительные психические заболевания и т. Д. В целом, иктальная ЭЭГ [] полезна в этой ситуации, помимо других признаков, таких как у женщин в начале -х годов -го десятилетия. Приступы обычно наблюдаются в присутствии других людей, в основном во время бодрствования или просто при засыпании, но не во время глубокого сна с сохранением внутреннего сознания, не в фазе движений, толчков таза, отсутствия глазных признаков или закрытых глаз, отсутствия недержания мочи и травм на кончике тела. язык, а не стороны и т. д.Иктальная ЭЭГ при истинных приступах показывает бета-активность, всплески или всплески и волны, начиная с области начала. Он нарастает по амплитуде и частоте и становится генерализованным, тогда как при неэпилептических приступах он показывает только артефакты движения.
Электроэнцефалография показывает иктальное нарастание от T2 с увеличением частоты, амплитуды и генерализации (синяя стрелка).
ЗАПОРЫ В ПЕРЕДНЕЙ ДАЛЕ И СИМПТОМЫ ПОГРАНИЧНОЙ ЗОНЫ. разгадкой будут стереотипные и ночные приступы.При участии доминантного полушария они неоднократно называют имена богов, произносят неразборчивые слова, также встречаются смех, крики и ругательства [9]. Дополнительное вовлечение моторной области вызывает ипсилатеральную, контралатеральную или двустороннюю тоническую позу рук и ног в приведении со стоном или плачем и сохранением сознания. Гримаса на лице, сильные удары ногами, толчки тазом, смех, переворачивание, раскачивание, выгибание, педалирование, толчки, автоматизм жестов и сложное поведение, свист, рвота, плач, смех и причудливые приступы наблюдаются при мезиально-лобных, поясных, орбитофронтальных и др. и лобно-полярное происхождение.[10] Рисунок четырех проявлений конечностей, копролалия, манипуляции с гениталиями без постиктальной сонливости и некоторые приступы неотличимы от парасомнии. [11,12]
Принудительное мышление может происходить в лобных очагах, обонятельных галлюцинациях, жестовых автоматизмах, несформированной или сформированной речи наблюдается в орбитофронтальной области, страхе, жевании, слюноотделении, симптомах гортани в оперкулярной области и т. д., ЭЭГ, как иктальная, так и интерктальная, полезна, показывая особенности фокальных медленных волн, спайков и волн, смены фаз и т. д., []. Мутации никотиновой альфа-4-субъединицы холинергического рецептора (CHRNA4) в хромосомах 21q13 и 1q21 (CHRNB2 проявляется в виде аутосомно-доминантных приступов лобных долей, которые проявляются задыханием, стоном, вокализацией и т. Д.)
(a) Медиальная височная эпилепсия с обращением фазы T2 (синяя стрелка). (b) Фронтальные ПЛЭД (синяя стрелка)
ВРЕМЕННЫЕ ПРИПОРЫ НА ДНЕ
Эпилептический статус без судорог может проявляться как длительное сумеречное состояние с частичной реактивностью, нарушенной речью, квазицеленаправленным автоматизмом и т. д.[13] Аура, которая является самой ранней частью приступа, при котором сохраняется сознание, может проявляться как тревога, паника, дежа вю – состояние вынужденного мышления, джамай вю, дежа веку, дежа этенду, когда знакомые места крайне ошибочно воспринимаются как незнакомые. или наоборот, ощущение того, что слышал какие-то слова раньше или пережил определенную эпоху. Простые парциальные припадки могут проявляться как внезапные психические симптомы с резким спадом. Часто встречается иктальная и межприступная ярость. Вспышки смеха без веселья называются гелеобразными приступами, плач без печали – слезоточивым приступом.Передняя височная эпилепсия может проявляться просто эпизодами странного запаха, мезиальная височная эпилепсия может проявляться обонятельными, вкусовыми галлюцинациями, страхом, бледностью, полнотой лица, покраснением, тошнотой, вегетативными особенностями, гипервентиляцией, постиктальным кашлем и ЭЭГ показывает передние временные изменения в форма смены фаз, всплесков, медленных волн или всплесков и волн. Также можно увидеть индикаторы BiPLED и PLED [рисунок и]. Синдром Ландау-Клеффнера – это состояние, при котором пациенты имеют немое состояние из-за иктальной афазии.Визуализация будет нормальной при подозрении на структурную патологию в доминантных полушариях, но диагностическая ЭЭГ показывает доминирующие разряды над левым полушарием во время бодрствования и генерализованные разряды во время сна []. Боковые височные эпилепсии проявляются слуховыми галлюцинациями, иллюзиями, сновидениями, неправильным восприятием зрительных образов и изменениями языка на доминирующей стороне. ЭЭГ показывает односторонние или двусторонние спайки в средних или задних височных отведениях. Аутосомно-доминантная частичная эпилепсия со слуховыми особенностями – это особый тип приступа, при котором слышны несформированные звуки, жужжание, изменение громкости или высоты звука или сформированные звуки, подобные звукам определенных певцов или звукам из прошлого.[12] Это связано с геном LG11 и показывает выделения в височных или затылочных отведениях.
Синдром Ландау-Клеффнера с доминирующими очаговыми разрядами слева во время бодрствования, которые обобщаются во время сна (синяя стрелка)
ПРИПОРЫ ПАРИЕТАЛЬНОЙ ДВОЙНОЙ КОСТИ или что часть тела перемещается, потеря осознания части или асоматагнозия, макросоматогнозия (ощущение большой), микросоматогнозия (ощущение маленькой части тела), удлиненная гиперсхематика, укороченная или гиперсхематическая, лишние конечности и т. д., Боль в лице или языке, мучительные или колющие ощущения и пиломоторные приступы, характеризующиеся эпизодами мурашек и т. Д., Наряду со сформированными галлюцинациями, метаморфопсией и спутанностью сознания в задней теменной доле; головокружение, дезориентация во времени и ощущение живота в нижней теменной доле; парацентральные судороги могут проявляться в виде ощущений на противоположных половых органах и т. д. Повторяющееся нарушение речи может происходить на доминирующей стороне, вкусовые галлюцинации в жаберной крышке, психопаретическая конечность, характеризующаяся ощущением неспособности двигаться конечностью, возникает в надсильвийской области.ЭЭГ показывает изменения в теменной области или может быть нормальным [].
Электроэнцефалография, показывающая эпилептические разряды в теменных отведениях (синяя стрелка)
ЭПИЛЕПСИЯ ЗАМЯТОЧНОЙ ЛОБЫ
Видение ярких или цветных огней, амавроз, скотомы, изменение размера и формы предметов, сформированные сцены, такие как просмотр фильмов, телеопсия вызывает ощущение несоответствия ориентация объектов, эпилептическая аутоскопия, при которой наблюдается зеркальное отражение самого себя, и т. д., которые носят эпизодический характер. показывает аномалии тройничного нерва в затылочной области.
Электроэнцефалография, показывающая эпилептические разряды в затылочных отведениях (синяя стрелка)
СИМПТОМЫ ПОГРАНИЧНОЙ ЗОНЫ В ДЕМЕНЦИИ И РОЛЬ ЭЛЕКТРОЭНЦЕФАЛОГРАФИИ
Лобно-височная деменция
Поскольку ухудшение памяти в литературе относительно менее серьезное (11,1% в нашем исследовании) психические симптомы проявляются на ранней стадии, эти пациенты не соответствуют критериям деменции в соответствии с диагностическим и статистическим руководством по психическим расстройствам-IV на ранних стадиях. Это приводит к значительной задержке диагностики, что приводит к проблемам в лечении и прогнозировании.Уровень агрессии и ажитации наблюдается у 85,7%, апатии – у 35%; растормаживание 50%. Стереотипное поведение также наблюдается в 25%, проблемы с питанием, бред и паранойя, а также целый спектр характеристик, связанных с зависимостью от окружающей среды, таких как накопление, использование, имитация, гиперсексуальность, антисоциальная одержимость и блуждание и т. Д. Эта интересная комбинация нейропсихологических симптомов делает это У этих пациентов сложнее отличить органичность от чисто позднего психоза ». Нейропсихиатрические симптомы при БА не редкость.Helkala и др. . (1991) сообщили о более значительном снижении праксисных функций у пациентов с болезнью Альцгеймера с аномальной ЭЭГ на ранних этапах болезни, и большинство апраксий часто ошибочно принимают как психологические, поскольку пациенты держат общие предметы, как будто они никогда не держали их раньше, демонстрируют странное поведение и теряются. в привычной среде и путают с одеванием. Применение шкалы Джонкмана четко устанавливает органичность в этой ситуации простым и экономичным способом. [14,15]
Хорошо известные аномалии ЭЭГ при болезни Альцгеймера включают замедление доминирующего заднего альфа-ритма; появление тета- и дельта-активности; и генерализованные всплески медленной активности, которые обычно максимальны в лобных и височных отведениях.[15] Изменения ЭЭГ при корковой деменции (как болезнь Альцгеймера, так и лобно-височная деменция) показывают корреляцию между аномалиями ЭЭГ, клинической тяжестью деменции и общим объемом серого вещества, оцененным с помощью объемной магнитно-резонансной томографии головного мозга. [15] Психиатрические симптомы характерны для варианта и спорадического типа болезни Крейтцфельдта – Якоба (БКЯ). В восьмидесяти процентах случаев наблюдались психические симптомы депрессии, беспокойства, психоза, нарушения контроля поведения, нарушения сна в течение первых 100 дней болезни, при этом в 26% случаев наблюдались проявления до формального диагноза, а диагностическая ЭЭГ [].
Электроэнцефалография, показывающая разряды со скоростью 1 / с, типичные для болезни Крейтцфельдта – Якоба (синяя стрелка)
Диффузная болезнь с тельцами Леви
Длительные периоды созерцания космоса, снижение внимания, улучшение памяти, эпизоды неорганизованной речи, резкие колебания и повторяющиеся зрительные галлюцинации животных и людей. ЭЭГ показывает низкочастотный, малореактивный альфа с низкой амплитудой.
Условная отрицательная вариация
Ричард Кейтон в 1875 году впервые использовал термин отрицательная вариация при описании электрической активности серого вещества, а Уолтер (1964) ввел термин условная отрицательная вариация (CNV).Во время подготовки к ожиданию и реакции медленно возрастающий отрицательный сдвиг появляется до появления стимула. Первый стимул дает подготовительный сигнал для двигательной реакции, которая должна выполняться во время второго стимула. Феномен ожидания порождает документированную волну неизвестного происхождения. CNV может быть вызван стандартной парадигмой времени реакции (S1 – S2-двигательный ответ) или только парными стимулами без какой-либо двигательной реакции (парадигма S1 – S2). Первый стимул (S1) – это подготовительный сигнал к императивному стимулу (S2), на который пациент реагирует.В интервале S1 – S2 присутствуют ранняя и поздняя компоненты CNV. Ранняя CNV указывает на процессы возбуждения, а позднее CNV – на внимание к экспериментальной задаче. Наличие волны ожидания или CNV указывает на псевдодеменцию. [16]
Лимбический энцефалит
Когда в этих регионах возникает воспаление, у пациентов наблюдается подострый начальный синдром спутанности сознания, психиатрические симптомы, судороги, проблемы с памятью, апатия, паника, аутизм и шизофренические особенности. [17] На ЭЭГ выявлено отклонение от нормы у максимального количества пациентов: 95.5%. Периодические латерализованные эпилептиформные разряды наблюдались у 18,5%. Диффузные эпилептиформные разряды наблюдались у 18,5%, что свидетельствует о вероятном бессудорожном статусе. Легкие положительные трехфазные волны наблюдались у 13,6%, а неспецифические отклонения в виде чрезмерных тета и многоочаговых острых волн наблюдались у 45,45% пациентов [17]. ПЛЕДЫ, ДВУСТОРОННИЕ, ТРЕХФАЗИЧЕСКИЕ ВОЛНЫ и ДЕЛЬТА-ЩЕТКА, а также неспецифические изменения ЭЭГ являются обычными. Энцефалит, связанный с рецепторами NMDA (NMDAR), становится все более признанной этиологией ранее необъяснимой энцефалопатии и энцефалита.У большинства детей с энцефалитом против NMDAR наблюдается диффузное замедление или прежде всего замедление. Недавно был замечен уникальный электрографический паттерн, характеризующийся ритмической дельта-активностью с частотой 1–3 Гц с наложенными всплесками ритмической дельта-активности с частотой 20–30 Гц, «скачущей» на каждой дельта-волне и получившей название «крайняя дельта-кисть» (EDB). Важное практическое значение состоит в том, что обнаружение EDB может быть уникальным электрографическим маркером для подгруппы пациентов с более тяжелым заболеванием.Хотя еще не известно, является ли картина EDB специфичной для энцефалита против NMDAR, ее наличие в правильном клиническом контексте должно вызывать серьезные подозрения в отношении диагноза. [17]
ДВУСТОРОННИЕ И ДЕЛЬТА-ЩЕТКА в электроэнцефалографии (синяя стрелка)
ПАЦИЕНТ, НЕ ОТВЕТСТВЕННЫЙ
Пациент, не отвечающий на лечение, может страдать кататонией, структурным заболеванием головного мозга или передозировкой наркотиков, для которых ЭЭГ служит простым и полезным инструментом скрининга. У больных кататонией ЭЭГ в норме.Передозировка препаратом проявляет диффузную бета-активность и поэтому называется бета-комой []. Кома веретена показывает диффузные веретена и локализует патологию в таламо-гипоталамической области. Альфа-кома показывает диффузную инертную альфа-фазу и указывает на патологию в стволе мозга. Дельта-кома показывает дельта-активность и указывает на тяжелое структурное или метаболическое заболевание [].
Диффузная бета-активность из-за передозировки лекарством и поэтому называется бета-комой (синяя стрелка)
Дельта-активность и указывает на тяжелое структурное или метаболическое заболевание (синяя стрелка)
ЭЛЕКТРОЭНЦЕФАЛОГРАФИЯ В ДЕЛИРИИ
Делирий – это состояние сознания, при котором пациент не может думать с обычной скоростью и ясностью при нарушенном сознании, памяти, ориентации, языке, кратковременные изменения восприятия и часто общее состояние здоровья с деменцией или без нее.ЭЭГ показывает нереактивную альфа с выпадением, генерализованным замедлением, затылочным замедлением и т. Д. Устойчивое и продолжительное замедление указывает на делирий, осложняющий деменцию (затемнение).
ПОКАЗАНИЯ К ЭЛЕКТРОЭНЦЕФАЛОГРАФИИ ПРИ ПОЯВЛЕНИИ ПСИХИАТРИЧЕСКИХ НАРУШЕНИЙ СЛЕДУЮЩЕЕ.
Поздний нефемейный психоз, рефрактерные поведенческие проблемы, первый эпизод шизофрении после 4 -го -го десятилетия, когнитивные расстройства и нарушения развития. Количественная ЭЭГ полезна для дифференциации делирия, деменции и депрессии.Здоровые люди с аномалией ЭЭГ в 10–15%. Шизофрения в 25% случаев с биполярным аффективным расстройством у 20%. [18]
ЭЭГ при шизофрении показывает увеличение лобного бета, увеличение медленных волн и уменьшение веретен сна. Дрожь – это термин, применяемый к низкой амплитуде, дезорганизованной быстрой активности, с пониженной или отсутствующей альфа, а иногда и с избытком медленной активности, бета-волнам высокой амплитуды.
Эпилептиформные выделения наблюдаются при следующих состояниях. Панические атаки, синдромы дефицита внимания с гиперактивностью, агрессия и аутизм.Замедление наблюдается при остром состоянии спутанности сознания, депрессии, алкогольной интоксикации и постконтузионных синдромах. Обычно наблюдаемые изменения ЭЭГ при психических заболеваниях следующие. При шизофрении наблюдается левая височная тета, при расстройствах настроения – правая височная тета и спайки или волны 6 раз в секунду [], положительные спайки, небольшие острые спайки. Хронический алкоголизм показывает нерегулярные двусторонние спайки; импульсивный человек показывает больше положительных всплесков, пациенты с дислексией демонстрируют множество ненормальных паттернов.
Пики и волны 6 / с при расстройствах настроения (синяя стрелка)
РОЛЬ ЭЛЕКТРОЭНЦЕФАЛОГРАФИИ В ПСИХИАТРИЧЕСКОЙ ФАРМАКОЛОГИИ
Это полезно для мониторинга токсичности психотропных препаратов и прогнозирования ответа на лечение.Использование клозапина требует тщательного наблюдения в поисках эпилептических выделений. Бета-кома укажет на передозировку препарата; Передозировка литием вызовет медленные волны, резкие волны и среднеположительные волны, напоминающие CJD. Другое использование ЭЭГ в терапии – нейробиоуправление, которое работает как естественный AED. Вознаграждает мозг за удержание определенной частоты, и пациенты учатся формировать желаемый образец мозговых волн. Он корректирует дефицит регуляторной функции, связанной с вниманием, возбуждением и бдительностью. Бета-состояние улучшает возбуждение и депрессию.Сенсорно-двигательный ритм (СМР) вызывает спокойствие и расслабление. Левая сторона SMR и правая нейробиоуправление корректируют дисрегуляцию, а тренировка правой стороны помогает при социальном и эмоциональном расстройстве поведения. [15,16,17,18]
ЗАКЛЮЧЕНИЕ
ЭЭГ может быть нормальным при органических заболеваниях и ненормальным при психических заболеваниях. Типичные данные ЭЭГ при психоневрологических синдромах указывают на конкретный диагноз. Мягкие изменения ЭЭГ часто встречаются при психических расстройствах и не указывают на органичность. ЭЭГ можно использовать для оценки эффективности-токсичности терапевтических агентов в психиатрии.Тренировка на основе биологической обратной связи для поддержания определенного ритма мозга используется при психических расстройствах в качестве фармакосберегающего средства.
Финансовая поддержка и спонсорство
Нет.
Конфликт интересов
Конфликта интересов нет.
СПИСОК ЛИТЕРАТУРЫ
1. Миллан М.Дж., Аджид Ю., Брюн М., Буллмор Е.Т., Картер С.С., Клейтон Н.С. и др. Когнитивная дисфункция при психических расстройствах: характеристики, причины и поиски улучшенной терапии. Nat Rev Drug Discov.2012; 11: 141–68. [PubMed] [Google Scholar] 2. Damasio AR, Grabowski TJ, Bechara A, Damasio H, Ponto LL, Parvizi J, et al. Подкорковая и корковая активность головного мозга при ощущении самопроизвольных эмоций. Nat Neurosci. 2000; 3: 1049–56. [PubMed] [Google Scholar] 3. Чандра С.Р., Рагаван С. Потенциалы, связанные с эндогенными событиями, у пациентов с псевдоприпадками. Выписки из летописи Индийской академии неврологии. Конференция IAN, Ранчи. 1990 [Google Scholar] 4. Chandra SR. Мозг – это вместилище души? Обзоры по неврологии IAN, программы непрерывного медицинского образования Индийской академии неврологии.2002: 11–9. [Google Scholar] 5. Чандра С.Р., Рамачандран А. Аназогнозия при потере памяти у пациентов с деменцией. Описательное исследование индийского опыта. Оригинальная статья. ТАПИЙ. 2011; 3 (3): 6–8. [Google Scholar] 6. Дэвидсон Р.Дж., Патнэм К.М., Ларсон К.Л. Дисфункция нейронных цепей регуляции эмоций – возможная прелюдия к насилию. Наука. 2000; 289: 591–4. [PubMed] [Google Scholar] 7. Jain S, Tandon PN. Аюрведическая медицина и индийская литература по эпилепсии. Neurol Asia. 2004; 9: 57–8. [Google Scholar] 8.Тандон ПН. Эпилепсия в Индии: отчет, основанный на многоцентровом исследовании эпидемиологии эпилепсии, проведенном в рамках проекта, финансируемого PL 480 Индийского совета медицинских исследований. Консул. 1989 [Google Scholar] 9. Trimble MR, Reynolds EH. Эпилепсия, поведение и когнитивные функции. Чтобы выпустить эту книгу, в конце 1987 года в Стратфорде-на-Эйвоне был организован симпозиум, на котором собрались специалисты по эпилепсии, которые также проявляют особый интерес к когнитивным функциям и поведению.Приглашенная аудитория также присутствовала, и окончательная версия представляет собой документы, стимулированные этой встречей, и некоторые из наиболее интересных дискуссий. Нью-Джерси, США: Джон Уайли и сыновья; 1988. [Google Scholar] 10. Уоллес SJ, Фаррелл К. Эпилепсия у детей. 2-е изд. КАРДИФ, Великобритания: CRC Press; 2004. с. 449. [Google Scholar] 11. Ши Дж. Дж., Лесли Мазви Т., Фалькао Дж., Ван Герпен Дж. Направленное агрессивное поведение при лобной эпилепсии: тематическое исследование видео-ЭЭГ и иктального спектра. Неврология. 2009. 73: 1804–6. [Бесплатная статья PMC] [PubMed] [Google Scholar] 12.Багла Р., Скидмор СТ. Припадки лобных долей. Невролог. 2011; 17: 125–35. [PubMed] [Google Scholar] 13. Дункан Дж. С., Фиш Д. Р., Шорвон С. Д.. Клиническая эпилепсия (в серии «Успехи в неврологии») Эдинбург: Черчилль Ливингстон; 1995. стр. 408. ISBN 0 443 04936 X. [Google Scholar] 14. Клаус Дж.Дж., Страйерс Р.Л., Йонкман Э.Дж., Онгербоер де Виссер Б.В., Йонкер С., Уолстра Дж. Дж. И др. Диагностическая ценность электроэнцефалографии при старческой болезни Альцгеймера легкой степени. Clin Neurophysiol. 1999; 110: 825–32. [PubMed] [Google Scholar] 15.Чандра С.Р., Иссак Т.Г., Корада С.К., Тейя К.В., Филип М. Психоневрологические симптомы в когорте пациентов с лобно-височной деменцией: наш опыт. Индийский J Psychol Med. 2016; 38: 326–30. [Бесплатная статья PMC] [PubMed] [Google Scholar] 17. Чандра С.Р., Сешадри Р., Чикабасавиа Й., Иссак Т.Г. Прогрессирующая лимбическая энцефалопатия: проблемы и перспективы. Энн Индийский академик Neurol. 2014; 17: 166–70. [Бесплатная статья PMC] [PubMed] [Google Scholar] 18. Schmitt SE, Pargeon K, Frechette ES, Hirsch LJ, Dalmau J, Friedman D.Крайняя дельта-кисть: уникальный образец ЭЭГ у взрослых с энцефалитом против рецепторов NMDA. Неврология. 2012; 79: 1094–100. [Бесплатная статья PMC] [PubMed] [Google Scholar]Роль электроэнцефалографии в диагностике и лечении нейропсихиатрических синдромов пограничной зоны
Indian J Psychol Med. 2017 май-июнь; 39 (3): 243–249.
Саданандавалли Ретнасвами Чандра
Отделение неврологии, Национальный институт психического здоровья и неврологии, Бангалор, Карнатака, Индия
A.Asheeb
Отделение неврологии, Национальный институт психического здоровья и неврологии, Бангалор, Карнатака, Индия
Сантош Даш
Отделение неврологии, Национальный институт психического здоровья и нейронаук, Бангалор, Карнатака, Индия
1470
70 9000 Retna 1
Отдел клинической неврологии, Национальный институт психического здоровья и неврологии, Бангалор, Карнатака, ИндияКару Венката Рави Теджа
1 Отдел клинических неврологии, Национальный институт психического здоровья и неврологии, Бангалор, Индия, Карнатака,
Thomas Gregor Issac
2 Департамент психиатрии, Национальный институт психического здоровья и неврологии, Бангалор, Карнатака, Индия
Департамент неврологии, Национальный институт психического здоровья и неврологии, Бангалор, Карнатака, Индия
Кафедра клинической неврологии, Nationa l Институт психического здоровья и неврологии, Бангалор, Карнатака, Индия
2 Департамент психиатрии, Национальный институт психического здоровья и неврологии, Бангалор, Карнатака, Индия
Адрес для корреспонденции: Dr.Саданандавалли Ретнасвами Чандра Факультетский блок, нейроцентр, Национальный институт психического здоровья и неврологии, Бангалор – 560 029, Карнатака, Индия. Электронная почта: moc.oohay@isasardnahcrd Авторские права: © 2017 Индийское психиатрическое обществоЭто статья в открытом доступе, распространяемая в соответствии с условиями лицензии Creative Commons Attribution-NonCommercial-ShareAlike 3.0, которая позволяет другим создавать ремиксы, настраивать и использовать работать в некоммерческих целях при условии указания автора и лицензирования новых произведений на идентичных условиях.
Abstract
Нарушения пограничной зоны включают неврологические расстройства с психическими симптомами и признаками, а также психические расстройства с мягкими неврологическими особенностями. Это становится поводом для больших диагностических и терапевтических проблем. В этой статье мы проанализировали некоторые имитаторы, такие как эпилепсия, деменция, некоторые формы энцефалита и чисто психические заболевания, которые вызывают проблемы при принятии решений из-за мягких неврологических особенностей и полезности электроэнцефалографии (ЭЭГ) в качестве простого диагностического инструмента. в дифференциации некоторых из этих состояний друг от друга, а также в терапевтической роли ЭЭГ в некоторых из этих расстройств.Мы ретроспективно взяли индексные случаи, которые вызвали у нас проблемы при принятии решений за последние 5 лет, и коррелировали с окончательным диагнозом, параметрами ЭЭГ, а также литературой, доступной через поиск PubMed, используя определенные ключевые слова на основе выявленных условий. ЭЭГ может быть нормальной при органических заболеваниях и ненормальной при психических заболеваниях. Типичные результаты ЭЭГ при психоневрологических синдромах указывают на конкретный диагноз. Мягкие изменения ЭЭГ часто встречаются при психических расстройствах и не указывают на органичность.ЭЭГ можно использовать для оценки эффективности и токсичности терапевтических агентов в психиатрии. Тренировка на основе биологической обратной связи для поддержания определенного ритма мозга используется при психических расстройствах в качестве фармакосберегающего средства.
Ключевые слова: Электроэнцефалография , нейропсихиатрические синдромы пограничной зоны , терапия
ВВЕДЕНИЕ
Человеческий мозг – удивительное творение божественности, и, как сказал Гиппократ, «человек должен знать, что мозг не из ничего, кроме приходят эмоции и их расстройства.«Когда они возникают без связанных структурных изменений, становится трудно решить, является ли он органическим или неорганическим. Психиатрические симптомы, вызванные органическими заболеваниями головного мозга, можно назвать «симптомами нейропсихиатрической пограничной зоны». Познание – это процесс, с помощью которого мы понимаем и влияем на то, как мы чувствуем различные события. [1] Мозг – это удивительная структура с хорошими связями, и нарушение любой части связности может привести к появлению группы симптомов пограничной зоны, которые трудно охарактеризовать.Электроэнцефалография (ЭЭГ), являясь инструментом функциональной оценки, имеет важное значение для оценки этих нарушений. Изменения эмоций и поведения считаются неотъемлемой частью психических расстройств, но в основном это лимбическая функция, измененная социальными и культурными практиками конкретного общества. В ведической литературе ум – это канал между материальным миром и вселенским сознанием. Органы чувств действуют как щупальца, сканируя мир и питая поверхностный разум. Более глубокая часть связана с универсальным сознанием.«Чинта» – это процесс мышления, «Вичарья» – это принимать или отвергать. «Ухья» – это логика, «Дхья» – это эмоция, а «Санкальпа» – это решение, и это инструменты ума для сортировки. Его опыт может быть измерен в макроуровне и простирается до абстрактности. [3,4,5] Индивидуальные вариации зависят от развития, окружающей среды, эпигенетики и генетики. Импульсивное поведение, основанное на инстинктах, – это лимбическая функция. С развитием зеркальных нейронов и быстрым ростом в эволюционной шкале корковый мониторинг и запреты лимбических функций помогли дифференцировать поведение человека от других животных и приматов.
НЕЙРОННАЯ ОСНОВА ПСИХОПАТОЛОГИИ
Существование специализированных эмоциональных цепей в мозге было постулировано Дамасио и др. . в 2000 г. [2] Лимбическая система – это тесно связанная область мозга, включающая структуры вокруг межжелудочкового отверстия и простирающаяся до ствола мозга. Дорсолатеральная префронтальная кора контролирует свою функцию в отношении социального познания и поведения, основанных на культуре. Миндалевидное тело, вентральное полосатое тело, включая прилежащее ядро, островок, переднюю поясную извилину, медиальную префронтальную кору и орбитофронтальную кору головного мозга образуют ключевые структуры в цепи обработки эмоций.Это включает в себя обнаружение и оценку ярких стимулов, переживания и регуляцию аффективной реакции. Кортикальный мониторинг лимбических функций основан не только на схемах, но и на химических веществах. Серотонинергические цепи в префронтальной коре, когда дисфункциональны, вызывают агрессию. [6] Центральное ядро миндалины до ретикулярного ядра называется «цепью вздрагивания». Страх лучше воспринимается миндалевидным телом, гнев – орбитофронтальной корой и прилежащим ядром. Цепи участвуют в автоматических регулирующих эмоциональных реакциях.Вентромедиальная префронтальная кора участвует в обратном обучении на основе предыдущего опыта. Подавление отрицательных ответов осуществляется тормозящими связями от префронтальной коры к миндалевидному телу. Нарушение серотониновой системы связано с агрессией и насилием. Аномальные адаптивные схемы вызывают аномальные эмоции. [6]
СИМПТОМЫ НЕЙРОПСИХИАТРИЧЕСКОЙ ПОГРАНИЧНОЙ ЗОНЫ
Это ситуации, когда человек не уверен, является ли конкретный симптом органическим или неорганическим, из-за природы явления, когда психические симптомы являются результатом неврологического инсульта или психических расстройств, когда мягкие электрофизиологические признаки затрудняют постановку диагноза. .
К органическим заболеваниям, которые иногда могут вызывать симптомы пограничной зоны, относятся эпилепсия, деменция, делирий, иммуноопосредованные энцефалопатии, прионные болезни и болезни, вызываемые медленными вирусами.
Также наблюдаются явления «перечитывания ЭЭГ» у пациентов с психическими заболеваниями, которые имеют серьезные последствия для пациента. Поэтому очень важно соотнесение с клинической картиной.
СИМПТОМЫ ПОГРАНИЧНОЙ ЗОНЫ ПРИ ЭПИЛЕПСИИ
В главах 8 и 10 Чарака Самхита эпилепсия описывается как Абасмара и классифицируется как Акшепака (простой тип), Апантрака (эпилептический статус).Даруна апатанрака (психогенный). Он также описал Пурварупу, или ауру, и Рупу, как сам ictus. Сложный частичный тип описывается как доминантный «Питта» и как рефрактерный «саннипатая». [7,8] Эпилепсия долгое время оставалась психиатрической нозологией, пока не была радикально пересмотрена Хаглингом Джексоном. Брут и Каска, которые замышляли убить Цезаря, заболели падением и были объявлены сумасшедшими. Тем не менее, эпилепсия прочно стоит в роли болезни зоны моста, учитывая ее тесную связь с психиатрической симптоматикой.[9]
Симптомы пограничной зоны обычно являются причиной беспокойства при эпилепсии, связанной с локализацией, и у пациентов с неэпилептическими приступами. Пациенты с неэпилептическими приступами также могут иметь настоящие судороги, серьезные или незначительные психические заболевания и т. Д. В целом, иктальная ЭЭГ [] полезна в этой ситуации, помимо других признаков, таких как у женщин в начале -х годов -го десятилетия. Приступы обычно наблюдаются в присутствии других людей, в основном во время бодрствования или просто при засыпании, но не во время глубокого сна с сохранением внутреннего сознания, не в фазе движений, толчков таза, отсутствия глазных признаков или закрытых глаз, отсутствия недержания мочи и травм на кончике тела. язык, а не стороны и т. д.Иктальная ЭЭГ при истинных приступах показывает бета-активность, всплески или всплески и волны, начиная с области начала. Он нарастает по амплитуде и частоте и становится генерализованным, тогда как при неэпилептических приступах он показывает только артефакты движения.
Электроэнцефалография показывает иктальное нарастание от T2 с увеличением частоты, амплитуды и генерализации (синяя стрелка).
ЗАПОРЫ В ПЕРЕДНЕЙ ДАЛЕ И СИМПТОМЫ ПОГРАНИЧНОЙ ЗОНЫ. разгадкой будут стереотипные и ночные приступы.При участии доминантного полушария они неоднократно называют имена богов, произносят неразборчивые слова, также встречаются смех, крики и ругательства [9]. Дополнительное вовлечение моторной области вызывает ипсилатеральную, контралатеральную или двустороннюю тоническую позу рук и ног в приведении со стоном или плачем и сохранением сознания. Гримаса на лице, сильные удары ногами, толчки тазом, смех, переворачивание, раскачивание, выгибание, педалирование, толчки, автоматизм жестов и сложное поведение, свист, рвота, плач, смех и причудливые приступы наблюдаются при мезиально-лобных, поясных, орбитофронтальных и др. и лобно-полярное происхождение.[10] Рисунок четырех проявлений конечностей, копролалия, манипуляции с гениталиями без постиктальной сонливости и некоторые приступы неотличимы от парасомнии. [11,12]
Принудительное мышление может происходить в лобных очагах, обонятельных галлюцинациях, жестовых автоматизмах, несформированной или сформированной речи наблюдается в орбитофронтальной области, страхе, жевании, слюноотделении, симптомах гортани в оперкулярной области и т. д., ЭЭГ, как иктальная, так и интерктальная, полезна, показывая особенности фокальных медленных волн, спайков и волн, смены фаз и т. д., []. Мутации никотиновой альфа-4-субъединицы холинергического рецептора (CHRNA4) в хромосомах 21q13 и 1q21 (CHRNB2 проявляется в виде аутосомно-доминантных приступов лобных долей, которые проявляются задыханием, стоном, вокализацией и т. Д.)
(a) Медиальная височная эпилепсия с обращением фазы T2 (синяя стрелка). (b) Фронтальные ПЛЭД (синяя стрелка)
ВРЕМЕННЫЕ ПРИПОРЫ НА ДНЕ
Эпилептический статус без судорог может проявляться как длительное сумеречное состояние с частичной реактивностью, нарушенной речью, квазицеленаправленным автоматизмом и т. д.[13] Аура, которая является самой ранней частью приступа, при котором сохраняется сознание, может проявляться как тревога, паника, дежа вю – состояние вынужденного мышления, джамай вю, дежа веку, дежа этенду, когда знакомые места крайне ошибочно воспринимаются как незнакомые. или наоборот, ощущение того, что слышал какие-то слова раньше или пережил определенную эпоху. Простые парциальные припадки могут проявляться как внезапные психические симптомы с резким спадом. Часто встречается иктальная и межприступная ярость. Вспышки смеха без веселья называются гелеобразными приступами, плач без печали – слезоточивым приступом.Передняя височная эпилепсия может проявляться просто эпизодами странного запаха, мезиальная височная эпилепсия может проявляться обонятельными, вкусовыми галлюцинациями, страхом, бледностью, полнотой лица, покраснением, тошнотой, вегетативными особенностями, гипервентиляцией, постиктальным кашлем и ЭЭГ показывает передние временные изменения в форма смены фаз, всплесков, медленных волн или всплесков и волн. Также можно увидеть индикаторы BiPLED и PLED [рисунок и]. Синдром Ландау-Клеффнера – это состояние, при котором пациенты имеют немое состояние из-за иктальной афазии.Визуализация будет нормальной при подозрении на структурную патологию в доминантных полушариях, но диагностическая ЭЭГ показывает доминирующие разряды над левым полушарием во время бодрствования и генерализованные разряды во время сна []. Боковые височные эпилепсии проявляются слуховыми галлюцинациями, иллюзиями, сновидениями, неправильным восприятием зрительных образов и изменениями языка на доминирующей стороне. ЭЭГ показывает односторонние или двусторонние спайки в средних или задних височных отведениях. Аутосомно-доминантная частичная эпилепсия со слуховыми особенностями – это особый тип приступа, при котором слышны несформированные звуки, жужжание, изменение громкости или высоты звука или сформированные звуки, подобные звукам определенных певцов или звукам из прошлого.[12] Это связано с геном LG11 и показывает выделения в височных или затылочных отведениях.
Синдром Ландау-Клеффнера с доминирующими очаговыми разрядами слева во время бодрствования, которые обобщаются во время сна (синяя стрелка)
ПРИПОРЫ ПАРИЕТАЛЬНОЙ ДВОЙНОЙ КОСТИ или что часть тела перемещается, потеря осознания части или асоматагнозия, макросоматогнозия (ощущение большой), микросоматогнозия (ощущение маленькой части тела), удлиненная гиперсхематика, укороченная или гиперсхематическая, лишние конечности и т. д., Боль в лице или языке, мучительные или колющие ощущения и пиломоторные приступы, характеризующиеся эпизодами мурашек и т. Д., Наряду со сформированными галлюцинациями, метаморфопсией и спутанностью сознания в задней теменной доле; головокружение, дезориентация во времени и ощущение живота в нижней теменной доле; парацентральные судороги могут проявляться в виде ощущений на противоположных половых органах и т. д. Повторяющееся нарушение речи может происходить на доминирующей стороне, вкусовые галлюцинации в жаберной крышке, психопаретическая конечность, характеризующаяся ощущением неспособности двигаться конечностью, возникает в надсильвийской области.ЭЭГ показывает изменения в теменной области или может быть нормальным [].
Электроэнцефалография, показывающая эпилептические разряды в теменных отведениях (синяя стрелка)
ЭПИЛЕПСИЯ ЗАМЯТОЧНОЙ ЛОБЫ
Видение ярких или цветных огней, амавроз, скотомы, изменение размера и формы предметов, сформированные сцены, такие как просмотр фильмов, телеопсия вызывает ощущение несоответствия ориентация объектов, эпилептическая аутоскопия, при которой наблюдается зеркальное отражение самого себя, и т. д., которые носят эпизодический характер. показывает аномалии тройничного нерва в затылочной области.
Электроэнцефалография, показывающая эпилептические разряды в затылочных отведениях (синяя стрелка)
СИМПТОМЫ ПОГРАНИЧНОЙ ЗОНЫ В ДЕМЕНЦИИ И РОЛЬ ЭЛЕКТРОЭНЦЕФАЛОГРАФИИ
Лобно-височная деменция
Поскольку ухудшение памяти в литературе относительно менее серьезное (11,1% в нашем исследовании) психические симптомы проявляются на ранней стадии, эти пациенты не соответствуют критериям деменции в соответствии с диагностическим и статистическим руководством по психическим расстройствам-IV на ранних стадиях. Это приводит к значительной задержке диагностики, что приводит к проблемам в лечении и прогнозировании.Уровень агрессии и ажитации наблюдается у 85,7%, апатии – у 35%; растормаживание 50%. Стереотипное поведение также наблюдается в 25%, проблемы с питанием, бред и паранойя, а также целый спектр характеристик, связанных с зависимостью от окружающей среды, таких как накопление, использование, имитация, гиперсексуальность, антисоциальная одержимость и блуждание и т. Д. Эта интересная комбинация нейропсихологических симптомов делает это У этих пациентов сложнее отличить органичность от чисто позднего психоза ». Нейропсихиатрические симптомы при БА не редкость.Helkala и др. . (1991) сообщили о более значительном снижении праксисных функций у пациентов с болезнью Альцгеймера с аномальной ЭЭГ на ранних этапах болезни, и большинство апраксий часто ошибочно принимают как психологические, поскольку пациенты держат общие предметы, как будто они никогда не держали их раньше, демонстрируют странное поведение и теряются. в привычной среде и путают с одеванием. Применение шкалы Джонкмана четко устанавливает органичность в этой ситуации простым и экономичным способом. [14,15]
Хорошо известные аномалии ЭЭГ при болезни Альцгеймера включают замедление доминирующего заднего альфа-ритма; появление тета- и дельта-активности; и генерализованные всплески медленной активности, которые обычно максимальны в лобных и височных отведениях.[15] Изменения ЭЭГ при корковой деменции (как болезнь Альцгеймера, так и лобно-височная деменция) показывают корреляцию между аномалиями ЭЭГ, клинической тяжестью деменции и общим объемом серого вещества, оцененным с помощью объемной магнитно-резонансной томографии головного мозга. [15] Психиатрические симптомы характерны для варианта и спорадического типа болезни Крейтцфельдта – Якоба (БКЯ). В восьмидесяти процентах случаев наблюдались психические симптомы депрессии, беспокойства, психоза, нарушения контроля поведения, нарушения сна в течение первых 100 дней болезни, при этом в 26% случаев наблюдались проявления до формального диагноза, а диагностическая ЭЭГ [].
Электроэнцефалография, показывающая разряды со скоростью 1 / с, типичные для болезни Крейтцфельдта – Якоба (синяя стрелка)
Диффузная болезнь с тельцами Леви
Длительные периоды созерцания космоса, снижение внимания, улучшение памяти, эпизоды неорганизованной речи, резкие колебания и повторяющиеся зрительные галлюцинации животных и людей. ЭЭГ показывает низкочастотный, малореактивный альфа с низкой амплитудой.
Условная отрицательная вариация
Ричард Кейтон в 1875 году впервые использовал термин отрицательная вариация при описании электрической активности серого вещества, а Уолтер (1964) ввел термин условная отрицательная вариация (CNV).Во время подготовки к ожиданию и реакции медленно возрастающий отрицательный сдвиг появляется до появления стимула. Первый стимул дает подготовительный сигнал для двигательной реакции, которая должна выполняться во время второго стимула. Феномен ожидания порождает документированную волну неизвестного происхождения. CNV может быть вызван стандартной парадигмой времени реакции (S1 – S2-двигательный ответ) или только парными стимулами без какой-либо двигательной реакции (парадигма S1 – S2). Первый стимул (S1) – это подготовительный сигнал к императивному стимулу (S2), на который пациент реагирует.В интервале S1 – S2 присутствуют ранняя и поздняя компоненты CNV. Ранняя CNV указывает на процессы возбуждения, а позднее CNV – на внимание к экспериментальной задаче. Наличие волны ожидания или CNV указывает на псевдодеменцию. [16]
Лимбический энцефалит
Когда в этих регионах возникает воспаление, у пациентов наблюдается подострый начальный синдром спутанности сознания, психиатрические симптомы, судороги, проблемы с памятью, апатия, паника, аутизм и шизофренические особенности. [17] На ЭЭГ выявлено отклонение от нормы у максимального количества пациентов: 95.5%. Периодические латерализованные эпилептиформные разряды наблюдались у 18,5%. Диффузные эпилептиформные разряды наблюдались у 18,5%, что свидетельствует о вероятном бессудорожном статусе. Легкие положительные трехфазные волны наблюдались у 13,6%, а неспецифические отклонения в виде чрезмерных тета и многоочаговых острых волн наблюдались у 45,45% пациентов [17]. ПЛЕДЫ, ДВУСТОРОННИЕ, ТРЕХФАЗИЧЕСКИЕ ВОЛНЫ и ДЕЛЬТА-ЩЕТКА, а также неспецифические изменения ЭЭГ являются обычными. Энцефалит, связанный с рецепторами NMDA (NMDAR), становится все более признанной этиологией ранее необъяснимой энцефалопатии и энцефалита.У большинства детей с энцефалитом против NMDAR наблюдается диффузное замедление или прежде всего замедление. Недавно был замечен уникальный электрографический паттерн, характеризующийся ритмической дельта-активностью с частотой 1–3 Гц с наложенными всплесками ритмической дельта-активности с частотой 20–30 Гц, «скачущей» на каждой дельта-волне и получившей название «крайняя дельта-кисть» (EDB). Важное практическое значение состоит в том, что обнаружение EDB может быть уникальным электрографическим маркером для подгруппы пациентов с более тяжелым заболеванием.Хотя еще не известно, является ли картина EDB специфичной для энцефалита против NMDAR, ее наличие в правильном клиническом контексте должно вызывать серьезные подозрения в отношении диагноза. [17]
ДВУСТОРОННИЕ И ДЕЛЬТА-ЩЕТКА в электроэнцефалографии (синяя стрелка)
ПАЦИЕНТ, НЕ ОТВЕТСТВЕННЫЙ
Пациент, не отвечающий на лечение, может страдать кататонией, структурным заболеванием головного мозга или передозировкой наркотиков, для которых ЭЭГ служит простым и полезным инструментом скрининга. У больных кататонией ЭЭГ в норме.Передозировка препаратом проявляет диффузную бета-активность и поэтому называется бета-комой []. Кома веретена показывает диффузные веретена и локализует патологию в таламо-гипоталамической области. Альфа-кома показывает диффузную инертную альфа-фазу и указывает на патологию в стволе мозга. Дельта-кома показывает дельта-активность и указывает на тяжелое структурное или метаболическое заболевание [].
Диффузная бета-активность из-за передозировки лекарством и поэтому называется бета-комой (синяя стрелка)
Дельта-активность и указывает на тяжелое структурное или метаболическое заболевание (синяя стрелка)
ЭЛЕКТРОЭНЦЕФАЛОГРАФИЯ В ДЕЛИРИИ
Делирий – это состояние сознания, при котором пациент не может думать с обычной скоростью и ясностью при нарушенном сознании, памяти, ориентации, языке, кратковременные изменения восприятия и часто общее состояние здоровья с деменцией или без нее.ЭЭГ показывает нереактивную альфа с выпадением, генерализованным замедлением, затылочным замедлением и т. Д. Устойчивое и продолжительное замедление указывает на делирий, осложняющий деменцию (затемнение).
ПОКАЗАНИЯ К ЭЛЕКТРОЭНЦЕФАЛОГРАФИИ ПРИ ПОЯВЛЕНИИ ПСИХИАТРИЧЕСКИХ НАРУШЕНИЙ СЛЕДУЮЩЕЕ.
Поздний нефемейный психоз, рефрактерные поведенческие проблемы, первый эпизод шизофрении после 4 -го -го десятилетия, когнитивные расстройства и нарушения развития. Количественная ЭЭГ полезна для дифференциации делирия, деменции и депрессии.Здоровые люди с аномалией ЭЭГ в 10–15%. Шизофрения в 25% случаев с биполярным аффективным расстройством у 20%. [18]
ЭЭГ при шизофрении показывает увеличение лобного бета, увеличение медленных волн и уменьшение веретен сна. Дрожь – это термин, применяемый к низкой амплитуде, дезорганизованной быстрой активности, с пониженной или отсутствующей альфа, а иногда и с избытком медленной активности, бета-волнам высокой амплитуды.
Эпилептиформные выделения наблюдаются при следующих состояниях. Панические атаки, синдромы дефицита внимания с гиперактивностью, агрессия и аутизм.Замедление наблюдается при остром состоянии спутанности сознания, депрессии, алкогольной интоксикации и постконтузионных синдромах. Обычно наблюдаемые изменения ЭЭГ при психических заболеваниях следующие. При шизофрении наблюдается левая височная тета, при расстройствах настроения – правая височная тета и спайки или волны 6 раз в секунду [], положительные спайки, небольшие острые спайки. Хронический алкоголизм показывает нерегулярные двусторонние спайки; импульсивный человек показывает больше положительных всплесков, пациенты с дислексией демонстрируют множество ненормальных паттернов.
Пики и волны 6 / с при расстройствах настроения (синяя стрелка)
РОЛЬ ЭЛЕКТРОЭНЦЕФАЛОГРАФИИ В ПСИХИАТРИЧЕСКОЙ ФАРМАКОЛОГИИ
Это полезно для мониторинга токсичности психотропных препаратов и прогнозирования ответа на лечение.Использование клозапина требует тщательного наблюдения в поисках эпилептических выделений. Бета-кома укажет на передозировку препарата; Передозировка литием вызовет медленные волны, резкие волны и среднеположительные волны, напоминающие CJD. Другое использование ЭЭГ в терапии – нейробиоуправление, которое работает как естественный AED. Вознаграждает мозг за удержание определенной частоты, и пациенты учатся формировать желаемый образец мозговых волн. Он корректирует дефицит регуляторной функции, связанной с вниманием, возбуждением и бдительностью. Бета-состояние улучшает возбуждение и депрессию.Сенсорно-двигательный ритм (СМР) вызывает спокойствие и расслабление. Левая сторона SMR и правая нейробиоуправление корректируют дисрегуляцию, а тренировка правой стороны помогает при социальном и эмоциональном расстройстве поведения. [15,16,17,18]
ЗАКЛЮЧЕНИЕ
ЭЭГ может быть нормальным при органических заболеваниях и ненормальным при психических заболеваниях. Типичные данные ЭЭГ при психоневрологических синдромах указывают на конкретный диагноз. Мягкие изменения ЭЭГ часто встречаются при психических расстройствах и не указывают на органичность. ЭЭГ можно использовать для оценки эффективности-токсичности терапевтических агентов в психиатрии.Тренировка на основе биологической обратной связи для поддержания определенного ритма мозга используется при психических расстройствах в качестве фармакосберегающего средства.
Финансовая поддержка и спонсорство
Нет.
Конфликт интересов
Конфликта интересов нет.
СПИСОК ЛИТЕРАТУРЫ
1. Миллан М.Дж., Аджид Ю., Брюн М., Буллмор Е.Т., Картер С.С., Клейтон Н.С. и др. Когнитивная дисфункция при психических расстройствах: характеристики, причины и поиски улучшенной терапии. Nat Rev Drug Discov.2012; 11: 141–68. [PubMed] [Google Scholar] 2. Damasio AR, Grabowski TJ, Bechara A, Damasio H, Ponto LL, Parvizi J, et al. Подкорковая и корковая активность головного мозга при ощущении самопроизвольных эмоций. Nat Neurosci. 2000; 3: 1049–56. [PubMed] [Google Scholar] 3. Чандра С.Р., Рагаван С. Потенциалы, связанные с эндогенными событиями, у пациентов с псевдоприпадками. Выписки из летописи Индийской академии неврологии. Конференция IAN, Ранчи. 1990 [Google Scholar] 4. Chandra SR. Мозг – это вместилище души? Обзоры по неврологии IAN, программы непрерывного медицинского образования Индийской академии неврологии.2002: 11–9. [Google Scholar] 5. Чандра С.Р., Рамачандран А. Аназогнозия при потере памяти у пациентов с деменцией. Описательное исследование индийского опыта. Оригинальная статья. ТАПИЙ. 2011; 3 (3): 6–8. [Google Scholar] 6. Дэвидсон Р.Дж., Патнэм К.М., Ларсон К.Л. Дисфункция нейронных цепей регуляции эмоций – возможная прелюдия к насилию. Наука. 2000; 289: 591–4. [PubMed] [Google Scholar] 7. Jain S, Tandon PN. Аюрведическая медицина и индийская литература по эпилепсии. Neurol Asia. 2004; 9: 57–8. [Google Scholar] 8.Тандон ПН. Эпилепсия в Индии: отчет, основанный на многоцентровом исследовании эпидемиологии эпилепсии, проведенном в рамках проекта, финансируемого PL 480 Индийского совета медицинских исследований. Консул. 1989 [Google Scholar] 9. Trimble MR, Reynolds EH. Эпилепсия, поведение и когнитивные функции. Чтобы выпустить эту книгу, в конце 1987 года в Стратфорде-на-Эйвоне был организован симпозиум, на котором собрались специалисты по эпилепсии, которые также проявляют особый интерес к когнитивным функциям и поведению.Приглашенная аудитория также присутствовала, и окончательная версия представляет собой документы, стимулированные этой встречей, и некоторые из наиболее интересных дискуссий. Нью-Джерси, США: Джон Уайли и сыновья; 1988. [Google Scholar] 10. Уоллес SJ, Фаррелл К. Эпилепсия у детей. 2-е изд. КАРДИФ, Великобритания: CRC Press; 2004. с. 449. [Google Scholar] 11. Ши Дж. Дж., Лесли Мазви Т., Фалькао Дж., Ван Герпен Дж. Направленное агрессивное поведение при лобной эпилепсии: тематическое исследование видео-ЭЭГ и иктального спектра. Неврология. 2009. 73: 1804–6. [Бесплатная статья PMC] [PubMed] [Google Scholar] 12.Багла Р., Скидмор СТ. Припадки лобных долей. Невролог. 2011; 17: 125–35. [PubMed] [Google Scholar] 13. Дункан Дж. С., Фиш Д. Р., Шорвон С. Д.. Клиническая эпилепсия (в серии «Успехи в неврологии») Эдинбург: Черчилль Ливингстон; 1995. стр. 408. ISBN 0 443 04936 X. [Google Scholar] 14. Клаус Дж.Дж., Страйерс Р.Л., Йонкман Э.Дж., Онгербоер де Виссер Б.В., Йонкер С., Уолстра Дж. Дж. И др. Диагностическая ценность электроэнцефалографии при старческой болезни Альцгеймера легкой степени. Clin Neurophysiol. 1999; 110: 825–32. [PubMed] [Google Scholar] 15.Чандра С.Р., Иссак Т.Г., Корада С.К., Тейя К.В., Филип М. Психоневрологические симптомы в когорте пациентов с лобно-височной деменцией: наш опыт. Индийский J Psychol Med. 2016; 38: 326–30. [Бесплатная статья PMC] [PubMed] [Google Scholar] 17. Чандра С.Р., Сешадри Р., Чикабасавиа Й., Иссак Т.Г. Прогрессирующая лимбическая энцефалопатия: проблемы и перспективы. Энн Индийский академик Neurol. 2014; 17: 166–70. [Бесплатная статья PMC] [PubMed] [Google Scholar] 18. Schmitt SE, Pargeon K, Frechette ES, Hirsch LJ, Dalmau J, Friedman D.Крайняя дельта-кисть: уникальный образец ЭЭГ у взрослых с энцефалитом против рецепторов NMDA. Неврология. 2012; 79: 1094–100. [Бесплатная статья PMC] [PubMed] [Google Scholar]Обзор исследований состояния покоя
В общей сложности 184 публикации, опубликованные в период с 1993 по 2018 год, найденные с использованием вышеуказанных критериев поиска в PubMed, соответствуют нашим критериям включения. Подробный список исследований с ключевыми параметрами исследования можно найти в дополнительной таблице S1. а тенденции в результатах резюмируются ниже.
Обзор исследований
Характеристики выборки
Сводная информация о количестве исследований по расстройствам и их соответствующие характеристики выборки показаны в таблице.Некоторые расстройства, такие как СДВГ и шизофрения, широко изучались (65 и 37 статей соответственно), в то время как другие, такие как депрессия и аутизм, также были популярны, хотя и в меньшей степени (18 и 16 исследований соответственно). Напротив, некоторые расстройства, такие как биполярное расстройство, генерализованная тревога и паническое расстройство, были очень плохо представлены в литературе (шесть или меньше исследований каждое). Средний размер выборки во всех исследованиях составлял 60, с примерно равным количеством пациентов и контрольной группы в большинстве исследований.Семьдесят три процента исследований имели размер выборки менее 100, в то время как только 10 исследований (Clarke et al., 2001d; Wuebben and Winterer, 2001; Rangaswamy et al., 2002, 2006; Magee et al., 2005; McFarlane et al. , 2005; Грин-Яценко и др., 2009; Кам и др., 2013; Нараянан и др., 2014; Арнс и др., 2015) имели размеры выборки более 250, и только один из них (Арнс и др., 2015) имел размер выборки более 1000 ( N = 1344; депрессия; рисунок). Участники, как правило, были взрослыми со средним возрастом от 30 до 40 лет, за исключением СДВГ и аутизма, где исследования в основном были сосредоточены на детях, а средний возраст варьировался от 5 до 11 лет.Кроме того, выборки обычно были смещены в сторону субъектов мужского пола (64%).
Таблица 1
| Число исследований * | Медиана N | % Контрольная группа | Средний возраст (лет) | % Женщины | % Глаза закрыты $ | (дети) | 56 # | 76 | 45 | 11 | 25 | 75 |
|---|---|---|---|---|---|---|
| ADHD (взрослые) | 14 # | 55.5 | 50 | 33 | 43 | 54 |
| Шизофрения | 37 | 63 | 54 | 31 | 33 | 92 |
ASD / Аутизм | 56 | 52 | 8,5 | 21 | 33 | | |
| Депрессия | 18 | 55 | 44 | 39 | 57 | 86 |
| OCD | 10 | 5 | 49 | 32 | 56 | 100 |
| PTSD | 13 | 74 | 50 | 40 | 37 | 67 |
| Зависимость | 16 | 45 | 33 | 30 | 88 | |
| Паническое расстройство | 4 | 79 | 44 | 35 | 69 | 50 |
| Биполярное расстройство | 6 | 99.5 | 55 | 30 | 55 | 50 |
| Тревога | 3 | 50 | 50 | 31 | 76 | 50 |
Распределение размера выборки по 184 исследованиям обзор. Размер выборки включает пациентов и контрольную группу. Средний размер выборки составлял 60. Одно исследование с размером выборки 1344 выходило за рамки этого графика.
В каждом исследовании сравнивали группу с диагностированным заболеванием с контрольной группой.В большинстве исследований сообщается только об одном расстройстве, хотя меньшинство сравнивают два расстройства, например биполярное расстройство и шизофрению (Clementz et al., 1994; Kam et al., 2013; Narayanan et al., 2014), депрессию и шизофрению ( Begić et al., 2011), депрессия и посттравматическое стрессовое расстройство (Kemp et al., 2010), алкогольная и интернет-зависимость (Son et al., 2015). В каждом случае группа (группы) расстройства определялась с использованием общих психиатрических вопросников, как описано в дополнительной таблице S2. В большинстве исследований (70%) пациенты не принимали лекарства, что определялось как не принимавшие лекарства или воздержавшиеся от приема лекарств в течение заранее определенного периода времени (от 12 часов до 3 месяцев).
Сообщаемые показатели
В большинстве исследований сообщалось об ЭЭГ в состоянии покоя с закрытыми глазами (66% исследований). Однако в меньшинстве исследований сообщалось о результатах для открытых глаз (19% исследований) или для обоих глаз, открытых и закрытых (15%), которые анализировались либо вместе, либо по отдельности. В то время как в некоторых исследованиях сообщалось обо всех частотных диапазонах, во многих были выборочные данные только об одной или двух полосах. Во всех исследованиях чаще всего упоминались альфа- и тета-диапазоны (в 85/84% исследований), за которыми следовали бета (80%) и дельта (70%).Гамма встречается реже всего (всего 18% исследований). При такой схеме отчетности иногда неясно, когда в исследовании сообщалось только об одной или двух полосах, было ли это потому, что другие полосы не были проанализированы, или они были исключены из-за отрицательных или нулевых результатов. Таким образом, занижение отрицательных или нулевых результатов может склонить этот обзор к положительным результатам. Также важно отметить, что, хотя в большинстве исследований использовалось типичное определение тета- и альфа-диапазонов, определения других диапазонов сильно различались (см. Раздел «Методологические проблемы и ограничения»).
Для каждой группы исследования чаще всего сообщали о различиях в абсолютной мощности между контрольной группой и группой с нарушением (61% исследований). Некоторые из этих исследований дополнительно сообщали об относительной мощности (28%), в то время как несколько сообщали о различиях только в относительной мощности (10%). Относительная мощность обычно рассчитывается путем вычисления мощности каждой данной полосы, деленной на сумму мощностей по всем полосам. Удивительно, но 29% исследований явно не указали метод отчетности и требовали некоторых выводов.В тех случаях, когда в исследовании не указывались данные об абсолютных или относительных данных, обычно предполагалось, что они были абсолютными при отсутствии каких-либо доказательств обратного. В большинстве исследований представлены агрегированные результаты для обширных областей коры головного мозга или локализованных источников (60%), в то время как другие сообщили результаты для отдельных каналов (32%). Незначительное меньшинство предоставило результаты, агрегированные по всем зарегистрированным каналам (8%). Учитывая эти различия в отчетах, мы вычислили величину разницы между контрольной группой и группой с расстройством в процентах, где информация была доступна (в 40% случаев), усредняя по широким регионам во всех исследованиях.Там, где было региональное разделение между увеличением и уменьшением на коже черепа (например, фронтальным увеличением и задним уменьшением), региональные величины были распределены по их соответствующим группам увеличения и уменьшения (а не усреднялись вместе). Наконец, часть исследований (27%) дополнительно сообщила о корреляциях (значимых или незначительных) между отдельными полосами и тяжестью заболевания.
Также важно отметить, что хотя некоторые из представленных здесь исследований были сосредоточены исключительно на анализе спектра мощности, многие из них дополнительно сообщали о других показателях, включая анализ когерентности и асимметрии, которые здесь не приводятся.
Сводные тенденции по диапазонам частот и расстройствам
Анализ тенденций проводился для абсолютных и относительных различий мощности, сообщенных между расстройством и контрольной группой в каждом диапазоне (несмотря на различия в определениях и другие методологические различия) для каждого расстройства. Для стандартизации исследований мы свернули все диапазоны, которые были разделены на поддиапазоны (например, beta1 / beta2). Если результаты различались по диапазонам (например, бета1 показала значимость, бета2 не показала значимости), мы рассматривали значимый результат как первичный результат.Кроме того, результаты показаны отдельно для условий с закрытыми и открытыми глазами. Небольшое количество исследований, в которых совмещались открытые и закрытые глаза (при опиоидной зависимости, депрессии, паническом расстройстве, тревоге), исключены из анализа тенденций, но показаны в таблицах для полноты картины. Кроме того, в меньшинстве случаев, когда было только одно условие исследования (т. Е. Открытый / закрытый, абсолютный / относительный) для конкретного расстройства, исследование не было включено в сводную таблицу или анализ тенденций.
Доминирующие результаты по различным заболеваниям
Количество исследований, в которых сообщалось о значительном увеличении, значительном снижении или отсутствии значимой разницы в мощности в каждой из полос частот относительно контроля для каждого расстройства, показано в дополнительных таблицах S3, S4 для абсолютная и относительная мощность соответственно. Доминирующий результат для каждой полосы в каждой группе нарушений и условиях регистрации (значительное увеличение, значительное уменьшение или отсутствие значимой разницы) определялся на основе результата, полученного в наибольшем количестве исследований, как описано в разделе методов «Показатели согласованности и надежности».”
В целом мы обнаружили, что наиболее частым результатом для всех расстройств и групп, вместе взятых, было отсутствие каких-либо существенных различий как для закрытых глаз (абсолютная мощность 53%, относительная мощность 63%), так и в относительных условиях открытых глаз (83%), в то время как были аналогичные уровни значительного увеличения (46%) и никакой существенной разницы (39%) для абсолютного открытия глаз. Доминирующие результаты для каждой группы, агрегированные по всем отдельным расстройствам и состояниям, показаны на рисунке для абсолютной мощности (рисунок) и относительной мощности (рисунок).
Доминирующий результат, агрегированный по всем расстройствам и группам. (A) Количество расстройств без разницы в абсолютной силе по сравнению с контрольной группой (белый), увеличение (черный), уменьшение (серый) или противоположные результаты (заштриховано) для закрытых глаз (вверху) и открытых глаз (внизу) условия. Увеличение более характерно для более низких частотных диапазонов (дельта и тета), в то время как уменьшение или отсутствие существенной разницы более характерно для более высоких частотных диапазонов (альфа и бета). (B) То же, что (A) для относительной мощности.Легенды и метки осей являются обычными.
При ограничении нашего обзора меньшей долей расстройств / состояний, где доминирующим результатом было значительное увеличение или уменьшение, общая картина, которая возникла, заключалась в том, что увеличения преобладали в нижних частотных дельта- и тета-диапазонах (86% для абсолютной и относительной мощности). ), тогда как в альфа-диапазоне преобладали спады (67% абсолютное, 100% относительное). Снижение контраста было примерно таким же вероятным, как и увеличение бета-диапазона в зависимости от состояния (37.5% абсолютных, 50% относительных). Гамма-диапазон был исключен из анализа из-за небольшого количества исследований, хотя и здесь снижение было более обычным.
Изучая этот общий эффект на уровне отдельных типов расстройств, результаты показали, что наблюдалось увеличение абсолютной силы как дельта, так и тета в состоянии закрытых глаз для СДВГ (у детей), шизофрении, ОКР и депрессии, в то время как СДВГ (у взрослых) и алкогольная зависимость показали увеличение только в тета-диапазоне (рисунок).В состоянии с открытыми глазами преобладало увеличение как дельта, так и тета для депрессии, СДВГ (у детей) и биполярного расстройства, но только в дельта-диапазоне для СДВГ (взрослые) и только в тета-диапазоне для шизофрении. Однако даже в отношении тех расстройств, при которых в этих диапазонах преобладал рост, тем не менее было небольшое количество исследований, сообщающих об обратном эффекте (например, три исследования СДВГ у детей, Dupuy et al., 2014a; Giertuga et al., 2017; Shephard et al., al., 2018, два исследования шизофрении Pascual-Marqui et al., 1999; Князева и др., 2008 и одно из ОКР, Bucci et al., 2004). Единственные случаи в нижних частотных диапазонах, где преобладающим результатом было снижение, а не увеличение, были в дельта-диапазоне для аутизма (глаза закрыты, Coben et al., 2008) и в тета- и дельта-диапазонах для посттравматического стрессового расстройства / раннего жизненный стресс (глаза открыты, McFarlane et al., 2005; Veltmeyer et al., 2006).
Доминирующие результаты для каждого индивидуального расстройства и группы. (A) Различия в абсолютной мощности для каждого расстройства (относительно контроля) для состояния с закрытыми глазами (вверху), с открытыми глазами (в центре) и с открытыми и закрытыми глазами вместе (внизу).Белые прямоугольники указывают на отсутствие изменений, черные – на увеличение, а серые – на уменьшение. Противоположные результаты показаны заштрихованными прямоугольниками. (B) Разница в результатах абсолютной и относительной мощности для одних и тех же расстройств. Белый цвет указывает на отсутствие разницы, серый цвет указывает на значительное увеличение или уменьшение одного, но отсутствие существенной разницы в другом, в то время как заштрихованный прямоугольник указывает на противоположные результаты.
Значительное снижение абсолютной мощности преобладало в альфа-диапазоне для шизофрении и ОКР (глаза закрыты), аутизма и посттравматического стрессового расстройства (глаза открыты), а также в бета-диапазоне для СДВГ (дети), аутизма и интернет-зависимости (все глаза закрыты; Фигура ).Напротив, значительное увеличение было доминирующим в небольшом количестве расстройств, чаще всего, когда участники открывали глаза, включая депрессию (бета, глаза открыты и закрыты), биполярное расстройство (альфа и бета, глаза открыты), шизофрению (альфа и бета, глаза открытая) и алкогольная зависимость (бета, глаза закрыты).
В двух случаях (ОКР, бета-полоса с закрытыми глазами и алкогольная зависимость, дельта-полоса с закрытыми глазами) не было доминирующего результата, а было проведено равное количество исследований, показывающих увеличение и уменьшение.Они показаны в виде решетки на рисунке.
На рисунке показаны различия между доминирующим результатом для абсолютных и относительных разностей мощности. В целом доминирующий результат для относительной мощности был таким же, как и для абсолютной мощности в 62% экспериментальных сравнений (белые квадраты), где каждое сравнение представляет собой одну полосу в пределах одного расстройства и состояния. Результаты были наиболее похожими по относительным и абсолютным значениям для тета-диапазона (73% нарушений / состояний). Случаи, когда была значительная разница в одном методе, но не в другом, обозначены серым цветом (36% расстройств / состояний), что при более подробном рассмотрении имело место для 50% расстройств и состояний в бета-диапазоне. и 40% в дельта-диапазоне.Была большая доля расстройств / состояний без существенной разницы в относительной мощности по сравнению с абсолютной силой. Это было особенно верно для дельта-диапазона. Единственный случай, когда доминирующий результат диаметрально противоположен для абсолютной мощности и относительной мощности, был в дельта-диапазоне для СДВГ у детей (с закрытыми глазами), где наблюдалось увеличение абсолютной мощности и уменьшение относительной мощности (рисунок, заштрихованный прямоугольник). ).
Учитывая общую картину большей вероятности увеличения низких частот и отсутствия изменений или уменьшения высоких частот, важно отметить, что, за исключением СДВГ, те же самые расстройства, в которых преобладали увеличения тета, не наблюдались. те, в которых преобладает уменьшение беты.Однако общая тенденция по расстройствам будет заключаться в снижении соотношения тета / бета либо из-за увеличения тета и уменьшения бета, увеличения тета и отсутствия изменений в бета, либо отсутствия изменений тета и уменьшения бета.
Согласованность результатов
Далее мы сообщаем об анализе согласованности результатов для тех расстройств / состояний, при которых было проведено по крайней мере два исследования, в которых сообщалось о каком-либо конкретном диапазоне (рисунки,). Оценки согласованности были рассчитаны, как описано в разделе методов «Оценка согласованности и надежности», и их можно прочитать как то, насколько чаще преобладающий результат встречался в литературе по сравнению с любым другим результатом.
Баллы согласованности, агрегированные по расстройствам для каждого диапазона и состояния. Баллы согласованности (частота доминирующего результата по сравнению с другими результатами) составляли от 2 до 3 для абсолютной мощности при закрытых глазах для всех полос (серые полосы), от 2 до 4 для относительной мощности при закрытых глазах (черные полосы) и, как правило, от 1 и 2 для открытых глаз (абсолютное и относительное, серые и черные заштрихованные столбцы, кроме бета-версии, абсолютная мощность открытия глаз).
Баллы согласованности и валидации по расстройствам. (A) Баллы согласованности для каждого расстройства по относительной мощности (вверху) с закрытыми глазами (черные полосы) и открытыми глазами (черные заштрихованные полосы) и абсолютной мощности (внизу) с закрытыми глазами (серые полосы) и открытыми глазами (серые заштрихованные) столбцы) и глаза закрытые и открытые вместе (заштрихованные столбцы). Знаки звездочки для синдрома дефицита внимания с гиперактивностью (СДВГ) указывают на баллы согласованности, когда исключена доминирующая исследовательская группа. (B) Оценки валидации для каждого расстройства. Порядок и легенда такие же, как в (A) .Оценка валидации СДВГ у детей, относительная мощность с закрытыми глазами выходит за рамки этого графика (2,516).
На рисунке показаны средние баллы согласованности по всем нарушениям для каждой полосы для условий закрытых глаз (сплошные столбцы) и состояний открытых глаз (заштрихованные столбцы) как для абсолютной, так и для относительной мощности (серые и черные столбцы соответственно). В целом, самая высокая оценка согласованности, агрегированная по всем расстройствам и диапазонам, была для относительной мощности с закрытыми глазами (3,0), за которой следует абсолютная мощность с закрытыми глазами (2.2). Открытые глаза имели более низкую консистенцию с 2,0 и 1,5 для абсолютной и относительной силы соответственно. При расчете отдельно для каждой полосы наблюдалась аналогичная картина, хотя в целом оценки для дельты и альфа были немного ниже. Взятые вместе, это говорит о том, что открытые глаза – это гораздо более изменчивое состояние и что оценки относительной мощности более надежны.
Анализ индивидуальных расстройств / состояний, агрегированных по диапазонам (рисунок), показал, что самый высокий балл согласованности был для сравнений относительной мощности контрольной группы с СДВГ у детей с закрытыми глазами (7.0), затем интернет-зависимость с закрытыми глазами (4). Наивысшие показатели стабильности абсолютной силы с закрытыми глазами были у детей с ОКР (3,3), интернет-зависимостью (2,8) и СДВГ (2,8). Аутизм и СДВГ у взрослых обычно имели самую низкую согласованность при всех состояниях. Однако важно отметить, что в литературе по двум расстройствам с наивысшими показателями согласованности, СДВГ у детей и интернет-зависимости, преобладала одна исследовательская группа (47% статей по СДВГ, 100% по интернет-зависимости). не в случае других расстройств с множественными исследованиями.Это дает преимущество последовательной методологии, но также сопряжено с риском предвзятости. Таким образом, мы указываем на показатель согласованности СДВГ у детей, когда доминирующая группа удалена звездочкой (рисунок).
Далее мы сообщаем оценки валидации, вычисленные, как описано в разделах методов «Оценка согласованности и надежности», которые по сути представляют собой общее количество (N) участников исследования во всех исследованиях, сообщающих о доминирующем результате (рисунок). СДВГ у детей с закрытыми глазами имел наибольшее количество исследований, показывающих доминирующий результат (8-25 на группу), а при среднем N 129 баллы валидации были самыми высокими с 2,516 для относительной мощности (за пределами шкалы графика) и 1563 за абсолютную власть.Однако мы отмечаем, что это более чем наполовину для относительной силы, если исключить доминирующую исследовательскую группу. Также высока была шизофрения (1446 баллов по абсолютной силе), за которой следовала депрессия (абсолютная, с закрытыми глазами) с 880 баллами. Девятнадцать процентов расстройств / состояний имели баллы менее 100 и 47% имели менее 200 баллов, что указывало на то, что они включали небольшое количество исследований и участников и, следовательно, не могут. считаться достаточно подтвержденными результатами.
Величина результатов
Затем мы рассмотрели сообщенные величины разницы (в%) для абсолютной и относительной мощности, усредненные только по тем исследованиям, в которых сообщалось о значительном различии и где точная информация была доступна в тексте, таблицах или рисунках. публикации (подробно показано в дополнительной таблице S5).В среднем 40% сравнений исследований приводили данные о величине, хотя они варьировались в зависимости от типа расстройства и варьировались от 68%, 67% и 58% для СДВГ (взрослые), РАС / аутизма и биполярного расстройства соответственно на верхнем уровне до 26. % для СДВГ (дети) и 29% для ОКР на нижнем уровне (кроме того, исследования тревожности, выявленные для этого обзора, не включали данные о величине).
Для всех расстройств / состояний заявленная величина разницы (среднее ± стандартное отклонение) составляла 34 ± 13% для абсолютной мощности и 26 ± 14% для относительной мощности, независимо от того, был ли зарегистрированный результат доминирующим или нет.Распределение звездных величин показано на рисунке. В целом величина увеличения (по сравнению с уменьшением) была выше в среднем для абсолютной мощности (серые полосы), но не относительной мощности (черные полосы). Учитывая, что данные о величине не были единообразно представлены по диапазонам и условиям, нельзя достоверно сделать вывод о каком-либо расстройстве или тенденции, характерной для диапазона. Поэтому мы не сообщаем о каких-либо тенденциях. Однако мы отмечаем, что зарегистрированные показатели были самыми высокими для шизофрении, депрессии и биполярного расстройства (~ 44% в среднем для глаз с закрытыми глазами и ~ 48% в среднем для глаз открытых во всех диапазонах) и самыми низкими для опиоидов, интернет-зависимости, СДВГ у детей. с открытыми глазами и посттравматическое стрессовое расстройство с открытыми глазами (все 21–22%).Общие величины также были самыми высокими для альфа-диапазона, особенно для уменьшения, о котором сообщалось с закрытыми глазами (в среднем 46%), в то время как другие диапазоны были так же ниже.
Гистограммы величин различий и корреляций. (A) Все сообщенные величины различий между группами расстройств и контролями по всем полосам для абсолютной (серые столбцы) и относительной силы (черные столбцы). Увеличение показано как положительное, а уменьшение – как отрицательное. Зарегистрированное увеличение абсолютной мощности превысило зарегистрированное снижение, хотя и было аналогичным по величине (35% и 34% соответственно).Относительная мощность была относительно симметричной: средняя величина увеличивалась на 22% и уменьшалась на 31%. (B) Гистограмма всех сообщенных корреляций увеличения или уменьшения полосы с оценками тяжести симптомов (все результаты были включены, даже если не был доминирующим результатом). Сообщения об отсутствии значительной корреляции показаны как 0. Положительные и отрицательные корреляции обычно составляли от 0,2 до 0,5, хотя положительные корреляции в среднем были выше. Высокие корреляции (> 0,6) были обнаружены только в двух небольших исследованиях ( N <40).Пунктирная линия показывает гистограмму без этих двух исследований.
Отметим, что во многих случаях, когда в различных исследованиях сообщалось о противоположных результатах, полученные величины не сильно различались. Например, хотя преобладающим результатом для шизофрении было снижение альфа (в среднем на 58%), те исследования, в которых сообщалось об увеличении альфа (Hong et al., 2012; Kim et al., 2015), сообщили об аналогичной величине (64 %).
Корреляция с серьезностью расстройства
Мы также рассмотрели зарегистрированные корреляции между отдельными полосами и тяжестью расстройства, оцененными с помощью опросника клинического диагноза и симптомов (дополнительная таблица S6).Двадцать семь процентов исследований сообщили о множественных таких корреляциях для разных полос и областей мозга. Мы включили все зарегистрированные корреляции независимо от конкретной области мозга, группы или подмножества симптомов, для которых была обнаружена корреляция. Распределение этих корреляций показано на рисунке. Корреляция обычно варьировалась от 0,2 до 0,5, в среднем около 0,4 (положительная или отрицательная), в то время как часть случаев не сообщала о значительной корреляции (показано как 0). Весьма вероятно, что незначительные корреляции занижены.В некоторых исследованиях сообщалось о более высоких корреляциях 0,6–0,8, показывающих второй пик в распределении. Однако непропорционально это было из двух исследований (Pogarell et al., 2006; Roh et al., 2015) с очень небольшим количеством участников (менее 40). Когда они были исключены, пик 0,7 был значительно уменьшен (показан пунктирной линией). Кроме того, не было заметных различий в корреляциях для какого-либо отдельного расстройства или группы. Кроме того, в некоторых исследованиях сообщалось о коэффициентах регрессии, а не о корреляциях, которые, как правило, были ниже (между 0.2 и 0.3) и не входят в раздачу. Таким образом, в качестве общего вывода представляется, что корреляция мощности диапазона с оценками симптомов обычно слабая и не специфична для какой-либо группы или расстройства.
Отметим, что некоторые исследования включали корреляции с другими факторами, такими как выполнение конкретной задачи, демографические переменные или возраст начала, которые здесь не указаны. Кроме того, в нескольких исследованиях выполнялись другие типы моделирования классификации диагнозов, чтобы различать и прогнозировать различия между двумя исследуемыми группами (Kim et al., 2015: шизофрения; Knott et al., 2001b; Делдин и Чиу, 2005: депрессия; Чан и Люн, 2006; Чан и др., 2007; Шейхани и др., 2012: аутизм; Ким и др., 2017: интернет-зависимость; Огрим и др., 2012; Buyck and Wiersema, 2014a; Poil et al., 2014; Марковская-Симоска и Поп-Жорданова, 2017: СДВГ). Опять же, здесь об этом не сообщается.
Индивидуальные психические расстройства
СДВГ
В этом обзоре было выявлено 65 исследований СДВГ со средним размером выборки 76 (дети) и 55.5 (взрослые; диапазон 23–378). Из них 56 обследованных детей и подростков (средний возраст 11 лет; Куперман и др., 1996; Кларк и др., 1998, 2001a, b, c, d, 2002a, b, c, d, e, f, 2003). , 2006, 2007, 2008b, 2011, 2013, 2016; Bresnahan et al., 1999; Swartwood et al., 2003; Hermens et al., 2005a, b, c; Magee et al., 2005; Hobbs et al., 2007; Fonseca et al., 2008, 2013; Barry et al., 2009a, b, 2010; Sohn et al., 2010; Dupuy et al., 2011, 2013, 2014a, b; Lansbergen et al., 2011; Огрим et al., 2012; Shi et al., 2012; Liechti et al., 2013; Buyck and Wiersema, 2014a, b, 2015; Poil et al., 2014; Tye et al., 2014; Kitsune et al., 2015; Roh et al., 2015; Камида и др., 2016; Ким и др., 2016; Томас и Вилджоэн, 2016; Giertuga et al., 2017; Джарретт и др., 2017; Марковская-Симоска и Поп-Жорданова, 2017; Park et al., 2017; Rommel et al., 2017; Shephard et al., 2018) и 14 исследуемых взрослых (средний возраст 33 года; Bresnahan et al., 1999, 2006; Bresnahan and Barry, 2002; Hermens et al., 2004; Clarke et al., 2008a; Koehler et al., 2002; Hermens et al., 2004; Clarke et al., 2008a; Koehler et al. ., 2009; van Dongen-Boomsma et al., 2010; Woltering et al., 2012; Лихти и др., 2013; Buyck and Wiersema, 2014a; Poil et al., 2014; Rommel et al., 2016; Марковская-Симоска и Поп-Жорданова, 2017; Tombor et al., 2018). В пяти из этих исследований в качестве групп участвовали как взрослые, так и дети (Bresnahan et al., 1999; Liechti et al., 2013; Buyck and Wiersema, 2014a; Poil et al., 2014; Markovska-Simoska and Pop-Jordanova, 2017). . Помимо DSM или ICD в этих исследованиях, диагностика СДВГ чаще всего выполнялась с использованием шкалы оценки родителей Коннерса (CPRS; Conners et al., 1998), Контрольный список поведения детей (CBCL; Achenbach and Rescorla, 2001), рейтинговая шкала Wender Utah (WURS; Ward et al., 1993), рейтинговые шкалы СДВГ для взрослых Коннерса (CAARS; Conners and Sparrow, 1999) и Полуструктурированное интервью Баркли для взрослых с СДВГ (Barkley, 2011; дополнительная таблица S2).
Доминирующие результаты для всех возрастных групп и условий показаны на рисунке. В целом, как описано выше, результаты относительной силы СДВГ у детей с закрытыми глазами имели очень высокую согласованность (7.0) и проверки (2516) баллов. Абсолютная мощность для закрытых глаз все еще была надежной, но менее надежной, с оценкой согласованности 2,8 и оценкой валидации 1563. Состояние открытых глаз имело балл согласованности 2,8 и оценку валидации 460. С другой стороны, исследования на взрослых были значительно менее последовательными (баллы согласованности 2,1 для открытых глаз и 1,1 для закрытых глаз для абсолютной силы и 2 для открытых глаз и 1,5 для закрытых глаз для относительной силы) и плохо подтверждены (75–201 в зависимости от состояния).Однако, учитывая, что почти половина исследований СДВГ, особенно у детей, была проведена в одной исследовательской группе (31 из 65), мы также показываем здесь результаты, исключая эту группу (рисунок внизу). Как можно видеть, в отсутствие этой группы доминирующий результат для увеличения как дельта, так и тета остается для детей, как и снижение бета-активности для относительных закрытых глаз у детей, но существует большее количество «несущественных различий». »Результаты в целом для детей.Для взрослых увеличение тета сохраняется для абсолютных и относительных закрытых глаз, но различия наблюдаются для других условий и диапазонов.
Доминирующие результаты при различных заболеваниях. (A) Доминирующий результат для каждой полосы СДВГ для каждого из различных состояний и возрастных групп как для относительной (отн.), Так и для абсолютной (абс) мощности, а также для закрытых (EC) и открытых (EO) глаз, включая все исследования ( вверху) и исключая доминирующую исследовательскую группу (внизу). Белые прямоугольники указывают на отсутствие изменений, черные – на увеличение, а серые – на уменьшение.Противоположные результаты показаны заштрихованными прямоугольниками. (B) Доминирующий результат для каждой группы для каждого типа зависимости и состояния. Обозначения как в (А) . (C) Доминирующий результат для каждой группы аутизма для каждого состояния. Обозначения как в (А) .
Следующие девять исследований СДВГ у детей (абсолютная сила; глаза закрыты) не показали уменьшения бета-диапазона (Clarke et al., 2001d; Hobbs et al., 2007; Fonseca et al., 2008; Liechti et al. ., 2013; Buyck, Wiersema, 2014b, 2015; Dupuy et al., 2014а; Камида и др., 2016; Kim et al., 2016), в то время как три дальнейших исследования СДВГ сообщили об уменьшении бета в задних областях, но увеличении во фронтальных областях (Clarke et al., 2002a, 2011, Hermens et al., 2005a). Эти несоответствия могут быть связаны с различиями в методологическом подходе (см. Ниже) или демографическими или клиническими различиями внутри групп участников.
В целом, учитывая все исследования, есть разумная уверенность в общей тенденции, о которой сообщается в результатах для детей, но не взрослых, особенно для относительной мощности закрытых глаз.Однако во всех случаях величина различий была умеренной (~ 28% как для абсолютной, так и для относительной мощности), а корреляция с серьезностью симптомов обычно составляла порядка 0,3–0,4 для всех диапазонов (за исключением Roh et al., 2015). ), в котором сообщается о корреляции между 0,6 и 0,7 по всем полосам и областям мозга для очень небольшой выборки). Это указывает на то, что общие результаты, относящиеся к полосам частот, не являются в достаточной степени дискриминационными и не позволяют прогнозировать симптомы.
Учитывая достоверное увеличение тета и сопутствующее снижение бета, о котором сообщалось у детей с закрытыми глазами, соотношение тета / бета было предложено и одобрено FDA в качестве диагностического биомаркера СДВГ.Однако отсутствие согласованности у взрослых предполагает, что эти результаты, вероятно, зависят от возраста и, возможно, не могут быть экстраполированы за пределы изученной узкой возрастной группы. Кроме того, общая картина увеличения тета или уменьшения бета-теста характерна для ряда других расстройств, включая ОКР, шизофрению и интернет-зависимость, что позволяет предположить, что пониженное соотношение тета / бета является общим маркером общих симптомов в целом ряде случаев. расстройства, а не специфические для диагноза СДВГ.Тем не менее, мы признаем, что есть некоторые исследования, в которых конкретно изучается соотношение тета / бета, без сообщения результатов для отдельных спектральных диапазонов и, следовательно, они не соответствуют критериям включения в этот обзор (например, см. Arns et al., 2013). Поэтому опубликованные результаты, касающиеся соотношения тета / бета, могут быть занижены в этом обзоре. Для этого мы указываем читателю на ряд недавних обзоров и метаанализов ЭЭГ и СДВГ, в которых пытались распутать характер изменения частотного диапазона ЭЭГ в разных исследованиях (Barry et al., 2003; Снайдер и Холл, 2006; Лоо и Макейг, 2012).
Шизофрения
Был проведен ряд исследований ЭЭГ в состоянии покоя на пациентах с шизофренией (по сравнению со здоровыми людьми из контрольной группы), чаще всего с закрытыми глазами (хотя см. Venables et al., 2009; Hanslmayr et al., 2013; Narayanan et al., 2013; Narayanan et al. al., 2014 для трех открытых исследований). Всего для этого обзора было отобрано 37 исследований шизофрении (Clementz et al., 1994; Sponheim et al., 1994; Wada et al., 1994; Omori et al., 1995; Pascual-Marqui et al., 1999; Бегич и др., 2000; Харрис и др., 2001; Knott et al., 2001a; Wuebben and Winterer, 2001; Mientus et al., 2002; Вейга и др., 2003; Кирино, 2004; Харрис и др., 2006; Кирино, 2007; Князева и др., 2008; Тислерова и др., 2008; Джон и др., 2009; Venables et al., 2009; Bandyopadhyaya et al., 2011; Бегич и др., 2011; Ито и др., 2011; Щуг и др., 2011; Hong et al., 2012; Hanslmayr et al., 2013; Кам и др., 2013; Нараянан и др., 2014; Ранлунд и др., 2014; Тикка и др., 2014; Andreou et al., 2015; Гарах и др., 2015; Goldstein et al., 2015; Ким и др., 2015; Mitra et al., 2015; Shreekantiah Umesh et al., 2016; Mitra et al., 2017; Moeini et al., 2017; Барадиц и др., 2018). Средний размер выборки составлял 63 года (диапазон 26–425), при этом средний возраст участников составлял 31 год. Помимо более традиционных показателей DSM / ICD, диагноз и степень тяжести шизофрении обычно оценивались с использованием шкалы позитивных и негативных синдромов (PANSS; Kay et al., 1987) и краткой психиатрической рейтинговой шкалы (BPRS; Общие и Горхэм, 1962).
Шизофрения показала последовательное и достоверное увеличение абсолютной мощности дельта- и тета-диапазона и снижение абсолютной мощности альфа-диапазона по сравнению с контрольной группой с закрытыми глазами (баллы согласованности 2,2, балл надежности 1,446). Кроме того, эти различия были выше по величине по сравнению с различиями, зарегистрированными для других расстройств (среднее увеличение тета на 50%, снижение альфа на 58%). Конечным результатом будет более высокое соотношение тета / бета по сравнению с контрольной группой, что очень похоже на СДВГ у детей.Однако исследования «три глаза, открытые» (Venables et al., 2009; Hanslmayr et al., 2013; Narayanan et al., 2014) показали совершенно иную картину – увеличение тета-, альфа- и бета-активности. Региональные различия также наблюдались в нескольких исследованиях в дельте (Begić et al., 2000) и альфа (Omori et al., 1995; Kim et al., 2015) диапазонах, где было фронтально-заднее разделение с фронтальным увеличением. и апостериорное уменьшение для альфа и противоположный паттерн в дельта-полосе. Кроме того, мы нашли только три исследования (Kirino, 2004, 2007; John et al., 2009), который измерял относительные изменения спектральной мощности, большинство из которых показало незначительные различия во всех диапазонах (хотя см. John et al., 2009).
Депрессия
Восемнадцать исследований депрессии были отобраны для этого обзора (Kwon et al., 1996; Bruder et al., 1997; Bell et al., 1998; Debener et al., 2000; Knott et al., 2001b; Pizzagalli et al., 2002; Deldin, Chiu, 2005; Morgan et al., 2005; Bruder et al., 2008; Korb et al., 2008; Price et al., 2008; Грин-Яценко и др., 2009; Кемп и др., 2010; Бегич и др., 2011; Яворска и др., 2012; Кук и др., 2014; Arns et al., 2015; Слободской-Плюснин, 2018). Средний размер выборки составлял 55 лет (диапазон 21–1344), а средний возраст участников – 39 лет. Помимо более традиционных мер DSM / ICD, диагноз депрессии и ее тяжесть обычно измерялись с использованием шкалы оценки депрессии Гамильтона (HAM-D; Hamilton, 1960).
Доминирующим результатом депрессии было увеличение абсолютной мощности как в тета-, так и в бета-диапазонах для состояний как при открытых, так и при закрытых глазах (глаза закрыты, консистенция 1.8, проверка 880; глаза открыты последовательность 2,0, проверка 337) со средними величинами 48%. Однако это увеличение больше не было заметно при рассмотрении относительной мощности, когда в большинстве исследований не было обнаружено каких-либо существенных различий по любой полосе (Knott et al., 2001b; Morgan et al., 2005; Korb et al., 2008; Cook et al. , 2014). Крупнейшее исследование (Arns et al., 2015), в котором приняли участие 1344 участника, показало увеличение тета-мощности во фронтальных областях мозга с использованием локализованного сигнала источника eLORETA, который методологически отличается от большинства других исследований депрессии, определенных для этого обзора, которые проводят анализ в электродное пространство.
Зависимость
Здесь мы сосредоточимся на трех основных типах зависимости: опиоиды, алкоголь и Интернет, и в этом обзоре определили 16 исследований зависимости. Средний размер выборки составил 45 человек (диапазон 28–614), а средний возраст участников – 33 года. Помимо более традиционных мер DSM / ICD, диагностика и степень тяжести интернет-зависимости чаще всего выполнялись с помощью теста на интернет-зависимость Янга (IAT; Young, 1998), в то время как алкогольная и опиоидная зависимость оценивалась с помощью переменного набора анкет в зависимости от исследования.
Удивительно, но, несмотря на огромное внимание к опиоидной зависимости как со стороны СМИ, так и правительства, особенно в Соединенных Штатах, только четыре исследования ЭЭГ в состоянии покоя (Wang et al., 2015b, 2016; Motlagh et al., 2017; Zhao et al. ., 2017) были выбраны для этого обзора на основе наших критериев включения (другие обзоры см. В Wang et al., 2015a; Ieong and Yuan, 2017). Кроме того, девять случаев алкогольной зависимости (Günther et al., 1997; Bauer, 2001; Rangaswamy et al., 2002, 2006; Saletu-Zyhlarz et al., 2004; Фейн и Аллен, 2006; Эндрю и Фейн, 2010; Сон и др., 2015; Herrera-Díaz et al., 2016) и четыре исследования интернет-зависимости (Choi et al., 2013; Lee et al., 2014; Son et al., 2015; Kim et al., 2017) были отобраны для этого обзора (включая одна публикация, в которой в одном исследовании рассматривались как алкогольная, так и интернет-зависимость). Важно признать, что зависимость – это разнородный ярлык, охватывающий несколько «типов» аддиктивного расстройства, и что сходства и различия в основополагающих этиологиях зависимости от психоактивных веществ и интернет-зависимости до сих пор четко не определены.Однако, с недавним включением игровой зависимости в 11-ю редакцию Международной классификации болезней (МКБ-11) 6 , мы включили интернет-зависимость вместе с расстройствами, связанными с наркотической зависимостью, для интереса и сравнения.
Доминирующим результатом для всех зависимостей и состояний было отсутствие существенной разницы во всех диапазонах спектра мощности, кроме бета, который показал увеличение для опиоидной и алкогольной зависимости и снижение для интернет-зависимости (рисунок).Вдобавок наблюдалось увеличение тета-силы при алкогольной зависимости и уменьшение альфа-силы при опиоидной зависимости. Даже там, где сообщалось о значительных различиях, величины были небольшими (15–27%). Несмотря на то, что у интернет-зависимости был высокий показатель устойчивости – 4, все четыре исследования проводились одной и той же исследовательской группой. Алкогольная зависимость имела показатель устойчивости 2,25, в то время как исследований опиоидной зависимости было слишком мало для каждого состояния, чтобы рассчитать показатель устойчивости. В целом, по всем зависимостям оценки валидации варьировались (от 35 до 753 в зависимости от типа и состояния зависимости).Учитывая небольшое количество исследований и высокую методологическую вариативность, пока нельзя сделать надежные выводы. Однако в его нынешнем виде, за исключением бета-диапазона, зависимость спектра мощности, по-видимому, практически не затрагивает каким-либо последовательным и надежным образом.
ОКР
Десять исследований ОКР (все глаза закрыты) для этого обзора (Molina et al., 1995; Tot et al., 2002; Karadag et al., 2003; Bucci et al., 2004; Pogarell et al. ., 2006; Великова и др., 2010; Копрживова и др., 2011, 2013; Ольбрих и др., 2013; Камарадова и др., 2016) со средним размером выборки 61,5 (диапазон 26–100). Средний возраст участников составил 32 года. В пяти из этих исследований анализировалась спектральная мощность в локализованном сигнале источника (Velikova et al., 2010; Kopřivová et al., 2011, 2013; Olbrich et al., 2013; Kamaradova et al., 2016), однако результаты локализованного источника не были существенно отличается от локализованных исследований без источников. Помимо более традиционных мер DSM / ICD, диагностика и тяжесть ОКР обычно выполнялись с использованием обсессивно-компульсивной шкалы Йеля-Брауна (Y-BOCS; Goodman et al., 1989).
Подобно СДВГ (у детей) и шизофрении, преобладающим паттерном было увеличение дельта- и тета-диапазонов (среднее увеличение на ~ 27 и 36% для абсолютной и относительной мощности соответственно) и уменьшение альфа-диапазона (среднее уменьшение на 41%). Кроме того, этот шаблон имел высокий показатель согласованности 3,3 и оценку валидации 231 для абсолютной мощности. С другой стороны, относительная мощность была очень непоследовательной (оценка 2) и плохо подтвержденной (оценка 104).
ОКР часто сочетается с другими психическими расстройствами, и поэтому характер разницы частотных диапазонов ЭЭГ вряд ли отражает изменения, которые связаны исключительно с ОКР.Также может иметь место совпадение симптомов с СДВГ (Abramovitch et al., 2015) и шизофренией (Cunill et al., 2009).
PTSD
Тринадцать исследований с пациентами с посттравматическим стрессом (Begić et al., 2001; Jokić-Begić and Begić, 2003; Ehlers et al., 2006; Rabe et al., 2006; Veltmeyer et al., 2006; Falconer et al., 2006; Falconer et al. al., 2008; Shankman et al., 2008; Kemp et al., 2010; Todder et al., 2012; Wahbeh, Oken, 2013; Imperatori et al., 2014; Clancy et al., 2017), а также с отдельными лицами которые перенесли значительный стресс в раннем возрасте (McFarlane et al., 2005), были выбраны для этого обзора. Средний размер выборки составлял 74 (диапазон 20–407), а средний возраст участников – 40 лет. В дополнение к стандартным измерениям DSM / ICD, диагностика и тяжесть посттравматического стрессового расстройства обычно выполнялись с использованием шкалы посттравматического стрессового расстройства, управляемой клиницистом (CAPS; Blake et al., 1995).
Большинство исследований с закрытыми глазами показывают отсутствие значительных различий в спектральных диапазонах между пациентами с посттравматическим стрессовым расстройством и контрольной группой с разумной оценкой согласованности 2,4 для абсолютной мощности.Когда сообщалось о различиях, они предполагали уменьшение во всех полосах в группе расстройства для состояний с открытыми глазами и как увеличение, так и уменьшение для состояний с закрытыми глазами. Однако в большинстве этих исследований, хотя и указываются «значительные» эффекты, конкретные цифры, относящиеся к величине, не сообщаются, что затрудняет оценку.
Аутизм
Для этого обзора было отобрано семнадцать исследований с пациентами с аутизмом или РАС (Dawson et al., 1995; Sutton et al., 2004; Chan and Leung, 2006; Chan et al., 2007; Орехова и др., 2007; Строганова и др., 2007; Coben et al., 2008; Burnette et al., 2011; Мэтьюсон и др., 2012; Шейхани и др., 2012; Tierney et al., 2012; Machado et al., 2015; Максвелл и др., 2015; ван Диссен и др., 2015; Хайме и др., 2016; Кожушко и др., 2018; Lefebvre et al., 2018). В основном они проводились с детьми со средним возрастом участников (детей) 8,5 лет (но см. Mathewson et al., 2012 для примера исследования со взрослыми и не включенного в анализ тенденций).Средний размер выборки составил 56 (диапазон 25–156). Помимо более традиционных методов DSM / ICD, диагностика аутизма и его тяжесть обычно выполнялись с использованием пересмотренного опроса для диагностики аутизма (ADI-R; Lord et al., 1994), расписания диагностики аутизма (ADOS; Lord et al., 1989) и Анкета социальной коммуникации (SCQ; Раттер и Лорд, 2003).
Общий аутизм показал незначительную разницу или отсутствие значимой разницы в большинстве диапазонов (за исключением дельта- и бета-закрытых глаз и альфа-глаз открытых; рисунок).Однако результаты для аутизма очень противоречивы (все оценки согласованности ниже 2), и нельзя вывести общую закономерность.
Другие расстройства
Другие расстройства, такие как биполярное расстройство (Clementz et al., 1994; El-Badri et al., 2001; Başar et al., 2012; Kam et al., 2013; Narayanan et al., 2014; Moeini et al., 2015), тревогу (Sachs et al., 2004; Oathes et al., 2008; Xing et al., 2017) и паническое расстройство (Knott et al., 1996; Gordeev, 2008; Wise et al. , 2011; де Карвалью и др., 2015) включены сюда для полноты картины. Однако, как правило, проводилось не более одного или двух исследований для любого одного состояния (глаза закрыты, глаза открыты, относительная мощность, абсолютная мощность), что было слишком мало для вывода каких-либо тенденций или для расчета баллов согласованности. Тем не менее, мы показываем эти результаты как часть нашей таблицы с оговоркой, что они, как правило, плохо проверены.
Резюме
Таким образом, различия, указанные для СДВГ у детей, выделяются как наиболее последовательные и подтвержденные, хотя в опубликованных результатах преобладала одна исследовательская группа.Тенденции развития шизофрении могут рассматриваться как следующие по достоверности с тенденцией, аналогичной СДВГ у детей. Другие, такие как ОКР, депрессия и интернет-зависимость, являются умеренно надежными, в то время как результаты для других расстройств или состояний либо слишком редки, либо непоследовательны, чтобы их можно было считать надежными.
Методологические проблемы и ограничения
Одной из серьезных проблем при обзоре литературы является диапазон используемых методологий, которые приводят к трудностям при сравнении одного исследования с другим.Здесь мы обрисовываем различия в выборе участников, записи и анализе ЭЭГ, которые могут повлиять на результаты, представленные в этом обзоре.
За прошедшие годы было опубликовано несколько наборов руководств по ЭЭГ, включая рекомендации Американского клинического нейрофизиологического общества 7 , а также других опубликованных исследований (например, Pivik et al., 1993; Roach and Mathalon, 2008; Keil et al. др., 2013; Webb et al., 2015). В них обсуждаются различные факторы, которые необходимо учитывать при выборе используемых параметров ЭЭГ.Например, Keil et al. (2013), подчеркивают множество параметров, которые могут влиять на преобразование спектра мощности, и подчеркивают важность учета параметров, которые влияют на окончательный отчетный результат. Например, в отношении преобразования Фурье они заявляют, что «исследователи» должны указывать тип, размер и перекрытие используемых оконных функций », напоминая исследователям, что« при использовании коммерческого программного обеспечения недостаточно указать, что спектр рассчитывалась с помощью специального программного комплекса.Однако при просмотре 184 исследований ЭЭГ в состоянии покоя, выбранных для этого обзора, становится очевидным, что многие из этих рекомендаций по стандартизации очень плохо соблюдаются. Например, в нескольких исследованиях в этом обзоре просто говорится, что данные были преобразованы с помощью БПФ, без предоставления каких-либо дополнительных сведений об используемых параметрах. Это отсутствие стандартов представляет собой общую путаницу в этой области, которая выходит за рамки данного конкретного обзора.
Размер исследования, состав и контроль
Размер выборки исследований варьируется от n = 20 до n = 1344, при этом три четверти исследований основаны на менее чем 100 участниках.Медиана составляет 60 (рисунок) с аналогичным количеством контрольной группы и пациентов в большинстве исследований. Для большинства исследований возраст участников составлял от 25 до 45 лет.
Интересно, что большинство исследований в этом обзоре было смещено в сторону участников-мужчин (64% по сравнению с 36% женщин). Эта картина наблюдается для всех расстройств, кроме депрессии, биполярного расстройства, панического расстройства, тревоги и ОКР (где процент женщин колеблется от 55% до 68%). Наибольшее гендерное неравенство наблюдается для СДВГ (72% мужчин / 28% женщин), шизофрении (67% мужчин / 33% женщин), аутизма (78% мужчин / 22% женщин) и зависимости (70% мужчин / 30% женщин). .Кроме того, было более распространено изучение групп участников, состоящих только из мужчин (20% исследований), по сравнению с участниками из женщин (4% исследований). В некоторых случаях соотношение мужчин и женщин было намеренно рассчитано, чтобы отразить относительные пропорции больных в общей популяции, но в других случаях было отражением доступности участников, что ограничивало возможность обобщения этих результатов, особенно в отношении женского населения.
Существует значительная вариабельность ЭЭГ как у здоровых людей, так и внутри них, о чем сообщалось в литературе (Haegens et al., 2014), которые могут быть связаны с различными факторами: от выполнения задачи (Arazi et al., 2017a, b) до возраста (Voytek et al., 2015; Hashemi et al., 2016) и социально-экономических факторов (Parameshwaran and Thiagarajan, 2017a, b. , в). Кроме того, существует большая вариабельность внутри человека, которая может возникать как естественным образом, так и при употреблении обычных веществ, таких как кофеин (Kelly et al., 2008; Foxe et al., 2012; Gonen-Yaacovi et al., 2016) и алкоголь (Korucuoglu et al., 2016). Лишь немногие исследования в своем анализе рассматривали межличностную изменчивость, взаимосвязь с возрастом или внутриличностную изменчивость (например,g., см. Debener et al., 2000; Чан и Люн, 2006). Одно исследование (аутизм), которое отслеживало внутриличностную изменчивость, проводя два сеанса тестирования с интервалом в 3 месяца, показало, что амплитуды тета, альфа и бета значительно различались для пациентов (но не контрольной группы) между двумя сеансами, хотя только альфа и тета / бета После исправления семейных ошибок соотношение оставалось значимо различным (Chan, Leung, 2006). Кроме того, небольшие размеры выборки затрудняют выявление эффектов возраста и нормальной индивидуальной изменчивости от тех, которые связаны с психиатрическими симптомами.
ADHD представляет собой пример исследований, посвященных отдельно взрослым и детям. Резкое различие между результатами этих двух групп указывает на изменения в течение жизни, и вполне вероятно, что аналогичные исследования у пожилых людей могут давать разные результаты. Без учета нормальной вариабельности и изменений на протяжении жизни трудно понять, являются ли эти изменения следствием клинической эволюции СДВГ или отражают независимое возрастное созревание ЭЭГ.
Клинические группы и оценка
В этот обзор были включены десять различных типов расстройств. Они были выбраны как наиболее распространенные психические расстройства среди населения. В связи с широким охватом нашего обзора мы признаем, что, возможно, пропустили некоторые исследования интересующих типов расстройств. Возрастные расстройства, такие как деменция, не были включены в этот обзор, поскольку считалось, что они отражают другой аспект здоровья мозга.
С клинической точки зрения, участники обычно набирались на основе скрининга с критериями DSM или ICD для диагностики, дополненными дополнительными скрининговыми анкетами.Однако небольшое количество исследований опиралось исключительно на скрининговые анкеты. Участники исследования также различались в зависимости от того, была ли клиническая группа немедикаментозной (70%), определена как наивная или временно воздержавшаяся от приема лекарств в течение переменного периода времени (от 12 часов до 3 месяцев) в зависимости от типа лекарственного средства (5 %) или включал сочетание пациентов, принимающих и не принимавших лекарства (25%). Кроме того, хотя в большинстве исследований были конкретные критерии включения и исключения, только в меньшинстве исследований конкретно упоминается, что они исключают пациентов с сопутствующими заболеваниями, или особо выделяют сопутствующие заболевания в их группе пациентов.Следовательно, на результаты конкретного расстройства могут влиять другие клинические сопутствующие заболевания. Наконец, в исследованиях обычно сообщается только о спектральных различиях между группами, и только 27% исследований дают представление о взаимосвязи между тяжестью оценки симптомов из диагностических вопросников и спектральными полосами.
Конфигурация записи
Существенным недостатком в области ЭЭГ является отсутствие стандартизации конфигураций оборудования и, в частности, большое количество различных используемых эталонных типов.Чаще всего встречаются сцепленные уши (34%), средние ориентиры (23%) и сосцевидные отростки (15%). Однако также используются мочки ушей (14%), Cz (4%) и нос (4%). Тип используемой ссылки оказывает значительное влияние на результаты, представленные в отчете, от PSD и локализации источника (Trujillo et al., 2017) до функциональной связи (Huang et al., 2017) и различных других аспектов (например, Qin et al. , 2010; Лэй, Ляо, 2017).
Кроме того, хотя большинство исследований охватывали всю кожу головы, некоторые исследования предпочли сосредоточиться на участках средней линии.Лишь часть исследований сообщила о результатах для отдельных электродов (32%), при этом большинство предпочло сосредоточиться на широких областях кожи головы (60%). Кроме того, в некоторых исследованиях рассчитывался спектр мощности с использованием методов определения местоположения источника (например, LORETA), что могло привести к другому региональному профилю по сравнению с теми исследованиями, в которых основное внимание уделялось расположению электродов на коже головы.
Обработка сигнала
Продолжительность записей вполне соответствовала среднему значению 5 минут.Однако часто все это окно записи не используется, а делится на сегменты без артефактов, которые назначаются временными рамками перед применением вычисления БПФ. Длина эпохи, используемая для преобразования БПФ, демонстрирует значительную изменчивость (от 0,5 с до 600 с) со средним значением 2,5 с. Эта изменчивость вызывает беспокойство, поскольку может повлиять на длину окна, используемого в алгоритме БПФ, и, следовательно, на расширение или утечку по частотам.
Существуют также несоответствия в методах идентификации артефактов.Иногда это делается с помощью таких методов, как независимый компонентный анализ (ICA; Makeig et al., 1996; Vigário, 1997; Vigário et al., 2000; Jung et al., 2003), но существует много других методов, и многие до сих пор используют руководство или визуально определенный подход, который может быть очень непоследовательным от «эксперта» к «эксперту» (см. Urigüen and Garcia-Zapirain, 2015; Islam et al., 2016). Это может привести к существенным различиям в сигнале и, следовательно, в спектральных результатах.
Метод, используемый для определения спектра, и различные нормализации – еще один аспект изменчивости, который может влиять на величину различий.В настоящее время существует широкий спектр программных пакетов, алгоритмов и параметров, используемых для вычисления спектра мощности. Программные пакеты и функции включают MATLAB / EEGLab Brainwave, Cadwell, sLORETA, eLORETA, RHYTHM, Neuroscan, Neuroguide, NXLink, Brain Vision Analyzer, Neurospeed, Persyst. Хотя функции БПФ в этих пакетах примерно схожи, они действительно имеют различия в настройках по умолчанию, а в некоторых программах параметры, используемые в алгоритме, не отображаются и, следовательно, не сообщаются.Каждая функция (например, спектрограмма; алгоритм pwelch; функция psd; функция FFT в MATLAB) дополнительно отличается своими настройками по умолчанию в отношении способа выбора длины окна, перекрытия (здесь исследования варьируются от 0 до 80%) и усреднения. (например, метод Бартлетта или Велча) и используемая оконная функция (например, окно Хэмминга или Ханнинга). Все это может иметь значение между небольшой «значительной» разницей и отрицательным результатом (Keil et al., 2013). Кроме того, в нескольких исследованиях не было предоставлено никаких подробностей об используемых параметрах, что затрудняло проведение полной оценки согласованности методов в этой области.
Наконец, некоторые исследования сообщают о различиях в абсолютной мощности, а другие сообщают об относительной силе, которая также может приводить к различным результатам, как мы видели выше. Однако, поскольку не во всех исследованиях конкретно упоминалось, использовали ли они абсолютную или относительную мощность, в 29% исследований нам приходилось делать выводы, какое из них использовалось.
Определение полосы частот
И последнее, и, возможно, самое важное, существует большая вариативность и путаница в отношении конкретного частотного диапазона, который определяет каждую полосу (таблица).Мы показываем наиболее часто используемый диапазон, а также весь диапазон определений, найденных в рассматриваемой литературе, на рисунке. В то время как альфа и тета были более согласованными, дельта могла начинаться от 0 до 2 Гц и заканчиваться от 3,5 до 6 Гц. Между тем, бета-версия может начинаться в диапазоне от 12 Гц до 15 Гц и заканчиваться в диапазоне от 20 Гц до 50 Гц. Во всех диапазонах наиболее часто используемый диапазон был обнаружен только в 30-50% исследований в зависимости от конкретного диапазона. Что одна публикация означает «дельта» или «бета» (и т. Д.)) поэтому не обязательно то же самое, что другая публикация подразумевает под той же терминологией.
Таблица 2
Сводка параметров полосы частот.
| % публикаций | Типичный диапазон (Гц) | Минимальное начальное значение (Гц) | Максимальное конечное значение (Гц) | |
|---|---|---|---|---|
| Дельта | 70 | 1,3–3,5 | 0 | 6 |
| Theta | 84 | 4–7.5 | 2,5 | 8 |
| Alpha | 85 | 8–13 | 6 | 14 |
| Бета | 80 | 12,5–30 | 12 | 50 | 18 | 30–40 | 20 | 100 |
Вариабельность определения полосы частот. Диапазон частот, используемых для каждой полосы во всех 184 исследованиях. Толстая линия обозначает наиболее часто используемый диапазон.
Некоторые из этих различий возникают из-за конфигураций оборудования, которые применяют различную полосовую фильтрацию сигнала во время предварительной обработки, принудительно определяя диапазоны и определение дельта- и гамма-диапазонов. Фильтры, применяемые к данным ЭЭГ в состоянии покоя, обычно варьируются от 0,1 Гц до 1 Гц на нижнем конце до 40–100 Гц на верхнем уровне. Кроме того, режекторные фильтры часто применяются при частоте 50 Гц и / или 60 Гц для фильтрации шума в сети переменного тока.
Такие различия в определениях имеют огромные последствия для интерпретации.В самом деле, вполне возможно, что сообщаемые различия могут исчезнуть при небольшом перемещении окон полос. Таким образом, значительная вариативность и дублирование определений в исследованиях значительно снижает ценность использования терминологии макрополос.
Пропуски в отчетности
Одним из ограничений литературы была возможная предвзятость в сторону положительных результатов. Например, некоторые исследования не включали результаты для всех диапазонов, указанных в методах. Это может привести к ряду незарегистрированных несущественных результатов, которые искажают наш анализ, особенно в менее часто сообщаемых дельта- и бета-диапазонах.
Еще одна неадекватность этого обзора связана с скудными отчетами о величинах изменения мощности. Изменения величины рассчитывались там, где информация была легкодоступной, что было только в 40% исследований. Следствием этого является то, что оценки величины основаны только на подмножестве исследований и не обязательно отражают полную картину. Это особенно характерно для СДВГ (дети) и ОКР, где доступность данных о величине была значительно ниже. Кроме того, эта неполная информация о величинах по исследованиям и по отдельным электродам также затрудняет последовательное изучение региональных различий в спектральной мощности.
Таким образом, существует ряд аспектов методологической вариативности и упущений, которые формируют ограничения для этого обзора и области в целом.
Диагностика пациентов с помощью электроэнцефалографии | Двойная диагностика
Последнее обновление 26 апреля 2021 г., внесенное пользователем
.Перед использованием электроэнцефалографии лучше всего проконсультироваться со специалистом и выяснить, не в порядке ли что-то с мозгом.Кто-то, кто работает неправильно, может иметь проблемы с связной речью, сосредоточением внимания или запоминанием аспектов слов, которые он произнес за несколько минут до этого. Беседа помогает экспертам распознать проблемы с психическим здоровьем, но они не лучше подготовлены к пониманию того, когда они причиняют вред. Например, они могут распознать симптомы нарушения психического здоровья, но не понять причину.
Недавнее развитие технологии электроэнцефалографии (ЭЭГ) может позволить раннюю диагностику и лечение неврологических или психических расстройств, таких как аутизм, СДВГ и слабоумие, для тех, кто страдает.В нынешнюю эпоху повсеместного распространения электроэнцефалографических датчиков функциональные измерения мозга теперь можно измерять во время основных или первоначальных медицинских осмотров.
Значение электроэнцефалографии?
Во время электроэнцефалографии клетки мозга взаимодействуют друг с другом с помощью электрических импульсов. Эти электрические импульсы могут указывать на то, что клетки мозга здоровы, или заставлять их подозревать, что что-то не так.
Электроэнцефалография отслеживает и документирует конструкции интеллектуальных волн.Маленькие плоские металлические круги, называемые катодами, соединяются с кожей головы с помощью проводов. Катоды разрушают электрическую мотивацию в головном мозге и передают сообщения на компьютер, который записывает результаты.
Электрические сигналы на записи электроэнцефалографии напоминают волнистые линии с пиками и впадинами. Это позволяет врачам увидеть, есть ли какие-либо нарушения. Любые отклонения могут указывать на расстройства мозга, такие как судороги.
Электроэнцефалография – это прибор, с помощью которого эксперты по психологическому благополучию могут исследовать функции головного мозга и авторитетно проанализировать болезнь, которая может повлиять на поведение.Несмотря на то, что тест представляет собой стимулирующий логический поворот событий, поскольку он кажется подходящим для получения важных данных, которые могут быть использованы в борьбе с определенными видами болезней, он, вероятно, не будет правильным способом подойти к широкому кругу вопросов. спектр нарушения психологического благополучия.
Как работает электроэнцефалография?
Нейропсихологические тесты обычно проводятся для выявления структурных нарушений мозга. Цель состоит в том, чтобы определить возможные изменения в поведении.Кисты и другие первичные повреждения могут попасть в центр в результате рентгеновского или рентгеновского сканирования, и они могут помочь терапевтической группе выработать соответствующую стратегию. Электроэнцефалография срабатывает лишь чуть-чуть внезапно. Вместо того, чтобы давать данные о том, как выглядит мозг и связанные с ним конструкции, электроэнцефалография дает предварительное представление о том, как функционирует головной мозг.
С помощью электроэнцефалографии маленькие аноды надеваются снаружи на голову, и они присоединяются к ПК. Этот компьютер оценивает каждую из электрических движущих сил, которыми синапсы обмениваются друг с другом, и каждый из сегментов мозга, которые измельчают.Пока тест продвигается вперед, поставщик теста может попросить людей разыграть определенные виды упражнений, подобных критическому мышлению или повествованию, а затем измерить, как электрическое движение изменяется из-за этих практик. Независимо от того, не выполняют ли люди каких-либо обязательств, поставщик теста может записывать, что человек делает каждую секунду, чтобы переводчики могли оценить, как работают синапсы.
Этот тест может быть привлекательным, потому что он не зависит от сотрудничества с пациентом, как показывает отчет Annals of Clinical Psychiatry.Лица, которые угрожают пройти обследование или не могут проявить разумный интерес к анализу, в любом случае могут быть обследованы с помощью устройства, поскольку их синапсы будут обмениваться электрическими мотивами, если человека нужно будет испытать.
Электроэнцефалография также может быть привлекательной для индивидуума, потому что не требуются мучительные иглы или назойливые медицинские препараты. Терминалы маленькие и не совсем очевидные, и обследование обычно проходит быстро.Люди, напуганные назойливыми клиническими испытаниями, могут обнаружить, что электроэнцефалография – разумный вариант.
Какова цель электроэнцефалографии?
Измерения с помощью электроэнцефалографии позволяют подтвердить или исключить различные заболевания головного мозга, в том числе :
Электроэнцефалография может быть сделана кому-то, кто находится в коме, чтобы определить, какой уровень активности мозга у него отображается. Тесты активности мозга также можно использовать во время операций на головном мозге.
Традиционные приложения
Электроэнцефалография может помочь практикующим врачам идентифицировать клиентов, страдающих этим заболеванием. Медицинский работник может использовать ЭЭГ, если подозревает, что в игре присутствует одно из следующих заболеваний:
- Травмы головы
- Отек мозга
- Травматическое повреждение головного мозга
- Нарушение сна
- Потеря памяти
Любая из этих проблем может быть вызвана неожиданной вспышкой движения где-то внутри головного мозга и устройством может привлечь к этой проблеме более пристальный основной интерес.В сочетании со встречей и полным клиническим обследованием данные электроэнцефалографии могут предоставить клиническим специалистам много информации, которая может быть использована для коррекции болезни человека.
К сожалению, просмотр электроэнцефалографии временами бывает проблематичным. Специалисты обычно сравнивают результаты одного человека с последействием солидных индивидуумов, и, когда обнаруживаются различия, специалисты ищут разные результаты, которые, кроме того, кажутся неясными, и проводят аналогичный анализ, когда кажется, что две схемы разверток синхронизируются.Все это исключительно запутано, и время от времени мелкие тонкости не обнаруживаются, а некоторые неприемлемые признаки усиливаются. Таким образом, электроэнцефалография может дать неверные данные, что может вызвать путаницу в анализе.
Согласно исследованию психиатра, ложные положительные результаты, полученные с помощью электроэнцефалографии, могут составлять до 50%; у людей с психическими расстройствами уровень ложноположительных результатов может быть выше, чем у населения в целом. Существует насущная проблема, и ее необходимо рассматривать каждый раз, когда заказывается такое тестирование.Более того, на данные, которые он дает, иногда нельзя полагаться так же, как на традиционные методы диагностики.
Преимущества (Возможные преимущества)
Хотя мы можем подозревать последствия электроэнцефалографии, в любом случае, когда поставщик использует анализ для обычного определения заметной инфекции, некоторые специалисты соглашаются с тем, что оценка электрического движения в головном мозге может быть наиболее идеальным способом для отследить психологическую нестабильность.Эти специалисты рекомендуют, чтобы некоторые проблемы, влияющие на поведение, имели свою основу в информационных синапсах, которые постоянно делятся, и, таким образом, эти измененные признаки могут повлиять на то, как следует бороться с болезнью.
The Guardian , например, опубликовал, что специалисты рекомендуют странные электрические упражнения в головном мозге родственников людей с шизофренией, которые могут указывать на то, что разные родственники также находятся в опасности для инфекции. Если эта гипотеза демонстрирует обоснованность, исследование рекомендует, чтобы решающий электроэнцефалографический анализ позволил специалистам назначать лекарства и не допускать их постановки проблемы, поскольку они будут лечить людей, которые еще не проявляют признаков этой проблемы.
Кроме того, аналитики Гарвардской медицинской школы предполагают, что маленькие дети, проводившие электроэнцефалографию, могут демонстрировать своеобразное электрическое воздействие в определенных сегментах их головного мозга, когда их тесты сравниваются с тестами здоровых детей, и эти исследования могут позволить специалистам анализировать химический дисбаланс из с самого начала в повседневной жизни.
Эти открытия имеют большое значение, поскольку подобные психологические болезни, как известно, трудно поддаются анализу. Люди вполне могут казаться несколько странными, а не интеллектуально больными, однако игнорирование внутренних и внешних признаков может позволить проблеме расцвести и прорасти, а не исчезнуть.Если анализ может помочь специалисту распознать болезнь, несмотря на отсутствие авторитетного подтверждения встречи, разве это не определенный поворот событий? Специалисты изолированы.
Недостатки (предостережения)
В самом деле, даже ученые, которые принимают фильтры, полезны, предлагая знать больше, прежде чем они могут быть предложены всем. Чтобы тесты были в целом полезными, необходимо создать концентрированную библиотеку результатов солидных людей и обследований тех, у кого есть психологическая нестабильность, поскольку эти библиотеки будут давать людям близкие результаты, которые нужно учитывать, когда они пытаются помочь своим клиентам.Без такого рода расширенной библиотеки людям, просматривающим электроэнцефалографию, может быть очень трудно по-настоящему понять прогресс, который они наблюдают, и дать наставления о том, что означают результаты.
Более того, огромное количество ложных срабатываний должно дать людям возможность остановиться и подумать, когда они думают об электроэнцефалографии. У некоторых групп могут быть определены состояния, которых у них нет, когда используется электроэнцефалография, или к ним можно обратиться, чтобы подтвердить определение, которое им не подходит.
Лучший способ подготовиться к электроэнцефалографии
Перед тестом необходимо выполнить следующие действия:
- Вымойте волосы накануне электроэнцефалографии и не кладите в волосы какие-либо предметы (например, гели) по прибытии на анализ.
- Поинтересуйтесь, следует ли вам отказаться от приема каких-либо наркотиков перед тестом. Вы также должны составить краткое изложение своих лекарств и предложить его профессионалу, разыгрывающему электроэнцефалографию.
- Воздержитесь от еды и питья чего-либо, содержащего кофеин, в любом случае за восемь часов до теста.
- Ваш основной лечащий врач может попросить вас как можно меньше отдыхать в ночь перед обследованием на случай, если вам понадобится отдых во время электроэнцефалографии. Вам также могут дать наркотик, чтобы помочь вам расслабиться и отдохнуть перед началом теста.
Электроэнцефалография может длиться 2 часа после теста, но вы все равно будете чувствовать сонливость в течение короткого времени после того, как вам дали успокаивающее средство.Это означает, что после обследования вас должен будет отвезти домой ответственный взрослый. Вы должны держаться подальше от дорог, пока не закончатся рецепты.
Чего ожидать во время электроэнцефалографии?
Во время электроэнцефалографии электроды, прикрепленные к коже черепа, измеряют электрические импульсы в вашем мозгу. Электрод – это провод, пропускающий электричество. Информация с электродов отправляется в машину, которая записывает и измеряет данные.
Электроэнцефалография обычно проводится техником в больнице, кабинете врача и лаборатории. Процедура обычно занимает от 30 до 60 минут. Если у вас есть кресло с откидной спинкой или кровать, вам придется лечь на спину.
Техник также отметит места на вашей голове, куда будут помещены электроды. На пятна будет нанесен специальный крем, который обеспечит хорошее смещение электродов. Несколько электродов будут прикреплены к разным частям кожи головы с помощью липкого гелевого клея.Как только тест начинается, электроды посылают электрические сигналы на записывающую машину. Затем компьютер сохраняет эти импульсы в шаблоны.
В некоторых случаях технический специалист может проинструктировать вас выполнить некоторые действия во время теста. Они могут включать неподвижное положение, закрытие глаз, глубокое дыхание и просмотр картинки или мигающего света. После завершения теста техник снимет электроды с вашей кожи головы. Электроды будут касаться только небольшого кусочка вашей кожи, поэтому вы не должны чувствовать никакого дискомфорта.
Электроэнцефалографию можно проводить на человеке в течение 24 часов. Электроэнцефалография может использоваться для определения судорожной активности, даже если во время теста судороги отсутствуют. Однако эта процедура не всегда указывает на наличие в прошлом аномалий, связанных с судорогами.
Значение результата электроэнцефалографии?
Запись электроэнцефалографии интерпретируется неврологом (специалистом, разбирающимся в заболеваниях нервной системы).Ваш врач обсудит с вами результаты теста.
Естественные результаты
Электрическое воздействие на головной мозг проявляется в электроэнцефалографии как пример волн. Различные степени восприятия, такие как отдых и бодрствование, имеют определенный диапазон частот волн, каждая последующая рассматривается как типичная. Например, волновые рисунки движутся быстрее, когда вы бдительны, чем когда вы дремлет. Электроэнцефалография покажет, является ли повторение волн или примеров обычным.Обычные действия обычно подразумевают, что у вас нет проблем с мозгом.
Странные результаты
Различные факторы могут вызвать отклонения от нормы в результатах электроэнцефалографии. Перед тем, как обсудить результаты теста с врачом, запишите все вопросы, которые могут у вас возникнуть. Не бойтесь задавать вопросы, если вы ничего не понимаете в результатах.
Различные альтернативы
Варианты лечения, доступные семье, ищущей помощи при серьезном психическом расстройстве, многочисленны.Вероятность наркомании, а также психических заболеваний особенно высока в семьях. Благодаря открытости большинства поставщиков, клиенты могут открыто спрашивать о рекомендуемом лечении, полностью понимая ожидаемые преимущества.
Внимательно прислушиваясь к ним и при необходимости ища ответы, семьи смогут понять и оценить их предпочтения и смогут лучше направлять бригаду медсестер, какие варианты они готовы принять, а какие лучше считать добровольными.
Чтобы человек, которого вы любите, выздоровел, вам потребуется лечение, которое будет эффективным с вами и уважительным отношением друг к другу. Здесь мы можем помочь. Foundations Recovery Network предоставляет помощь во всех местах, включая учреждения, специализирующиеся на лечении от зависимости, например, от зависимости, а также на лечении психического здоровья, например, психиатрической помощи. Наша команда прилагает все усилия, чтобы решить ваши проблемы, а также проблемы людей, о которых они заботятся.
Мы можем порекомендовать вам программу, которая лучше всего подходит для вашего состояния.Мы будем рады поговорить с вами по телефону о вашем состоянии и о помощи, в которой вы и ваша семья нуждаетесь. Информация, которой вы поделитесь, останется конфиденциальной, и вы можете получить всю информацию, необходимую для подбора подходящей электроэнцефалографии для близкого человека.
Бен Лессер – один из самых востребованных экспертов в области здоровья, фитнеса и медицины.
