Материнский капитал в 2018г: Материнский капитал: новое в 2018 году
ПФР пояснил правила выплат средств маткапитала в 2018 году — Российская газета
Сразу после новогодних праздников Пенсионный фонд России начнет принимать заявления от нуждающихся семей на получение ежемесячной выплаты из средств материнского капитала.
Этот новый вид государственной помощи полагается только тем нуждающимся семьям, в которых второй ребенок родится или будет усыновлен после 1 января 2018 года. “То есть мама будет подавать сразу два заявления: на получение сертификата и установление выплаты. Одновременно родители ребенка смогут подать заявление на получение СНИЛС ребенку”, – пояснили сегодня в ПФР. Поскольку выплата предназначена малообеспеченным семьям, важно понять, как посчитать доход, дающий право на поддержку государства.
“Чтобы понять, имеет ли семья право на выплату, нужно взять общую сумму доходов семьи за последние 12 календарных месяцев, разделить ее на 12, а потом разделить на количество членов семьи, включая рожденного второго ребенка, – пояснили в Пенсионном фонде.
Поскольку по закону в расчет принимается размер прожиточного минимума в регионе, Пенсионный фонд для удобства представил эти данные по всем субъектам РФ, сведя их в таблицу. Пенсионный фонд официально разъяснил, какие именно денежные доходы семьи принимаются во внимание при подсчете общего дохода. Семья должна учесть зарплаты, премии, пенсии, социальные пособия, стипендии, различного рода компенсации, алименты и другие виды денежных поступлений. При обращении в Пенсионный фонд суммы этих выплат должны быть подтверждены соответствующими документами за исключением выплат, полученных от ПФР. “При подсчете не учитываются суммы единовременной материальной помощи из федерального бюджета в связи чрезвычайными происшествиями, доходы от банковских депозитов и сдачи в аренду имущества”, – уточнили в Пенсионном фонде.
Важное замечание: ежемесячная выплата не назначается, если дети находятся на полном государственном обеспечении, если представлены недостоверные сведения о доходах семьи, а также гражданам, которые лишены родительских прав.
Подать заявление на установление ежемесячной выплаты можно в любое время в течение полутора лет со дня рождения второго ребенка. Если обратиться в первые шесть месяцев, выплата будет установлена с даты рождения ребенка, то есть будут выплачены средства в том числе и за месяцы до обращения. Если обратиться позднее шести месяцев, выплата устанавливается со дня подачи заявления.
Заявление о назначении ежемесячной выплаты можно подать в клиентской службе Пенсионного фонда России или через ряд МФЦ. Закон отводит Пенсионному фонду месяц на рассмотрение заявления и выдачу сертификата на материнский семейный капитал и еще десять рабочих дней на перевод средств. Деньги будут перечисляться на счет гражданина в российской кредитной организации.
Размер выплаты тоже зависит от региона – он равен прожиточному минимуму для детей, который установлен в субъекте РФ за II квартал предшествующего года. Если семья обращается за выплатой в 2018 году, ее размер составит прожиточный минимум для детей за II квартал 2017 года. Все размеры также указаны в таблице ниже.
Если семья обращается за выплатой в 2018 году, ее размер составит прожиточный минимум для детей за II квартал 2017 года. Все размеры также указаны в таблице ниже.
Ежемесячная выплата осуществляется до достижения ребенком полутора лет, однако первый выплатной период рассчитан на год. После этого нужно вновь подать заявление на ее назначение. Выплаты прекращаются, если материнский капитал использован полностью, семья меняет место жительства или ребенку исполнилось полтора года. Выплаты при необходимости можно приостановить.
| Субъект РФ | Прожиточный минимум трудоспособного гражданина в субъекте РФ | Доход на члена семьи из расчета 1,5 прожиточного минимума трудоспособного гражданина | Доход семьи из 4 человек в 2017 году (родители и два ребенка) | Доход семьи из 3 человек в 2017 году (мама и два ребенка) | Размер ежемесячной выплаты семье -прожиточный минимум ребенка в субъекте РФ |
В целом по РФ и в г. Байконур Байконур |
11 163,00 | 16 745,00 | 66 978,00 | 50 234,00 | 10 160,00 |
| Чукотский автономный округ | 21 396,00 | 32 094,00 | 128 376,00 | 96 282,00 | 22 222,00 |
| Ненецкий автономный округ | 22 117,00 | 33 175,50 | 132 702,00 | 99 526,50 | 22 135,00 |
| Камчатский край | 20 399,00 | 30 599,00 | 122 394,00 | 91 796,00 | 21 124,00 |
| Магаданская область | 18 994,00 | 28 491,00 | 113 964,00 | 85 473,00 | 19 073,00 |
| Республика Саха (Якутия) | 17 601,00 | 26 402,00 | 105 606,00 | 79 205,00 | 17 023,00 |
| Ямало-Ненецкий автономный округ | 16 751,00 | 25 127,00 | 100 506,00 | 75 380,00 | 15 897,00 |
| Мурманская область | 15 185,00 | 22 778,00 | 91 110,00 | 68 333,00 | 15 048,00 |
| Сахалинская область | 14 552,00 | 21 828,00 | 87 312,00 | 65 484,00 | 14 734,00 |
г. |
18 742,00 | 28 113,00 | 112 452,00 | 84 339,00 | 14 252,00 |
| Ханты-Мансийский автономный округ – Югра | 15 294,00 | 22 941,00 | 91 764,00 | 68 823,00 | 13 958,00 |
| Приморский край | 13 191,00 | 19 787,00 | 79 146,00 | 59 360,00 | 13 553,00 |
| Хабаровский край | 13 807,00 | 20 711,00 | 82 842,00 | 62 132,00 | 13 386,00 |
| Еврейская автономная область | 13 422,00 | 20 133,00 | 80 530,00 | 60 398,00 | 13 327,00 |
| Кабардино-Балкарская Республика | 11 925,00 | 17 888,00 | 71 550,00 | 53 663,00 | 12 778,00 |
| Республика Коми | 13 276,00 | 19 914,00 | 79 656,00 | 59 742,00 | 12 487,00 |
| Красноярский край | 12 163,00 | 18 245,00 | 72 978,00 | 54 734,00 | 12 020,00 |
| Амурская область | 18 276,00 | 73 104,00 | 54 828,00 | 11 979,00 | |
| Республика Карелия | 13 932,00 | 20 898,00 | 83 592,00 | 62 694,00 | 11 978,00 |
| Архангельская область | 13 022,00 | 19 533,00 | 78 132,00 | 58 599,00 | 11 734,00 |
| Новосибирская область | 11 854,00 | 17 781,00 | 71 124,00 | 53 343,00 | 11 545,00 |
Московская обл. |
13 146,00 | 19 719,00 | 78 876,00 | 59 157,00 | 11 522,00 |
| Забайкальский край | 11 392,00 | 17 088,00 | 68 354,00 | 51 265,00 | 11 363,00 |
| Томская область | 11 539,00 | 17 308,50 | 69 234,00 | 51 925,50 | 11 251,00 |
| г. Севастополь | 11 162,00 | 16 743,00 | 66 972,00 | 50 229,00 | 10 935,00 |
| Тюменская область | 11 212,00 | 16 818,00 | 67 272,00 | 50 454,00 | 10 832,00 |
| Вологодская область | 11 907,00 | 17 861,00 | 71 442,00 | 53 582,00 | 10 732,00 |
| Псковская область | 11 798,00 | 17 697,00 | 70 788,00 | 53 091,00 | 10 652,00 |
| Тверская область | 11 037,70 | 16 556,55 | 66 226,20 | 49 669,65 | 10 625,00 |
| Ростовская область | 10 623,00 | 15 935,00 | 63 738,00 | 47 804,00 | 10 501,00 |
| Республика Крым | 10 634,00 | 15 951,00 | 63 804,00 | 47 853,00 | 10 487,00 |
| Иркутская область | 10 814,00 | 16 221,00 | 64 884,00 | 48 663,00 | 10 390,00 |
| Астраханская область | 10 140,00 | 15 210,00 | 60 840,00 | 45 630,00 | 10 382,00 |
г. Санкт-Петербург Санкт-Петербург |
11 830,00 | 17 745,45 | 70 981,80 | 53 236,35 | 10 367,90 |
| Республика Тыва | 10 168,00 | 15 252,00 | 61 008,00 | 45 756,00 | 10 347,00 |
| Пермский край | 10 804,00 | 16 206,00 | 64 824,00 | 48 618,00 | 10 289,00 |
| Республика Бурятия | 10 273,00 | 15 410,00 | 61 638,00 | 46 229,00 | 10 270,00 |
| Челябинская область | 10 608,00 | 15 912,00 | 63 648,00 | 47 736,00 | 10 221,00 |
| Курганская область | 10 428,00 | 15 642,00 | 62 568,00 | 46 926,00 | 10 217,00 |
| Свердловская область | 10 653,00 | 15 979,50 | 63 918,00 | 47 938,50 | 10 210,00 |
| Смоленская область | 11 178,00 | 16 767,00 | 67 068,00 | 50 301,00 | 10 201,00 |
| Новгородская область | 11 190,00 | 16 785,00 | 67 140,00 | 50 355,00 | 10 176,00 |
| Калининградская область | 11 361,00 | 17 041,50 | 68 166,00 | 51 124,50 | 10 138,00 |
| Ивановская область | 10 896,00 | 16 344,00 | 65 376,00 | 49 032,00 | 9 999,00 |
| Самарская область | 11 072,00 | 16 608,00 | 66 432,00 | 49 824,00 | 9 967,00 |
| Республика Алтай | 10 200,00 | 15 300,00 | 61 200,00 | 45 900,00 | 9 954,00 |
| Кемеровская область | 9 981,00 | 14 972,00 | 59 886,00 | 44 915,00 | 9 857,00 |
| Краснодарский край | 11 141,00 | 16 711,50 | 66 846,00 | 50 134,50 | 9 845,00 |
| Ульяновская область | 10 362,00 | 15 543,00 | 62 172,00 | 46 629,00 | 9 818,00 |
| Республика Хакасия | 9 857,00 | 14 785,50 | 59 142,00 | 44 356,50 | 9 811,00 |
| Республика Дагестан | 9 922,00 | 14 883,00 | 59 532,00 | 44 649,00 | 9 774,00 |
| Владимирская область | 10 616,00 | 15 924,00 | 63 696,00 | 47 772,00 | 9 752,00 |
| Брянская область | 10 615,00 | 15 923,00 | 63 690,00 | 47 768,00 | 9 677,00 |
| Волгоградская область | 10 146,00 | 15 219,00 | 60 876,00 | 45 657,00 | 9 664,00 |
| Кировская область | 10 159,00 | 15 239,00 | 60 954,00 | 45 716,00 | 9 662,00 |
| Чеченская Республика | 9 996,00 | 14 994,00 | 59 976,00 | 44 982,00 | 9 650,00 |
| Республика Марий Эл | 10 047,00 | 15 070,50 | 60 282,00 | 45 211,50 | 9 645,00 |
| Нижегородская область | 10 033,00 | 15 050,00 | 60 198,00 | 45 149,00 | 9 612,00 |
| Костромская область | 10 581,00 | 15 872,00 | 63 486,00 | 47 615,00 | 9 566,00 |
| Ярославская область | 10 429,00 | 15 644,00 | 62 574,00 | 46 931,00 | 9 547,00 |
| Калужская область | 10 390,00 | 15 585,00 | 62 340,00 | 46 755,00 | 9 487,00 |
| Пензенская область | 9 771,00 | 14 657,00 | 58 626,00 | 43 970,00 | 9 470,00 |
| Алтайский край | 10 002,00 | 15 003,00 | 60 012,00 | 45 009,00 | 9 434,00 |
| Орловская область | 10 161,00 | 15 241,50 | 60 966,00 | 45 724,50 | 9 429,00 |
| Карачаево-Черкесская Республика | 9 815,00 | 14 723,00 | 58 890,00 | 44 168,00 | 9 428,00 |
| Республика Северная Осетия- Алания | 9 911,00 | 14 867,00 | 59 466,00 | 44 600,00 | 9 372,00 |
| Республика Адыгея | 9 837,00 | 14 756,00 | 59 022,00 | 44 267,00 | 9 325,00 |
| Омская область | 9 683,00 | 14 525,00 | 58 098,00 | 43 574,00 | 9 323,00 |
| Ленинградская область | 10 047,00 | 15 070,50 | 60 282,00 | 45 211,50 | 9 259,00 |
| Тульская область | 10 120,00 | 15 180,00 | 60 720,00 | 45 540,00 | 9 256,00 |
| Республика Ингушетия | 9 319,00 | 13 979,00 | 55 914,00 | 41 936,00 | 9 241,00 |
| Рязанская область | 10 139,00 | 15 208,50 | 60 834,00 | 45 625,50 | 9 215,00 |
| Саратовская область | 9 581,00 | 14 372,00 | 57 486,00 | 43 115,00 | 9 159,00 |
| Ставропольский край | 9 404,00 | 14 106,00 | 56 424,00 | 42 318,00 | 9 123,00 |
| Липецкая область | 9 580,00 | 14 370,00 | 57 480,00 | 43 110,00 | 9 078,00 |
| Курская область | 9 725,00 | 14 587,50 | 58 350,00 | 43 762,50 | 8 993,00 |
| Удмуртская Республика | 9 468,00 | 14 202,00 | 56 808,00 | 42 606,00 | 8 964,00 |
| Оренбургская область | 9 269,00 | 13 904,00 | 55 614,00 | 41 711,00 | 8 958,00 |
| Республика Калмыкия | 9 264,00 | 13 896,00 | 55 584,00 | 41 688,00 | 8 944,00 |
| Чувашская Республика -Чувашии | 9 330,00 | 13 995,00 | 55 980,00 | 41 985,00 | 8 910,00 |
| Республика Башкортостан | 9 498,00 | 14 247,00 | 56 988,00 | 42 741,00 | 8 892,00 |
| Республика Мордовия | 9 068,00 | 13 602,00 | 54 408,00 | 40 806,00 | 8 714,00 |
| Тамбовская область | 9 433,00 | 14 149,50 | 56 598,00 | 42 449,00 | 8 634,00 |
| Республика Татарстан | 9 142,00 | 13 713,00 | 54 852,00 | 41 139,00 | 8 490,00 |
| Воронежская область | 9 292,00 | 13 938,00 | 55 752,00 | 41 814,00 | 8 428,00 |
| Белгородская область | 8 989,00 | 13 484,00 | 53 934,00 | 40 451,00 | 8 247,00 |
Елабужский муниципальный район 1 | Материнский капитал-2018: ежемесячная выплата из материнского капитала
Материнский капитал-2018: ежемесячная выплата из материнского капитала
2 марта 2018
Пенсионный фонд напоминает, что с 2018 года программа материнского капитала расширена с учетом принятых Правительством РФ новых демографических мер по поддержке российских семей с детьми. В соответствии с утвержденными изменениями семьям, в частности, предоставлены более широкие возможности использования материнского капитала сразу после рождения или усыновления второго ребенка.
В соответствии с утвержденными изменениями семьям, в частности, предоставлены более широкие возможности использования материнского капитала сразу после рождения или усыновления второго ребенка.
Поддержка молодых и малообеспеченных семей – это приоритетные задачи на ближайшие годы, которые озвучил Президент России Владимир Путин.
«На первый план выходит поддержка многодетных семей, семей со скромными доходами, создание дополнительных стимулов для рождения второго и третьего ребёнка. Необходимо также уделять особое внимание молодым семьям”, – подчеркивает глава государства.
Прежде всего, семьи с низкими доходами (менее 1,5 прожиточного минимума трудоспособного населения на одного человека в семье) получили право на ежемесячную выплату из материнского капитала в случае рождения второго ребенка с 1 января 2018 года. Выплата предоставляется до достижения ребенком 1,5 лет. Для удобства семей подать заявление о назначении выплаты можно в течение 6 месяцев с рождения ребенка – средства будут выплачены за все прошедшее с этого момента время. При подаче заявления спустя 6 месяцев выплата назначается со дня обращения за ней.
При подаче заявления спустя 6 месяцев выплата назначается со дня обращения за ней.
Размер выплаты из материнского капитала зависит от региона проживания семьи и равен установленному в нем прожиточному минимуму ребенка за 2 квартал предыдущего года. То есть для семей, обратившихся в Пенсионный фонд в 2018 году, размер выплаты будет равен прожиточному минимуму ребенка за 2 квартал 2017 года.
“Следует помнить, что ежемесячная выплата устанавливается на один год и по прошествии этого времени семье необходимо повторно обратиться в клиентскую службу ПФР или многофункциональный центр, чтобы подать новое заявление о предоставлении средств”, – отмечает начальник Управления Пенсионного фонда РФ по Елабужскому району и г.Елабуга Елена Глинская.
Узнать, есть ли у семьи право на ежемесячную выплату из средств материнского капитала можно с помощью специального калькулятора на сайте Пенсионного фонда России.
Дата создания: 02-03-2018
Дата последнего изменения: 05-03-2018
как получить, кому положен, сумма
В законе о новых условиях господдержки семей с детьми много изменений. Госдума уже приняла их в третьем чтении, скоро подпишет президент — и все заработает задним числом, с начала 2020 года. Об этих поправках у нас выйдет три разбора:
Госдума уже приняла их в третьем чтении, скоро подпишет президент — и все заработает задним числом, с начала 2020 года. Об этих поправках у нас выйдет три разбора:
- О маткапитале за первого ребенка.
- О повышенном маткапитале за второго или последующего ребенка.
- О сокращении сроков выплат и других изменениях.
Екатерина Мирошкина
экономист
Профиль автораЭто вторая часть — о том, что материнский капитал при рождении второго или последующего ребенка увеличится на 150 000 Р. Семья с двумя детьми сможет получить 616 617 Р, а не 466 617 Р, как было до этих изменений. Но доплата коснется не всех семей с детьми. Эти изменения многих обрадуют, но тысячи семей расстроятся: возможно, они ждали других условий.
- Источник:
- Поправки к закону о материнском капитале
Вот кому положена доплата к маткапиталу.
Коротко о повышенном маткапитале
С 2020 года семьи с двумя и более детьми могут получить маткапитал в размере 616 617 Р.
Основные условия для доплаты:
- Если первый ребенок родился до 2020 года, а второй — в 2020 году и позже, маткапитал дают только на второго, но повышенный: 616 617 Р.
- Если первый ребенок родился в 2020 году, на него дают 466 617 Р, а за второго потом доплачивают еще 150 000 Р. Всего за двоих детей — 616 617 Р.
- Если первый и второй ребенок родились до 2020 года, на первого маткапитал не положен, на второго — 466 617 Р. При условии, что до 2020 года маткапитал на второго ребенка еще не использовали.
- Если до 2020 года права на маткапитал вообще не было, а в 2020 году или позже родился третий ребенок, маткапитал на него составит 616 617 Р. Так же с последующими детьми.
- Если до 2020 года возникло право на маткапитал, но семья его не использовала, то при рождении третьего или последующего ребенка в 2020 году маткапитал можно получить в обычном размере: 466 617 Р.
- Если семья получила право и использовала маткапитал до 2020 года, никаких доплат не будет — даже за рождение следующих детей.

Расскажите тем, кто ждал:
Поделиться новыми условиями маткапиталаО каких поправках речь
В России есть программа материнского капитала. Это вид господдержки для семей с детьми. Государство выделяет семье определенную сумму и разрешает тратить ее на конкретные цели. Например, можно направить эти деньги на погашение ипотеки, обучение старшего ребенка в платном вузе или пристройку к дому.
С 2020 года материнский капитал повысили до 466 617 Р. На эту сумму выдают сертификат, а потом пенсионный фонд переводит деньги по назначению — куда решит семья.
Раньше господдержку можно было получать, только если в семье хотя бы двое детей. Если всего один, маткапитал не давали. Но в начале 2020 года президент выступал перед Федеральным собранием. Он предложил давать материнский капитал даже на первого ребенка, а при рождении второго доплачивать.
Чтобы это поручение заработало, его нужно было превратить в закон. И вот появились поправки с новыми условиями, Госдума приняла их в третьем чтении. Осталось рассмотреть Совету Федерации и подписать президенту. Когда это случится, закон заработает задним числом — с 1 января 2020 года.
Осталось рассмотреть Совету Федерации и подписать президенту. Когда это случится, закон заработает задним числом — с 1 января 2020 года.
Родился = усыновлен
Материнский капитал можно получить и на родного ребенка, и на того, которого усыновили. Для такого вида господдержки это аналогичные понятия. В статье мы используем слово «родился», но все те же нормы подходят и при усыновлении детей.
Как было раньше
До 2020 года материнский капитал можно было получить только при рождении второго или последующего ребенка. Сумма была фиксированной: в 2019 году — 453 026 Р, с 2020 года — 466 617 Р.
Это означало, что, если в семье с 2007 года родился второй, третий или последующий ребенок, мама могла оформить сертификат и использовать маткапитал именно в таком размере. Эту сумму периодически индексировали, но ее не повышали при рождении следующего ребенка — независимо от того, в каком году он родился.
Что делать? 23.07.18Как обналичить материнский капитал?
Теперь при рождении второго ребенка есть шанс получить на 150 000 Р больше.
Кто получит повышенный маткапитал за второго ребенка
Когда закон вступит в силу, материнский капитал за второго ребенка составит не 466 617 Р, а на 150 тысяч больше: 616 617 Р.
Но здесь есть нюансы. Повышенную сумму и доплату получат далеко не все семьи, у которых уже есть право на этот вид господдержки.
Условия для повышенного маткапитала с 2020 года
| Ситуация | Маткапитал на первого ребенка | Маткапитал на второго ребенка |
|---|---|---|
| Первый ребенок родился с 1 января 2020 года, второго пока нет | 466 617 Р | — |
| Первый и второй ребенок родились с 1 января 2020 года | 466 617 Р | 150 000 Р |
| Первый ребенок родился до 2020 года, а второй — в 2020 году и позже | не положен | 616 617 Р |
Первый ребенок родился с 1 января 2020 года, второго пока нет
Маткапитал на первого ребенка
466 617 Р
Маткапитал на второго ребенка
—
Первый и второй ребенок родились с 1 января 2020 года
Маткапитал на первого ребенка
466 617 Р
Маткапитал на второго ребенка
150 000 Р
Первый ребенок родился до 2020 года, а второй — в 2020 году и позже
Маткапитал на первого ребенка
не положен
Маткапитал на второго ребенка
616 617 Р
Максимальная сумма маткапитала, которую можно получить за двоих детей, — 616 617 Р. Если за первого семья получила 466 617 Р, за второго ей дадут не 616 617 Р, как многие думают, а только доплату — 150 000 Р.
Если за первого семья получила 466 617 Р, за второго ей дадут не 616 617 Р, как многие думают, а только доплату — 150 000 Р.
Если право на маткапитал возникло до 2020 года, доплаты нет
Если второй ребенок родился до 2020 года и семья получила на него сертификат для маткапитала, то независимо от года использования господдержки сумма будет считаться по старым правилам.
Например, в декабре 2019 года в семье родился второй ребенок. В феврале 2020 года мама оформляет сертификат на материнский капитал. Использовать эти деньги семья планирует для погашения ипотеки в июне 2020 года, когда новый закон о повышенной сумме уже будет вовсю работать. Но этой семье из бюджета выделят 466 617 Р, а не 616 617. Потому что право на господдержку возникло у нее в 2019 году, хоть его и использовали в 2020.
Семья, в которой второй ребенок родился 1 января 2020 года, получит за него 616 617 Р. А семье, в которой второй ребенок родился 31 декабря 2019 года, положено только 466 617 Р, даже если использовать господдержку на ипотеку или детский сад они решат в одно и то же время.
Материнский капитал: на что запретили тратить с апреля 2019 года
Избранные статьи для родителей
Все, что вы хотели знать о детях и деньгах — в нашей рассылке дважды в неделю вместе с остальными материалами о деньгах
Каким будет маткапитал на третьего или последующего ребенка
Повышенную сумму в размере 616 617 Р можно получить при таких одновременных условиях:
- Третий ребенок родился в 2020 году или позже.
- Раньше права на маткапитал не возникало.
То есть повышение будет, если первый и второй ребенок родились до 2007 года, а третий — в 2020 году. Это значит, что между вторым и третьим ребенком разница минимум в 13 лет.
Если же второй ребенок родился в 2007 году или позже, значит, у мамы уже возникло право на маткапитал. Но она могла его не использовать при рождении второго ребенка, а сертификат решила получить только на третьего, в 2020 году. Тогда на третьего ребенка она получит маткапитал без повышения, то есть 466 617 Р. Потому что право возникает именно со дня рождения ребенка, а не при оформлении сертификата или заявления на распоряжение маткапиталом. Сертификат только подтверждает право. Даже если его не оформляли или не использовали, право все равно возникло. Это довольно странная норма, но такова буква закона.
Потому что право возникает именно со дня рождения ребенка, а не при оформлении сертификата или заявления на распоряжение маткапиталом. Сертификат только подтверждает право. Даже если его не оформляли или не использовали, право все равно возникло. Это довольно странная норма, но такова буква закона.
Такие же условия с четвертым, пятым и последующими детьми. Например, трое детей родились в 2003, 2005 и 2006 годах, а четвертого усыновили в 2020. До 2020 года у мамы не было права на маткапитал, поэтому на четвертого ребенка выделят повышенную сумму — 616 617 Р.
Куда можно потратить повышенный маткапитал
Условия распоряжения маткапиталом не изменились. Повышенную сумму можно использовать на те же цели, что и раньше:
- Улучшение жилищных условий.
- Образование детей.
- Адаптацию детей с инвалидностью.
- Накопительную пенсию мамы.
- Ежемесячные выплаты на второго ребенка.
Меры поддержки семей с детьми в Республике Саха (Якутия) в динамике лет
- Все сайты
- Официальный информационный портал Республики Саха (Якутия)
- Глава Республики Саха (Якутия)
- Государственное Собрание (Ил Тумэн) Республики Саха (Якутия)
- Правительство Республики Саха (Якутия)
- Администрация Главы Республики Саха (Якутия) и Правительства Республики Саха (Якутия)
- Исполнительные органы государственной власти Республики Саха (Якутия)
- Судебная власть в Республике Саха (Якутия)
- Органы местного самоуправления Республики Саха (Якутия)
- Совет муниципальных образований Республики Саха (Якутия)
- Центральная избирательная комиссия Республики Саха (Якутия)
- Счетная Палата Республики Саха (Якутия)
- Институт уполномоченных в Республике Саха (Якутия)
- Представители Республики Саха (Якутия) в Федеральном Собрании Росси
Сегодня выживает больше женщин и детей, чем когда-либо прежде – доклад ООН
НЬЮ-ЙОРК / ЖЕНЕВА, 19 сентября 2019 г.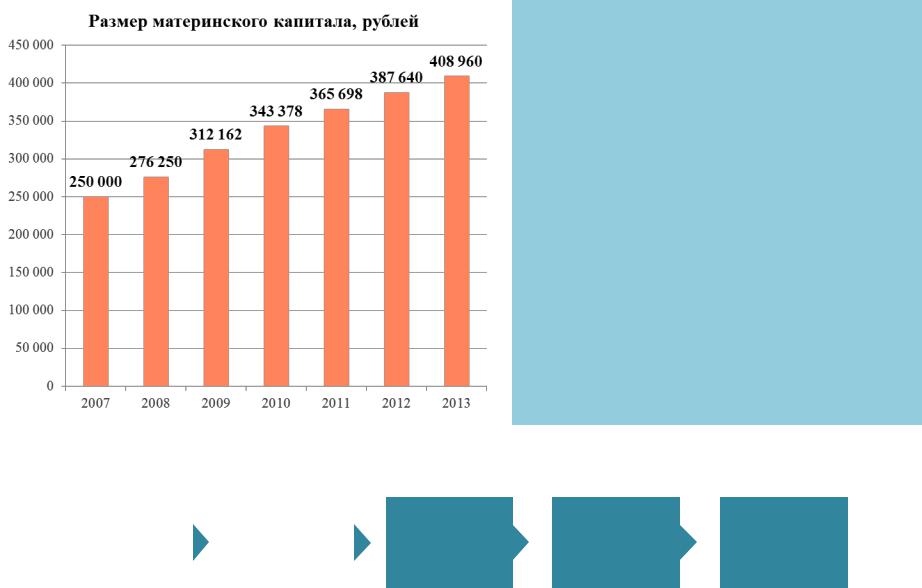 : Сегодня выживает больше женщин и их детей, чем когда-либо прежде, согласно новым оценкам детской и материнской смертности, опубликованным сегодня United Группы наций * под руководством ЮНИСЕФ и Всемирной организации здравоохранения (ВОЗ).
: Сегодня выживает больше женщин и их детей, чем когда-либо прежде, согласно новым оценкам детской и материнской смертности, опубликованным сегодня United Группы наций * под руководством ЮНИСЕФ и Всемирной организации здравоохранения (ВОЗ).
С 2000 года детская смертность сократилась почти вдвое, а материнская смертность – более чем на треть, в основном благодаря улучшенному доступу к недорогим и качественным медицинским услугам.
«В странах, которые предоставляют каждому безопасные, доступные и высококачественные медицинские услуги, женщины и младенцы выживают и процветают», – сказал д-р Тедрос Адханом Гебрейесус, Генеральный директор ВОЗ. «В этом сила всеобщего охвата услугами здравоохранения».
Тем не менее, новые оценки показывают, что в 2018 году умерло 6,2 миллиона детей в возрасте до 15 лет, и более 2
женщин умерли из-за осложнений во время беременности и родов в 2017 году. Из общего числа детских смертей 5,3 миллиона произошли в первые 5 лет, причем почти половина из них в первый месяц жизни.

Женщины и новорожденные наиболее уязвимы во время и сразу после родов. Согласно новым оценкам, около 2,8 миллиона беременных женщин и новорожденных умирают ежегодно, или 1 раз в 11 секунд, в основном по предотвратимым причинам.
Дети сталкиваются с самым высоким риском смерти в первый месяц, особенно если они родились слишком рано или слишком маленькими, имеют осложнения во время родов, врожденные дефекты или инфекционные заболевания. Около трети этих смертей происходит в течение первого дня, а почти три четверти – только в первую неделю.
«Во всем мире рождение – это радостное событие. Тем не менее, каждые 11 секунд рождение ребенка становится семейной трагедией », – сказала Генриетта Фор, исполнительный директор ЮНИСЕФ. «Умелая пара рук, помогающая матерям и новорожденным во время родов, наряду с чистой водой, адекватным питанием, основными лекарствами и вакцинами, может иметь решающее значение между жизнью и смертью. Мы должны сделать все возможное, чтобы инвестировать во всеобщее медицинское обслуживание, чтобы спасти эти драгоценные жизни ».
Огромное неравенство во всем мире
Оценки также показывают огромное неравенство во всем мире: женщины и дети в странах Африки к югу от Сахары сталкиваются с значительно более высоким риском смерти, чем во всех других регионах.
Уровень материнской смертности почти в 50 раз выше среди женщин в странах Африки к югу от Сахары, а вероятность смерти их детей в первый месяц жизни в 10 раз выше, чем в странах с высоким уровнем доходов.
В 2018 году каждый 13-й ребенок в Африке к югу от Сахары умер до достижения пятилетнего возраста – это в 15 раз выше, чем риск, с которым сталкивается ребенок в Европе, где умирает только 1 из 196 детей в возрасте до пяти лет.
Женщины в странах Африки к югу от Сахары сталкиваются с риском смерти во время беременности или родов в 1 из 37 случаев в течение жизни.Для сравнения, риск жизни женщины в Европе составляет 1 к 6500. На Африку к югу от Сахары и Южную Азию приходится около 80% всех случаев материнской и детской смертности в мире.
Страны, находящиеся в состоянии конфликта или гуманитарного кризиса, часто имеют слабые системы здравоохранения, что означает, что женщины и дети не могут получить доступ к жизненно необходимой помощи.
Прогресс, связанный с всеобщим охватом услугами здравоохранения
В мире достигнут значительный прогресс в снижении детской и материнской смертности. С 1990 года смертность детей в возрасте до 15 лет из 14 снизилась на 56%.2 миллиона смертей против 6,2 миллиона в 2018 году. Страны Восточной и Юго-Восточной Азии добились наибольшего прогресса, где на 80% снизилась смертность детей в возрасте до пяти лет.
А с 2000 по 2017 год коэффициент материнской смертности снизился на 38%. В Центральной и Южной Азии * удалось добиться наибольших улучшений в выживаемости матерей: с 2000 года коэффициент материнской смертности снизился на 60%.
Беларусь, Бангладеш, Камбоджа, Казахстан, Малави, Марокко, Монголия, Руанда, Тимор-Лешти и Замбия являются одними из стран, добившихся значительного прогресса в сокращении детской или материнской смертности. Успех был достигнут благодаря политической воле улучшить доступ к качественному медицинскому обслуживанию путем инвестирования в кадровые ресурсы здравоохранения, введения бесплатного ухода за беременными женщинами и детьми и поддержки планирования семьи. Многие из этих стран сосредоточены на первичной медико-санитарной помощи и всеобщем охвате услугами здравоохранения.
Успех был достигнут благодаря политической воле улучшить доступ к качественному медицинскому обслуживанию путем инвестирования в кадровые ресурсы здравоохранения, введения бесплатного ухода за беременными женщинами и детьми и поддержки планирования семьи. Многие из этих стран сосредоточены на первичной медико-санитарной помощи и всеобщем охвате услугами здравоохранения.
Записка в редакцию
Среди детей, выживших в первый месяц, инфекционные заболевания, такие как пневмония, диарея и малярия, являются причиной большинства смертей во всем мире. У детей старшего возраста травмы, в том числе дорожно-транспортные происшествия и утопление, становятся важной причиной смерти и инвалидности.
Материнская смертность вызвана акушерскими осложнениями, такими как высокое кровяное давление во время беременности и сильное кровотечение или инфекции во время или после родов; и все чаще из-за существующего заболевания или состояния, усугубляемого последствиями беременности.
Глобальные цели:
Глобальная цель по искоренению предотвратимой материнской смертности (задача 3.1 ЦУР) заключается в снижении глобального коэффициента материнской смертности (КМС) до менее 70 на 100 000 живорождений к 2030 году.В мире не достигнет этой цели более чем на 1 миллион жизней, если нынешние темпы прогресса сохранятся.
Задача ЦУР (3.2) по искоренению предотвратимой смертности новорожденных и детей в возрасте до 5 лет заключается в сокращении неонатальной смертности как минимум до 12 на 1000 живорождений и смертности среди детей в возрасте до 5 лет как минимум до 25 на 1000 живорождений. В 2018 году 121 страна уже достигла такого уровня смертности детей в возрасте до пяти лет. Из оставшихся 74 53 страны должны будут ускорить прогресс для достижения цели ЦУР по выживанию детей к 2030 году.
######
Скачать фото, графики и таблицу можно здесь . Щелкните здесь, чтобы получить специальный информационный бюллетень о том, что для матерей и их младенцев рождение ребенка – особенно уязвимое время.
Обратите внимание, что регионы, названные в этом выпуске, являются регионами ЦУР ООН.
* Эти оценки взяты из двух отчетов ООН, как показано ниже:
Об оценке детской смертности
Уровни и тенденции детской смертности: Отчет 2019: https: // data.unicef.org/resources/levels-and-trends-in-child-mortality/
Межучрежденческая группа Организации Объединенных Наций по оценке детской смертности (UN IGME), возглавляемая ЮНИСЕФ, включает ВОЗ, Группу Всемирного банка и Отдел народонаселения Организации Объединенных Наций.
UN IGME была создана в 2004 году для обмена данными о детской смертности, улучшения методов оценки детской смертности, отчетности о прогрессе в достижении целей по выживанию детей и расширения возможностей страны для своевременного и должным образом оцененных оценок детской смертности.Для получения дополнительной информации посетите: http://www.childmortality.org/
.Об оценке материнской смертности
Динамика материнской смертности: 2000-2017 гг.
Межучрежденческая группа по оценке материнской смертности (MMEIG), возглавляемая ВОЗ, включает ЮНИСЕФ, ЮНФПА, Группу Всемирного банка и Отдел народонаселения ООН. Он был создан для продвижения работы по мониторингу прогресса в достижении Целей развития ООН в области материнской смертности. Вместе MMEIG и его Техническая консультативная группа обладают коллективным опытом в области материнского здоровья, эпидемиологии, статистики, демографии и сбора данных.Мы стремимся производить максимально надежные оценки наиболее прозрачным и хорошо задокументированным способом. MMEIG подготовил 9 рецензируемых наборов данных о материнской смертности. Каждый набор оценок основывался на предыдущей методологии. Для получения дополнительной информации посетите: www.who.int/reproductivehealth/publications/maternal-mortality-2017/en/
.За дополнительной информацией обращайтесь:
Сабрина Сидху, ЮНИСЕФ в Нью-Йорке, +1917 4761537, ssidhu @ unicef.org
Фадела Чайб, ВОЗ Женева, +41 79 475 5556, chaibf@who. int
int
Цитаты партнерских агентств:
Агентство | |
Отдел народонаселения ООН | Эти новые отчеты подчеркивают значительный прогресс последних лет в снижении материнской и детской смертности », – сказал заместитель Генерального секретаря Организации Объединенных Наций по экономическим и социальным вопросам г-н.LIU Zhenmin. «Несмотря на этот прогресс, все еще существуют большие различия в выживаемости матери и ребенка. Уменьшение неравенства и оказание помощи наиболее уязвимым новорожденным, детям и матерям будут иметь важное значение для достижения целей ЦУР по искоренению предотвратимой материнской и детской смертности ». |
Группа Всемирного банка | «Охрана здоровья матери и ребенка – одна из самых важных инвестиций, которую страна может сделать для наращивания человеческого капитала и ускорения экономического роста», – сказал Мухаммад Пейт, глобальный директор по вопросам здравоохранения, питания и народонаселения Группы Всемирного банка и директор по глобальному финансированию. |
Оценка работы дома ожидания для беременных и программы общинного образования в двух округах Малави | BMC по беременности и родам
В таблице 2 представлены результаты сравнения пользователей MWH и лиц, не употребляющих его, как на исходном, так и на конечном уровне, а также во времени для области 25.Около 42% женщин в исходной выборке были в возрасте 20–24 лет, а 22% – в возрасте 25–29 лет. Аналогичным образом, в конце исследования 38% были в возрасте 20–24 лет, а 24% – в возрасте 25–29 лет. Не было значительных различий в возрасте между пользователями MWH и пользователями, не получавшими MWH, а также не было значительных различий с течением времени. Большинство женщин имеют формальное образование, а большинство замужних женщин имеют формальное образование. Были существенные различия между пользователями MWH и лицами, не употребляющими MWH, в конечном итоге с точки зрения семейного положения: 79% пользователей MWH по сравнению с 98% пользователей MWH, не употребляющих MWH, состояли в браке ( p <0.001). Изменение процента пользователей MWH, которые в настоящее время состоят в браке, от исходного уровня (95%) до конечного уровня (79%) также было значительным ( p = 0,001).
Не было значительных различий в возрасте между пользователями MWH и пользователями, не получавшими MWH, а также не было значительных различий с течением времени. Большинство женщин имеют формальное образование, а большинство замужних женщин имеют формальное образование. Были существенные различия между пользователями MWH и лицами, не употребляющими MWH, в конечном итоге с точки зрения семейного положения: 79% пользователей MWH по сравнению с 98% пользователей MWH, не употребляющих MWH, состояли в браке ( p <0.001). Изменение процента пользователей MWH, которые в настоящее время состоят в браке, от исходного уровня (95%) до конечного уровня (79%) также было значительным ( p = 0,001).
На конечном этапе пользователи MWH и не пользователи значительно различались с точки зрения паритета. Среди пользователей MWH было больше женщин, имевших беременность первой (49% против 38%) или пятой или более высокой степени (8% против 5%) по сравнению с теми, кто не принимал ее, соответственно ( p = 0. 045). Что касается исходов предшествующих родов, на исходном уровне значительно больше пользователей MWH (23%) по сравнению с пользователями, не получавшими MWH (10%), имели предыдущие неблагоприятные исходы родов ( p = 0,025). Не было никакой разницы в том, что кто-то был подвержен риску осложнений между пользователями MWH (55%) и пользователями, не получавшими MWH (56%) на исходном уровне; однако различия в сообщениях о том, что один из них подвергался риску осложнений в конце исследования, были статистически значимыми (59% для пользователей MWH и 39% для пользователей без MWH, p = 0.001). В конечном итоге разница между пользователями MWH (19%) и пользователями, не получавшими MWH (14%) в сообщениях о предшествующих неблагоприятных исходах беременности, не была значительной.
045). Что касается исходов предшествующих родов, на исходном уровне значительно больше пользователей MWH (23%) по сравнению с пользователями, не получавшими MWH (10%), имели предыдущие неблагоприятные исходы родов ( p = 0,025). Не было никакой разницы в том, что кто-то был подвержен риску осложнений между пользователями MWH (55%) и пользователями, не получавшими MWH (56%) на исходном уровне; однако различия в сообщениях о том, что один из них подвергался риску осложнений в конце исследования, были статистически значимыми (59% для пользователей MWH и 39% для пользователей без MWH, p = 0.001). В конечном итоге разница между пользователями MWH (19%) и пользователями, не получавшими MWH (14%) в сообщениях о предшествующих неблагоприятных исходах беременности, не была значительной.
Между пользователями MWH и пользователями без MWH наблюдались значительные различия в социально-экономическом статусе. Как на исходном, так и на конечном уровне у значительно меньшего числа пользователей MWH, чем пользователей, не получающих MWH, был туалет в своем доме ( p <0,001 для обоих). Снижение процентной доли как пользователей MWH, так и пользователей без MWH, у которых был туалет в своем доме, с течением времени также было значительным ( p = 0.003 и p <0,001 соответственно). Среднее время до учреждения было больше для пользователей MWH (51 мин), чем для пользователей без MWH (43 мин) на исходном уровне (но только при p = 0,092), но в конце концов, это обратное, и среднее время до учреждения было больше для тех, кто не был – пользователи MWH (58 минут) по сравнению с пользователями MWH (46 минут), что было значительным различием ( p = 0,043). Посещаемость общественных мероприятий была значительно выше в конечном итоге по сравнению с исходным уровнем как для пользователей MWH, так и для пользователей без MWH ( p = 0.001 и p = 0,031 соответственно). На исходном уровне 20% пользователей MWH посещали общественные мероприятия по сравнению с 60% на исходе ( p = 0,001), в то время как 20% людей, не получавших MWH, сообщили о посещении на исходном уровне и 70% в конце срока ( p = 0,031).
Снижение процентной доли как пользователей MWH, так и пользователей без MWH, у которых был туалет в своем доме, с течением времени также было значительным ( p = 0.003 и p <0,001 соответственно). Среднее время до учреждения было больше для пользователей MWH (51 мин), чем для пользователей без MWH (43 мин) на исходном уровне (но только при p = 0,092), но в конце концов, это обратное, и среднее время до учреждения было больше для тех, кто не был – пользователи MWH (58 минут) по сравнению с пользователями MWH (46 минут), что было значительным различием ( p = 0,043). Посещаемость общественных мероприятий была значительно выше в конечном итоге по сравнению с исходным уровнем как для пользователей MWH, так и для пользователей без MWH ( p = 0.001 и p = 0,031 соответственно). На исходном уровне 20% пользователей MWH посещали общественные мероприятия по сравнению с 60% на исходе ( p = 0,001), в то время как 20% людей, не получавших MWH, сообщили о посещении на исходном уровне и 70% в конце срока ( p = 0,031).
Таблица 3 содержит данные по Касунгу и описывает те же переменные, что и в Таблице 2 для Района 25. Тридцать четыре процента женщин на исходном уровне были в возрасте 20–24 лет, за которыми следовали 22% женщин в возрасте 15–19 лет. На исходном этапе 34% были в возрасте 20–24 лет, а 30% – в возрасте 15–19 лет, что существенно не отличалось от исходного уровня.Большинство респондентов в настоящее время состоят в браке, и большинство респондентов и их мужей имеют какое-то формальное образование. Не было значительных различий между пользователями MWH и пользователями без MWH или различий во времени для паритета. Точно так же не было значительных различий для переменной исхода предшествующих родов. У большинства женщин также был туалет в доме. Среднее время до учреждения было значительно выше как на исходном уровне ( p, <0,001), так и на конечном уровне ( p <0.001) для пользователей MWH по сравнению с непользователями. Среднее время до учреждения составляло 132 мин по сравнению с 87 мин на исходном уровне для пользователей MWH и пользователей без MWH, соответственно. На конечном этапе среднее время составило 121 минуту для пользователей MWH и 77 минут для пользователей без MWH. При сравнении исходного уровня с конечным показателем посещаемость общественных мероприятий была значительно выше на исходном уровне как для пользователей MWH (от 56 до 33%, p <0,001), так и для пользователей без MWH (от 53 до 29%, p <0,001).
На конечном этапе среднее время составило 121 минуту для пользователей MWH и 77 минут для пользователей без MWH. При сравнении исходного уровня с конечным показателем посещаемость общественных мероприятий была значительно выше на исходном уровне как для пользователей MWH (от 56 до 33%, p <0,001), так и для пользователей без MWH (от 53 до 29%, p <0,001).
В таблице 4 представлены данные по двум конечным переменным.46% от общей выборки составляли пользователи MWH и 54% не были пользователями MWH; на исходном уровне 47% были пользователями MWH, а на исходе 45% были такими же. В Участке 25 большая часть выборки была пользователями MWH на конечной стадии; однако эта разница не была значительной. Для Kasungu было значительно меньше пользователей MWH, опрошенных в конце исследования (47%) по сравнению с исходным уровнем (55%, p ≤ 0,05). Сорок шесть процентов респондентов были осведомлены по трем из четырех вопросов о ВИЧ как на начальном, так и на конечном уровне.На исходном уровне только 8% опрошенных женщин были осведомлены обо всех фактах о ВИЧ, тогда как к концу исследования этот процент удвоился до 16% ( p ≤ 0,001). Значительное увеличение знаний о беременности наблюдалось как в Зоне 25, так и в Касунгу ( p ≤ 0,001 для обоих).
Сорок шесть процентов респондентов были осведомлены по трем из четырех вопросов о ВИЧ как на начальном, так и на конечном уровне.На исходном уровне только 8% опрошенных женщин были осведомлены обо всех фактах о ВИЧ, тогда как к концу исследования этот процент удвоился до 16% ( p ≤ 0,001). Значительное увеличение знаний о беременности наблюдалось как в Зоне 25, так и в Касунгу ( p ≤ 0,001 для обоих).
В таблице 5 показаны результаты многомерного регрессионного анализа с использованием MWH в качестве переменной результата. Представлены три модели – полная модель (с данными для Района 25 и Касунгу), модель Района 25 и модель Касунгу.Женщины первого паритета по сравнению с эталонной категорией второго паритета значительно чаще использовали MWH в полной выборке женщин (β = 0,42, p <0,05) и в выборке Area 25 (β = 0,74, p ). <0,05). Женщины, которым сообщили, что они подвержены риску осложнений, значительно чаще использовали MWH в полной выборке (β = 0,31, p <0,05). Женщины, у которых дома был туалет, значительно реже использовали MWH в полной выборке (β = - 1.30, p <0,001) и в выборке Area 25 (β = - 1,97, p <0,001). Обнаружилась небольшая, но значимая связь между более длительным пребыванием в учреждении и использованием MWH для полной выборки (β = 0,01, p <0,001) и образца Kasungu (β = 0,01, p <0,001).
Женщины, которым сообщили, что они подвержены риску осложнений, значительно чаще использовали MWH в полной выборке (β = 0,31, p <0,05). Женщины, у которых дома был туалет, значительно реже использовали MWH в полной выборке (β = - 1.30, p <0,001) и в выборке Area 25 (β = - 1,97, p <0,001). Обнаружилась небольшая, но значимая связь между более длительным пребыванием в учреждении и использованием MWH для полной выборки (β = 0,01, p <0,001) и образца Kasungu (β = 0,01, p <0,001).
Таблица 6 содержит результаты регрессии Пуассона для переменной знаний о ВИЧ.Для всех трех моделей среднее или высшее образование было значимо связано с более глубокими знаниями о ВИЧ (полная выборка: β = 0,12, p <0,001; выборка из области 25: β = 0,11, p <0,10; образец Касунгу: p <0,05). Для области 25 женщины в конечной выборке имели значительно более высокие знания о ВИЧ, чем женщины в исходной выборке (β = 0,12, p <0,05). Женщины первого паритета (родившие первого ребенка) имели значительно меньше знаний о ВИЧ, чем женщины первого паритета для полной выборки (β = - 0.12, p <0,05) и образец Касунгу (β = - 0,16, p <0,05). Посещение общественных мероприятий было значимо связано со знанием ВИЧ в полной выборке (β = 0,10, p <0,05). Использование MWH не было связано со знанием беременности ни в одной из моделей. Взаимодействие между использованием MWH и временем было проверено и оказалось несущественным.
Для области 25 женщины в конечной выборке имели значительно более высокие знания о ВИЧ, чем женщины в исходной выборке (β = 0,12, p <0,05). Женщины первого паритета (родившие первого ребенка) имели значительно меньше знаний о ВИЧ, чем женщины первого паритета для полной выборки (β = - 0.12, p <0,05) и образец Касунгу (β = - 0,16, p <0,05). Посещение общественных мероприятий было значимо связано со знанием ВИЧ в полной выборке (β = 0,10, p <0,05). Использование MWH не было связано со знанием беременности ни в одной из моделей. Взаимодействие между использованием MWH и временем было проверено и оказалось несущественным.
В таблице 7 представлены данные об удовлетворенности со структурой и окружающей средой на Площади 25 МВтч. Ответы пользователей MWH усредняются и представляются с интервалом в шесть месяцев. Процент женщин, дающих отличные оценки, со временем увеличивался, так что ко второй половине 2016 года более 96% женщин дали отличные оценки по каждой из категорий.
Ответы пользователей MWH усредняются и представляются с интервалом в шесть месяцев. Процент женщин, дающих отличные оценки, со временем увеличивался, так что ко второй половине 2016 года более 96% женщин дали отличные оценки по каждой из категорий.
Факторы, связанные с незапланированной беременностью в больнице общего профиля Сухула, Северная Эфиопия, 2018
Общие сведения. Незапланированная беременность – это фундаментальная концепция, которая используется для признания фертильности населения и неудовлетворенной потребности в контрацепции и планировании семьи.Незапланированная беременность произошла в основном из-за неиспользования противозачаточных средств или непоследовательного или неправильного использования эффективных методов. Уменьшение количества незапланированных беременностей способствует репродуктивному здоровью, главным образом за счет уменьшения количества случаев, когда женщина подвергается риску беременности и деторождения. Цель. Это исследование направлено на оценку масштабов незапланированной беременности и связанных с ней факторов среди беременных матерей, получающих дородовую помощь в общей больнице Сухула, Северная Эфиопия. Методы. План перекрестного исследования на базе медицинского учреждения был проведен среди беременных матерей, посещавших дородовое наблюдение с февраля по апрель 2018 г. в больнице общего профиля Сухула, Шире и Северной Эфиопии. Участники исследования были отобраны с использованием метода систематической выборки, а данные были собраны с использованием предварительно протестированной структурированной анкеты посредством личных интервью. Анализ двумерной и многомерной логистической регрессии был проведен для определения связи каждой независимой переменной с зависимой переменной. Результат. Уровень незапланированной беременности среди 379 беременных женщин составил 20,6%. Незамужние женщины [AOR: 4,73, 95% CI: (1,56, 14,33)], возраст старше 40 лет [AOR: 4,17, 95% CI: (1,18, 14,6)], незапланированной беременности в анамнезе не было [AOR: 3,26 95% CI : (1.
Цель. Это исследование направлено на оценку масштабов незапланированной беременности и связанных с ней факторов среди беременных матерей, получающих дородовую помощь в общей больнице Сухула, Северная Эфиопия. Методы. План перекрестного исследования на базе медицинского учреждения был проведен среди беременных матерей, посещавших дородовое наблюдение с февраля по апрель 2018 г. в больнице общего профиля Сухула, Шире и Северной Эфиопии. Участники исследования были отобраны с использованием метода систематической выборки, а данные были собраны с использованием предварительно протестированной структурированной анкеты посредством личных интервью. Анализ двумерной и многомерной логистической регрессии был проведен для определения связи каждой независимой переменной с зависимой переменной. Результат. Уровень незапланированной беременности среди 379 беременных женщин составил 20,6%. Незамужние женщины [AOR: 4,73, 95% CI: (1,56, 14,33)], возраст старше 40 лет [AOR: 4,17, 95% CI: (1,18, 14,6)], незапланированной беременности в анамнезе не было [AOR: 3,26 95% CI : (1. 65, 6.44)] и безработные [AOR: 6.79; 95% ДИ: (2,05, 22,46)] были переменными, значимо связанными с величиной незапланированной беременности. Заключение и рекомендация. Результаты этого исследования показали, что масштабы незапланированной беременности высоки, а возраст, семейное положение, род занятий и незапланированная беременность в анамнезе статистически связаны с незапланированной беременностью.Кажется, что необходимо планировать стратегии общения внутри пар или отдельных лиц по репродуктивным вопросам, особенно по фертильности, и продвигать методы планирования семьи.
65, 6.44)] и безработные [AOR: 6.79; 95% ДИ: (2,05, 22,46)] были переменными, значимо связанными с величиной незапланированной беременности. Заключение и рекомендация. Результаты этого исследования показали, что масштабы незапланированной беременности высоки, а возраст, семейное положение, род занятий и незапланированная беременность в анамнезе статистически связаны с незапланированной беременностью.Кажется, что необходимо планировать стратегии общения внутри пар или отдельных лиц по репродуктивным вопросам, особенно по фертильности, и продвигать методы планирования семьи.
1. Введение
Незапланированная беременность – это беременность, которая является либо нежелательной (то есть беременность наступила, когда не было детей или больше не было желанных детей), либо несвоевременная беременность (то есть беременность наступила раньше, чем хотелось бы) . Сексуальная активность без использования противозачаточных средств по выбору или принуждению является преобладающей причиной незапланированной беременности. Незапланированная беременность – это всемирная проблема, имеющая серьезные неблагоприятные последствия для женщин, их семей и общества. В условиях развивающихся стран женщины, пытающиеся прервать незапланированную беременность, сталкиваются с риском серьезных долгосрочных последствий для здоровья, включая бесплодие и материнскую смертность [1].
Незапланированная беременность – это всемирная проблема, имеющая серьезные неблагоприятные последствия для женщин, их семей и общества. В условиях развивающихся стран женщины, пытающиеся прервать незапланированную беременность, сталкиваются с риском серьезных долгосрочных последствий для здоровья, включая бесплодие и материнскую смертность [1].
В глобальном масштабе в 2014 г. из общего числа беременностей 44% беременностей были незапланированными, из которых более половины (56%) незапланированных беременностей закончились абортом [2]. В 2015 году во всем мире умерло 303 000 матерей; из них 99% приходилось на 2015 г. в развивающихся странах, в то время как только на Африку к югу от Сахары приходилось примерно 66%, за которой следовала Южная Азия (22%).Ежегодно во всем мире происходит около 26,5 миллионов незапланированных беременностей из-за неправильного использования или отказа от контрацептивов [3].
Ежегодно шесть миллионов незапланированных беременностей, 2,1 миллиона незапланированных родов, 3,2 миллиона абортов и 5600 материнских смертей будут сокращены за счет устранения неудовлетворенной потребности в современных противозачаточных средствах [4]. Согласно отчету Всемирной организации здравоохранения за 2017 год, ежегодно во всем мире прерывалось в среднем 56 миллионов беременностей, 49,3 миллиона – в развивающихся регионах и 6.6 миллионов в развитых регионах, что составляет 25% всех беременностей, закончившихся абортами. В развивающихся странах ежегодно около 22 000 женщин погибают из-за осложнения аборта [5].
Согласно отчету Всемирной организации здравоохранения за 2017 год, ежегодно во всем мире прерывалось в среднем 56 миллионов беременностей, 49,3 миллиона – в развивающихся регионах и 6.6 миллионов в развитых регионах, что составляет 25% всех беременностей, закончившихся абортами. В развивающихся странах ежегодно около 22 000 женщин погибают из-за осложнения аборта [5].
В Эфиопии незапланированная беременность указывает на то, что это одна из основных проблем репродуктивного здоровья со всеми ее неблагоприятными последствиями. Ежегодно в среднем происходит 4,93 миллиона беременностей и 1,9 миллиона (38%) эфиопских женщин имеют незапланированную беременность; из них было сделано 620 296 искусственных абортов; 103 648 женщин прошли курс лечения от осложнений таких абортов [6].
Факторы риска, связанные с незапланированной беременностью, включают нежелательную беременность у подростков, неадекватные услуги по планированию семьи, низкий социально-экономический статус, а также отсутствие или неправильное использование методов планирования семьи и незнание этого. Незапланированная беременность связана с повышенным риском проблем для матери и плода [7]. Если беременность не планируется до зачатия, женщина может быть не в оптимальном состоянии для деторождения. Женщины с незапланированной беременностью могут отложить дородовое наблюдение, что может повлиять на здоровье ребенка.Во многих развивающихся странах бедность, недоедание и отсутствие санитарии и образования приводят к серьезным последствиям для здоровья женщин и их семей, переживающих незапланированную беременность. Концепция незапланированной беременности помогает понять фертильность населения и неудовлетворенную потребность в контрацептивах [8].
2. Материалы и методы
2.1. Дизайн исследования и популяция
План перекрестного исследования на базе лечебных учреждений был проведен с февраля по апрель 2018 г. с 379 матерями, которые получают дородовую помощь в больнице общего профиля Сухула, Северная Эфиопия.Исследование проводилось в городе Шир, столице северо-западной зоны регионального штата Тыграй, расположенном в 1087 км от столицы Эфиопии Аддис-Абебы и в 357 км от Мекелле, столицы региона. Согласно отчетам зонального управления, в городе проживает 67 243 человека; из них 36 146 женщин. В Главной больнице Сухула общее количество женщин, посещавших дородовую помощь в 2017/18 году, составляло 5 148, а в последнем квартальном отчете – 1278.
2.2. Критерии включения и исключения
В исследование были включены все беременные женщины, обратившиеся за дородовой помощью в течение периода исследования.
2.3. Размер выборки и метод выборки
Размер выборки был определен с использованием формулы пропорции одной популяции со следующими допущениями: уровень значимости 5% (), предел погрешности 5% (), P – распространенность незапланированной беременности равна до 33,7%, взятых из исследования, проведенного в городе Хавасса [9], и 10% случаев отсутствия ответа. Исходя из этого, общая выборка исследования составила 379 человек. Наконец, беременные женщины были отобраны методом систематической случайной выборки.Интервал пропуска был рассчитан для систематического отбора опрошенных участников как, где – интервал пропуска, он был 3. Начальная точка была выбрана случайным образом, а затем, начиная с начальной точки, и была включена каждая третья женщина на выходе из медицинского учреждения.
2.4. Переменные исследования
Незапланированная беременность является зависимой переменной. Социально-демографические переменные (возраст, семейное положение, ежемесячный доход, уровень образования, уровень образования партнера, религия, род занятий и место жительства) репродуктивные факторы (история беременности, аборты в анамнезе, незапланированная беременность в анамнезе, половая принадлежность и количество живых детей), а факторы, связанные с планированием семьи (слышали о планировании семьи, лицах, принимающих решения, и истории использования противозачаточных средств), являются независимыми переменными.
2,5. Сбор данных и контроль качества
Данные были собраны с использованием предварительно протестированной структурированной анкеты путем личного интервью с беременными женщинами после получения письменного информированного согласия беременных женщин. Анкеты были подготовлены сначала на английском языке после обзора различных литературных произведений и переведены на местный язык (тигринья), а затем обратно на английский третьей стороной. Анкета была построена на основе переменных для достижения целей исследования.К сбору данных были привлечены четыре акушерки, свободно говорящие на местном языке. Сборщикам данных была предоставлена подробная информация.
2.6. Обработка и анализ данных
EP info версии 7.2 использовался для ввода данных и анализа с использованием программного обеспечения SPSS версии 20. Описательная статистика также проводилась для частот. Был проведен двухфакторный и многомерный анализ логистической регрессии. Был применен двумерный анализ на основе аналитической статистики, и переменные показали значение <0.05 были приняты для многомерной логистической регрессии. Скорректированное отношение шансов (AOR) с их 95% доверительными интервалами было вычислено для определения наличия связи. Переменные со значением <0,05 в многомерной логистической регрессии считались значимой связью с результатом.
2.7. Обеспечение качества данных
Обучение было проведено главным исследователем для сборщиков данных и руководителей. В исследовании использовался правильно разработанный инструмент сбора данных и предварительно протестированная анкета.Руководители и главный исследователь ежедневно проверяли полноту и правильность каждой анкеты.
3. Результат
3.1. Социально-демографические и экономические характеристики респондентов
Всего на анкету ответили 379 беременных женщин, что составляет 100%. Большинство респондентов 92 (24,3%) были в возрастной группе 25-29 лет, за ними следовали 30-34 года, 86 (22,7%). Если рассматривать средний возраст респондентов, то он составил 29 лет. Что касается семейного положения респондентов, то большинство респондентов 302 года (79.7%) были женаты. Религия большинства респондентов была православной 268 (70,7%). Что касается уровня образования, то большинство респондентов – это средняя школа 124 уровня (32,7%). Согласно партнерскому уровню образования респондентов, большинство из них – 149 ступени послесреднего образования (49,3%). Что касается профессии респондентов, большинство из них были госслужащими 125 (33%). Что касается возраста вступления в первый брак, 35 (9,2%) вступили в брак в возрасте <18 лет, и большинство участников проживают в городской местности 286 (75.5%). Согласно ежемесячному доходу респондентов, большинство из них имели> 3000 быр (> 111 долларов) 90 (23,7%) (Таблица 1).
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
3.2. Конкретная информация о службе планирования семьи
Триста двадцать восемь (86,5%) респондентов слышали о противозачаточных средствах, 256 (67,7%) респондентов слышали информацию от медицинских работников, а 286 (78%) респондентов когда-либо пользовались какими-либо средствами. тип контрацептива перед беременностью.Большинство из них 126 (44%) использовали инъекции, затем имплантаты 104 (36,7%). Что касается принятия решения об использовании метода контрацепции, 188 (65,7%) респондентов приняли решение мужа. Из общего числа респондентов 286 (75,5%) использовали методы контрацепции. Наиболее частой причиной отказа от использования противозачаточных средств было предпочтение детей 43 (46,3%), за которым следовали боязнь побочных эффектов 25 (26,9%) (таблица 2).
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| : номер; FP: планирование семьи; IUCD: внутриматочное противозачаточное средство. | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
3.3. Репродуктивный анамнез беременных
Результаты исследования показали, что среди всех респондентов 311 (82,1%) имели в анамнезе предыдущую беременность. Большинство респондентов 143 (46%) имели 1-2 предыдущие беременности. Среди тех, у кого была беременность в анамнезе, 82 (21,6%) участницы имели в анамнезе аборт. Из всех респондентов 180 (58,8%) респондентов родили 1-2 детей, а 168 (61,0%) респондентов за период исследования имели 1-2 живых ребенка.Из всех респондентов 67 (17,7%) имели в анамнезе незапланированную беременность. Большинство респондентов (49,1%) считают, что достаточным количеством детей на всю жизнь было четверо детей (таблица 3).
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
3.4. Масштабы незапланированной беременности
Из общего числа 78 участниц исследования (20,6%) имели незапланированную беременность. Отказ от контрацепции 21 (26,9%), отсутствие противозачаточных средств (16,7%), пропущенное время (19,2%), предпочтение партнера и развод (19,2%). Недостаточно денег для ухода за младенцем (9%), все еще учится в школе (5,2%), и изнасилование были наиболее частыми мотивами, названными респондентами, у которых была незапланированная беременность.
3.5. Факторы, связанные с незапланированной беременностью
Для оценки факторов, связанных с величиной незапланированной беременности, а также возрастом, семейным положением, уровнем образования, профессией, ежемесячным доходом, используемыми противозачаточными средствами, историей абортов, числом живых детей, а также незапланированная беременность в анамнезе, статистически связанная с незапланированной беременностью. Статистическая значимость принималась при значении <0,05 (таблица 4).
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Вышеупомянутые переменные, показывающие значение <0,05 во время двумерного анализа, были взяты для многомерной логистической регрессии. Род занятий, семейное положение, возраст и незапланированная беременность в анамнезе были переменными, которые показали связь в многомерной логистической регрессии.Значимая связь в многомерной логистической регрессии также декларируется при значении <0,05 (таблица 4).
В многофакторном анализе незамужние женщины показали, что вероятность незапланированной беременности в 4,7 раза выше, чем у их коллег [AOR: 4,73, 95% ДИ (1,56, 14,33)]. Точно так же женщины старше сорока лет в 4 раза [AOR: 4,17, 95% ДИ (1,18, 14,6)] имели незапланированную беременность в 4 раза чаще, чем женщины в возрастной группе 15-19 лет.
Женщин, в анамнезе которых никогда не было незапланированной беременности, было 3 человека.В 2 раза [AOR: 3,27, 95% ДИ (1,65, 6,49)] выше вероятность незапланированной беременности по сравнению с теми, у кого в анамнезе была незапланированная беременность. У безработных женщин вероятность незапланированной беременности в 6,79 раз выше, чем у их сверстников [AOR: 6,79, 95% ДИ (2,05, 22,46)].
4. Обсуждение
Степень незапланированной беременности в текущем исследовании составила 20,6% [ДИ: 16,53-24,67]. Это исследование согласуется с исследованиями, проведенными в Дебре Бирхане (23%) и Гондэре (20,6%) [10, 11].Однако результаты настоящего исследования ниже, чем результаты исследования, проведенного в Хавасе (34%), Негеле (44%), Судане (30,2%), Малави (43%) и США (45%) [9, 12– 15], тогда как результаты этого исследования выше, чем результаты исследования, проведенного в Белесе (13,7%) [16] и Бахир-Дар (13,7%) [17]. Это различие может быть связано с различием в социально-демографическом и культурном статусе исследуемых территорий и временным промежутком.
Вероятность незапланированной беременности среди женщин старше сорока лет была в 4 раза [AOR: 4.17, 95% ДИ (1,18, 14,6)] чаще, чем у женщин в возрастной группе 15–19 лет. Этот вывод согласуется с исследованием, проведенным в Belesa woreda [16]. Это может быть связано с тем, что женщины старше сорока лет менее склонны к дальнейшим беременностям, поскольку у них, вероятно, будет идеальное количество детей, которое они хотят. Кроме того, пожилой возраст матери связан с повышенным риском акушерских осложнений.
Результаты исследования показали, что у незамужних женщин вероятность незапланированной беременности в 4,2 раза выше, чем у замужних [AOR: 4.15, 95% ДИ (1,315, 13,09)]. Настоящее исследование согласуется с исследованием, проведенным в городах Майхью [18] и Дебре Бирхан [10]. Вероятной причиной может быть социальная дискриминация незамужних женщин в плане беременности, а также использование противозачаточных средств для предотвращения беременности. Кроме того, незамужние женщины чаще вступали в половую жизнь, кроме деторождения.
С точки зрения профессии у безработных женщин вероятность незапланированной беременности в 6,4 раза выше, чем у государственных служащих.Этот вывод согласуется с исследованием, проведенным в Южной Африке [19]. Напротив, согласно исследованию, проведенному в Хавассе, вероятность незапланированной беременности среди других была выше по сравнению с безработицей в 40 раз. Вероятная причина такой разницы может быть связана с тем, что безработные женщины могут иметь низкий социально-экономический статус, поэтому при ограниченных экономических ресурсах они могут бояться экономической нестабильности и, следовательно, испытывать трудности с содержанием семьи.
Шансы незапланированной беременности среди женщин, не имевших в анамнезе незапланированных беременностей, были выше, чем у тех, у кого в анамнезе был анамнез.Напротив, в исследовании, проведенном в специализированной больнице Bahir Dar Felege Hiwot [17] и в городе Осанна [20], женщины, у которых ранее была незапланированная беременность, не переживали более нежелательную беременность. Это несоответствие может быть связано с тем, что женщины, у которых в анамнезе была незапланированная беременность, могли использовать противозачаточные средства, чтобы избежать повторения незапланированной беременности.
5. Заключение
В этом исследовании почти четверть респондентов испытали незапланированную беременность. Незамужняя, незапланированная беременность в анамнезе, возраст старше 40 лет и безработица – статистически значимая связь с незапланированной беременностью.
6. Рекомендация
Существует очевидная необходимость в планировании стратегий общения внутри пар или отдельных лиц по вопросам репродуктивности, особенно в отношении фертильности и продвижения методов планирования семьи. Кроме того, должное внимание следует уделять улучшению просвещения матерей и разъяснению того, как получить доступ к контрацепции и использовать ее, особенно незамужним и безработным женщинам, чтобы сократить число нежелательных беременностей.
Сокращения
| ANC: | Антенатальная помощь |
| AOR: | Скорректированное отношение шансов. |
Доступность данных
Все данные, полученные / проанализированные в ходе этого исследования, включены в эту опубликованную статью. Кроме того, часть наборов строк будет доступна у соответствующего автора по разумному запросу.
Этическое разрешение
Этическое разрешение было получено от Совета по этике Колледжа медицинских наук Аксумского университета. С руководителями больницы и отделений связались официальным письмом, полученным от Тыграйского районного бюро здравоохранения.После информирования о цели и / или задачах исследования, письменное согласие было получено от каждого участника исследования.
Конфликт интересов
Авторы заявляют, что у них нет конкурирующих интересов.
Вклад авторов
Ю.М. рассмотрел и рассмотрел исследование, проанализировал данные и написал рукопись. SA, AN и BK принимали участие в интерпретации данных и участвовали в подготовке рукописи. Все авторы прочитали и одобрили окончательную рукопись.
Благодарности
Авторы выражают признательность Аксумскому университету за предоставленную возможность. Авторы также хотели бы поблагодарить руководителей службы охраны здоровья матери и ребенка Сухульской больницы и матерей, которые были респондентами исследования. Авторы также выражают благодарность сборщикам данных и руководителям сборщиков данных.
Факторы, влияющие на частоту исключительно грудного вскармливания до 6 месяцев после родов: Исследование окружающей среды и детей в Японии
Это крупномасштабное когортное исследование прояснило факторы, влияющие на продолжение EBF до 6 месяцев после родов.В частности, было показано, что раннее начало грудного вскармливания – в течение одного часа после рождения – вносит большой вклад. Многие предыдущие исследования 15 показали, что раннее начало грудного вскармливания и ранний контакт кожа к коже являются ключом к успешному грудному вскармливанию, и это исследование показало аналогичные результаты. Кроме того, ранее опубликованное исследование показало, что различные факторы эффективны в продвижении продолжения EBF, включая проживание 16,17 , уровень образования 18 , наличие помощника по уходу за ребенком 19 и паритет 20 и т. Д. на.В этом исследовании, как и в предыдущих исследованиях, было обнаружено, что вышеуказанные факторы способствуют грудному вскармливанию.
Чем выше частота EBF через 6 месяцев, тем больше польза для здоровья матери и ребенка и тем больше значение с точки зрения общественного здравоохранения. Таким образом, Глобальный коллектив по грудному вскармливанию ЮНИСЕФ / ВОЗ стремится увеличить процент детей в возрасте до 6 месяцев, вскармливаемых исключительно грудью, с 44 21 до 70% к 2030 году 22 . Распространенность исключительно грудного вскармливания в Японии в возрасте 3 месяцев составляет 54 года.7% 4 и через 6 месяцев 37,4%. Эти проценты невысоки. Однако результаты этого исследования дали несколько советов по увеличению процента EBF.
Результаты настоящего исследования выявили недавно открытые факторы, влияющие на продолжение EBF, такие как региональный социальный капитал во время беременности и владение домашним животным. Высокий региональный социальный капитал ассоциируется с высоким уровнем здоровья жителей региона 23 . Это исследование показало, что высокий региональный социальный капитал был связан с высоким уровнем грудного вскармливания, а это означает, что высокий региональный социальный капитал влияет на здоровье матери и ребенка.Это открытие указывает на то, что деятельность, направленная на развитие регионального социального капитала, также может иметь благотворное влияние на здоровье матери и ребенка.
Кроме того, предыдущие исследования показали, что владение собакой положительно влияет на развитие ребенка, поэтому мы рассматривали это как переменную 24 . Однако мы обнаружили, что владение домашними животными мешает грудному вскармливанию. Выращивание домашних животных увеличивает нагрузку на матерей, в результате чего матери меньше времени проводят со своими детьми. Это также сокращает время, затрачиваемое на медленное кормление грудным молоком, которое, возможно, было извлечено как фактор, снижающий частоту грудного вскармливания.
Что касается других факторов, как сообщалось в ранее опубликованном исследовании, наше исследование показало, что уровень образования матери положительно связан с продолжением EBF. Согласно литературе, матери, которые решили участвовать в EBF, в большей степени осведомлены о питании и диете, чаще консультируются со своими врачами и имеют лучший доступ к информации о здоровье кормящих детей, чем матери, которые не участвуют в EBF 25 . Может случиться так, что чем выше уровень образования матери, тем больше она осведомлена о достоинствах EBF и, следовательно, у нее выше мотивация к его внедрению.
Что касается поддержки в процессе воспитания, наше исследование показало, что участие отца в воспитании отрицательно связано с продолжением EBF. Это противоречит ассоциациям, о которых сообщают другие исследователи 26 . Родители очень часто добавляют молоко из детской бутылочки, и эта ситуация может облегчить отцам помощь с кормлением. Таким образом, считается, что кормление из бутылочки привело к более высокому уровню участия отца в уходе за детьми, в том числе во время кормления.Тем не менее, в контексте продолжения EBF важность помощника по уходу за детьми была разъяснена ранее опубликованной работой 27 .
Что касается деятельности во время кормления грудью, обычно считается, что смотреть в глаза ребенку полезно с точки зрения формирования привязанности к ребенку. 28 , но результаты этого исследования не выявили связи между взглядом в глаза. глаза ребенка и продолжительность ЭБФ. Вместо этого мы увидели тенденцию к тому, что матери, которые кормили грудью, глядя в газету или по мобильному телефону, продолжали использовать EBF дольше.Это говорит о том, что для матерей, продолжающих ЕБФ, само грудное вскармливание является такой же неотъемлемой частью их жизни, как просмотр газеты или мобильного телефона. Поскольку одна рука свободна во время кормления грудью, простые действия, которые можно выполнять одной рукой, можно выполнять одновременно. Однако родителям, которые кормят детей смешанным способом, становится трудно смотреть в газету или телефон во время кормления, потому что требуются обе руки (чтобы держать ребенка и держать бутылочку). Это может объяснить, почему процент группы EBF, которая смотрела в газету или мобильный телефон с одной свободной рукой во время грудного вскармливания, был выше, чем в группе смешанного вскармливания.
В этом исследовании было обнаружено, что кесарево сечение положительно связано с EBF через 6 месяцев, что несовместимо с направлением ассоциации, описанным в большинстве других исследований. Во многих исследованиях, посвященных изучению кесарева сечения и показателей грудного вскармливания, изучалась частота грудного вскармливания менее 3 месяцев после родов в качестве конечной точки 29 , но в нашем исследовании изучался относительно длительный период грудного вскармливания с 6 месяцами в качестве конечной точки. Результаты этого исследования показывают, что период, в течение которого кесарево сечение мешает грудному вскармливанию, может быть относительно коротким периодом после родов.Другими словами, матери, родившие с помощью кесарева сечения, скорее всего, будут испытывать трудности с грудным вскармливанием в течение первых 3 месяцев после родов, но через 3 месяца они могут продолжить грудное вскармливание, и тот факт, что им было выполнено кесарево сечение, не означает мешают EBF.
Сообщения о факторах, влияющих на сдерживание продолжения EBF, включают следующее: низкий семейный доход 30 , ожирение 31,32 , курение 33 , наличие домашнего насилия 34 , низкий вес при рождении 35 , использование эпидуральных анестетиков 36 и высокий балл EPDS 37 .В нашем исследовании было обнаружено, что эти факторы также ингибируют EBF.
Другими факторами, препятствующими продолжению EBF в этом исследовании, были то, что ребенок начал присматривать за ребенком, мать курила и ожирение на ранних сроках беременности. Среди них было обнаружено, что ребенок, начинающий присматривать за ребенком в возрасте 6 месяцев или младше, наиболее сильно препятствует продолжению EBF. Ранее опубликованные исследования показали, что даже если мать работает полный рабочий день – фактор, который, как известно, влияет на грудное вскармливание, – передача одного ребенка на попечение другого до достижения 6-месячного возраста ассоциируется с прекращением грудного вскармливания 37,38 .Основная причина, по которой необходимо передать одного ребенка на попечение другого, – это потребность матери вернуться на свое рабочее место 39 . Японская система отпуска по беременности и родам предлагает 8 недель после родов с возможностью сосредоточиться на уходе за ребенком до 1 года с определенной степенью выплачиваемой заработной платы, если мать может получить отпуск по уходу за ребенком. Международная организация труда рекомендует предоставить матерям как минимум 18-недельный отпуск по беременности и родам и 100% выплату заработной платы в течение этого периода 40 , но эта практика еще не применяется в Японии 41 .Ребенок, начинающий присматривать за ребенком, делает продолжение EBF довольно трудным; матери должны получить отпуск по беременности и родам не менее 6 месяцев. В качестве альтернативы следует принять меры, позволяющие матерям, которые возвращаются на работу до 6 месяцев после родов, приводить своих детей с собой на работу. Это связано с тем, что дети, находящиеся на грудном вскармливании, питаются исключительно грудным молоком и нуждаются в частом кормлении. Кроме того, многие детские сады не принимают грудное молоко из соображений гигиены в Японии 42 .Это затрудняет исключительно грудное вскармливание. Кроме того, основной причиной ухода за ребенком является возвращение матери к работе. Хотя возвращение матери к работе само по себе не является препятствием для грудного вскармливания, тот факт, что она больше не сможет кормить грудью так часто, как это было возможно на рабочем месте, является для нее проблемой для продолжения грудного вскармливания.
Потенциальные последствия предоставления молодым матерям среды, в которой они могут быстро реагировать на потребности своих младенцев, включают рост рождаемости.Общество в целом, а не только матери и дети, извлечет огромную пользу из непредвиденных обстоятельств таких перемен. Если Япония действительно намерена привести показатель EBF в соответствие с мировым эталоном, необходимо улучшить ранний послеродовой уход и пересмотреть существующую систему отпуска по беременности и родам.
В нашем исследовании было несколько ограничений. Во-первых, вопросы о начале грудного вскармливания в течение одного часа после родов, раннем контакте кожа-к-коже и совместном размещении матери и ребенка задавались через месяц после рождения; поэтому ответы были ошибочно припоминаемыми, и их точность не может быть гарантирована.Точно так же матерей попросили указать, участвовали ли они в EBF через 6 месяцев после родов – им нужно было оглянуться на 6 месяцев ухода за детьми и вспомнить свои привычки. Это тоже могло внести некоторую ненадежность в наши данные. Однако, поскольку количество рассмотренных нами случаев довольно велико, ненадежность нескольких ответов не должна влиять на наши результаты каким-либо значимым образом. Во-вторых, все наши участницы были матерями, живущими в Японии; таким образом, обобщить наши выводы на глобальную ситуацию сложно.В-третьих, поскольку ответы на факторные вопросы (независимые переменные) и ответы, сообщающие о EBF (зависимой переменной), были собраны в разное время, осторожность в отношении их причинно-следственной связи важна для правильной интерпретации наших результатов. Наконец, поскольку это был крупномасштабный опрос, вполне возможно, что были обнаружены некоторые ложные результаты.
В заключение, было обнаружено, что ранний послеродовой уход за матерью и ребенком – начало грудного вскармливания в течение одного часа после рождения, ранний контакт кожа к коже и совместное проживание – было обнаружено, что в значительной степени способствует продолжению EBF до 6 месяцев после родов.Кроме того, было обнаружено, что высокий социальный капитал эффективно способствует продолжению EBF. С другой стороны, было обнаружено, что ребенок, начинающий присматривать за ребенком, значительно препятствует продолжению EBF. Следовательно, эти результаты предполагают необходимость предоставления как минимум 6-месячного отпуска по беременности и родам и предоставления поддержки матери и ребенку в протоколах ухода, чтобы поднять уровень японского EBF в возрасте 0–5 месяцев до 70%.
Утверждение этики
Протокол исследования был утвержден Наблюдательным советом по эпидемиологическим исследованиям Министерства окружающей среды и Комитетом по этике всех участвующих учреждений.Письменное информированное согласие было получено от всех участников.
Департамент здравоохранения | Центр обработки данных материнства штата Нью-Джерси
Министерство здравоохранения обязуется использовать исследования, данные и общегосударственные информационно-пропагандистские мероприятия, чтобы положить конец предотвратимой заболеваемости, смертности и расовому неравенству в системе охраны материнства в Нью-Джерси и улучшить показатели здоровья матерей.
На этом сайте вы найдете:
- Последние данные о материнстве
- Информация о государственных услугах и ресурсах
- Зоны фокусировки
- Рекомендуемые показания
Институт качества здравоохранения Нью-Джерси по запросу штата и нескольких фондов, поддерживающих перинатальную помощь в Нью-Джерси, возглавил рабочую группу, в которую вошли неонатологи, акушеры, доулы, акушерки, медсестры по родовспоможению, социальные работники и другие лица. create: Рекомендации по перинатальному уходу в Нью-Джерси во время COVID-19 Рабочая группа .
Документ содержит конкретные и четкие инструкции, направленные на обеспечение того, чтобы все беременные получали безопасную и справедливую помощь, несмотря на социальное дистанцирование и меры инфекционного контроля, необходимые для сокращения распространения нового коронавируса.
Рекомендации касаются безопасности и приспособлений для поддержки беременных в таких областях, как:
- Безопасность и условия проживания во время дородовых посещений
- Заблаговременное информирование пациентов об изменениях в протоколах прибытия в больницу для доставки
- Протоколы тестирования беременных на COVID-19
- Способы поддержки пациентов во время родов и родоразрешения, когда есть ограничения на количество лиц, оказывающих поддержку, которые могут быть с ними лично
- Протоколы для подозреваемых или подтвержденных пациентов с COVID-19
- Рекомендации по кормлению для пациентов с COVID-19
- Рассмотрение ресурсов и поддержки, необходимых в послеродовом периоде, когда выписки из больницы могут произойти быстрее, а доступ к расходным материалам и продуктам питания может быть более затруднительным из-за чрезвычайной ситуации в области здравоохранения в масштабе штата.
Отчетная карточка материнского здоровья – это ежегодный отчет о материнском здоровье, предоставляемом в лицензированных больницах общего профиля штата Нью-Джерси (в соответствии с законом P.Л. 2018, с.82)
Интерактивный сайт предназначен для предоставления информации о:
- Нью-Джерси роженицы в больницах штата Нью-Джерси (демографические данные)
- Исходы, связанные с родами, в том числе частота родов после хирургических операций / кесарева сечения и частота осложнений
Вызов
Ключевые данные
Руководители следующих больниц официально взяли на себя обязательство работать над достижением 23 рождаемости после кесарева сечения NTSV.9% или меньше в родильных домах к 31 декабря 2021 г.
- Региональный медицинский центр AtlantiCare, Inc. – Материковый кампус
- Cape Regional Medical Center, Inc
- Capital Health, медицинский центр Hopewell
- CarePoint Health – Госпиталь Христа
- Система здравоохранения CentraState
- Медицинский центр Чилтона
- Медицинский центр Клары Маасс
- Общественный медицинский центр
- Больница Университета Купера
- Больница и медицинский центр Энглвуда
- Hackensack Meridian Health Медицинский центр Pascack Valley
- Медицинский центр Университета Хакенсак
- Hackensack-UMC Mountainside
- Медицинский центр Хантердона
- Медицинский центр Инспира Элмер
- Inspira Medical Center Vineland
- Медицинский центр Инспира Вудбери
- Медицинский центр Джерси-Сити
- Медицинский центр Университета Джерси-Шор
- Медицинский центр JFK / Энтони М.Общинная больница Еленчич
- Медицинский центр Монмута
- Медицинский центр Морристауна
- Израильский медицинский центр Ньюарк-Бет
- Медицинский центр Ньютон
- Океанский медицинский центр
- Медицинский центр Оверлук
- Медицинский центр Пенсильвании, Принстонский медицинский центр
- Медицинский центр Раритан-Бей – Перт Амбойский отдел
- Медицинский центр Ривервью
- Университетская больница Роберта Вуда Джонсона
- Университетская больница Роберта Вуда Джонсона Сомерсет
- Медицинский центр Святого Варнавы
- Университетская больница Святого Петра
- Медицинский центр Южного океана
- г.Региональный медицинский центр Иосифа
- Региональный медицинский центр Тринитас
- Университетская больница
- Больница Вэлли
- Виртуа – Мемориальный госпиталь округа Берлингтон
- Виртуа – Больница Западного Джерси – Вурхиз
Ненужные хирургические роды слишком распространены в Нью-Джерси. На пути к тому, чтобы Нью-Джерси стал самым безопасным местом для родов, одним из первых приоритетов штата является снижение частоты кесарева сечения нерожавших, доношенных, одиночных и вертексных (NTSV), чтобы привести больницы в соответствие с национальной целью, установленной в программе «Здоровые люди 2020».
Рекомендуемые ресурсы
чернокожих матерей в США умирают при родах в три раза чаще, чем белые матери: NPR
Ванда Ирвинг держит свою внучку Солей перед портретом матери Солей, Шалон, в ее доме в Сэнди-Спрингс, штат Джорджия. Ванда воспитывает Солей, поскольку Шалон умерла от осложнений из-за гипертонии через несколько недель после родов. Бекки Харлан / NPR скрыть подпись
переключить подпись Бекки Харлан / NPRВанда Ирвинг держит свою внучку Солей перед портретом матери Солей, Шалон, в ее доме в Сэнди-Спрингс, штат Джорджия.Ванда воспитывает Солей, так как Шалон умерла от осложнений из-за гипертонии через несколько недель после родов.
Бекки Харлан / NPRВ меланхоличную субботу в феврале этого года «деревня» Шэлон Ирвинг – друзья и семья, которых она собрала, чтобы поддержать ее как мать-одиночку, – собралась в похоронном бюро в процветающем черном районе на юго-западе Атланты, чтобы попрощаться.
Послеполуденный свет был серым, но ярким, заливал высокие арочные окна и лился мимо белых колонн, освещая флаг, покрывавший ее гроб.Брызги калл и роз усеяли комнату, словно гигантские корсажи, обрамляя фотографии из более счастливых времен: Шэлон в облегающем платье для беременных, растянувшаяся на диване со своим щенком; Шэлон с сонными глазами держит крошечную головку своей новорожденной дочери Солей. На одном из портретов Шэлон носила яркую улыбку и четкую форму Уполномоченного корпуса Службы общественного здравоохранения США, где она была лейтенант-командиром. Многие плакальщицы были одеты так же. Отец Шалон, Сэмюэл, рассматривал ряды мрачных лиц с кафедры.«Я никогда не был в комнате с таким количеством докторов», – удивился он. «… Я никогда не видел столько докторов наук»
В свои 36 лет Шэлон была частью их элиты – эпидемиологом из Центров по контролю и профилактике заболеваний, ведущего учреждения общественного здравоохранения в США. Там она сосредоточилась на попытке понять, как структурное неравенство, травмы и насилие приводят к люди болеют. «Она хотела показать, как ограниченные возможности людей в отношении здоровья приводят к плохим результатам для здоровья», – сказал Рашид Нджай, ее наставник в агентстве.«Чтобы как бы раскрыть и отменить обвинения жертв, которые иногда случаются, когда говорят:« Бедным людям наплевать на свое здоровье ». В ее биографии в Твиттере говорилось: «Я вижу несправедливость везде, где она существует, называю ее по имени и работаю над ее устранением».
Большая часть исследований Шэлон была сосредоточена на том, как детские переживания влияют на здоровье в дальнейшем – изучении того, как жизнь детей пошла не по плану, поиске способов сделать их более устойчивыми.Ее открытие в середине 2016 года о том, что она беременна первым ребенком, было неожиданным и волнующим.
Затем произошло немыслимое. Через три недели после родов Шалон потеряла сознание и умерла от осложнений, связанных с высоким кровяным давлением.
Исследователь, работающий над устранением неравенства в доступе к медицинскому обслуживанию и его результатах, стал символом одного из самых серьезных диспропорций в отношении здоровья, с которыми сталкиваются чернокожие женщины в США сегодня: непропорционально высокого уровня материнской смертности.Главное федеральное агентство, стремящееся понять, почему так много американских женщин, особенно чернокожих, умирают или почти умирают от осложнений во время беременности и родов, потеряло одну из своих собственных.
Даже многие преимущества Шалон – ее бакалавр. Что касается социологии, ее двух степеней магистра и доктора философии по двум предметам, ее позолоченной страховки и надежной системы поддержки – было недостаточно для обеспечения ее выживания. Если такая могущественная деревня не смогла защитить ее, была ли в безопасности какая-нибудь черная женщина?
Печаль в часовне была сокрушительной.Родители Шалон в разводе уже давно похоронили обоих своих сыновей; она была их последним оставшимся ребенком. Ванда Ирвинг была особенно близка со своей дочерью – образцом для подражания, попутчиком, эмоциональным пробным камнем. Она сидела в первом ряду в черном костюме и шляпе с вуалью, ее лицо было портретом непостижимого горя. Иногда она держала Солей, возясь с розовым одеялом. Иногда Самуэль держал Солей или одного из друзей Шэлон.
Несколько жителей деревни Шалон поднялись, чтобы отдать дань; другие сидели тихо, просматривая свои похоронные программы.Дэниел Селлерс, двоюродный брат Шэлон из Огайо и крестный отец ребенка, высказался за всех, когда пообещал Ванде, что ей не придется растить единственного внука в одиночку.
Солей, почти год, дома. Бекки Харлан / NPR скрыть подпись
переключить подпись Бекки Харлан / NPRСолей, почти год, дома.
Бекки Харлан / NPR“Люди говорят мне:” Она не узнает свою мать “. Это неправда », – сказал Селлерс. «Ее мать – в каждом из вас, в каждом из нас … Этот ребенок – подарок для нас. Когда вы вспоминаете этого ребенка, вы вспоминаете любовь, которую Бог протолкнул через нее ко всем нам. Солей – наш дар “.
Панихида подошла к концу, звуки стука горна были такими же жалобными, как вой.Два члена Почетного караула США сняли флаг с гроба Шалон и подняли его. Затем они сложили его в точный треугольник, достаточно маленький, чтобы Ванда и Самуэль держали его рядом с сердцами.
Расовое неравенство в доходах
В последние годы, когда высокие показатели материнской смертности в США встревожили исследователей, одна статистика вызвала особое беспокойство. По данным CDC, темнокожие матери в США умирают в три-четыре раза чаще, чем белые матери, что является одним из самых серьезных расовых различий в отношении здоровья женщин.Иными словами, у чернокожей женщины на 22 процента больше шансов умереть от сердечных заболеваний, чем у белой женщины, на 71 процент больше шансов умереть от рака шейки матки, но на 243 процента больше шансов умереть от причин, связанных с беременностью или родами. В национальном исследовании пяти медицинских осложнений, которые являются частыми причинами материнской смертности и травм, вероятность смерти чернокожих женщин в два-три раза выше, чем у белых женщин с таким же заболеванием.
Этот дисбаланс сохраняется десятилетиями, а в некоторых местах продолжает расти.Например, согласно последним данным, в Нью-Йорке у чернокожих матерей в 12 раз больше шансов умереть, чем у белых матерей; в 2001–2005 годах риск смерти для них был в семь раз выше. Исследователи говорят, что увеличение разрыва отражает резкое улучшение положения белых женщин, но не чернокожих.
Несоразмерные потери среди афроамериканцев – основная причина, по которой уровень материнской смертности в США намного выше, чем в других богатых странах. Темнокожие беременные и новые мамы в U.По оценкам Всемирной организации здравоохранения, S. умирают примерно так же, как женщины в таких странах, как Мексика и Узбекистан.
Более того, даже относительно обеспеченные черные женщины, такие как Шэлон Ирвинг, умирают и почти умирают чаще, чем белые. Опять же, Нью-Йорк предлагает поразительный пример: анализ данных за пять лет за 2016 год показал, что чернокожие матери с высшим образованием, рожавшие в местных больницах, с большей вероятностью страдали от серьезных осложнений во время беременности или родов, чем белые женщины, которые никогда не выпускались. Средняя школа.
Тот факт, что кто-то с социальными и экономическими преимуществами Шалон подвергается более высокому риску, подчеркивает, насколько велико на самом деле неравенство, сказал Рейган Макдональд-Мосли, главный медицинский директор Федерации планирования семьи Америки, который встретился с ней в аспирантуре Университета Джонса Хопкинса. Университет и был одним из ее ближайших друзей. «Это говорит вам, что вы не можете научить вас выходить из этой проблемы. У вас нет доступа к здравоохранению для выхода из этой проблемы. Есть что-то в корне неправильного в системе, которая не ценит жизнь черных женщин наравне с белыми. женщины.«
Риган Макдональд-Мосли была одним из самых близких друзей Шэлон. Они вместе бегали трусцой в Паттерсон-парке в Балтиморе. Ариэль Замбелич для ProPublica скрыть подпись
переключить подпись Ариэль Замбелич для ProPublicaРиган Макдональд-Мосли была одним из ближайших друзей Шэлон.Они вместе бегали трусцой в Паттерсон-парке в Балтиморе.
Ариэль Замбелич для ProPublicaНа протяжении большей части американской истории эти типы неравенства в значительной степени объяснялись предполагаемой восприимчивостью чернокожих к болезням – их «массой недостатков», как писал один врач в 1903 году – и их собственным поведением. Но теперь многие социологи и медицинские исследователи соглашаются, что проблема не в расе, а в расизме.
Системные проблемы начинаются с того типа социального неравенства, которое изучал Шалон – различный доступ к здоровой пище и безопасной питьевой воде, безопасные районы и хорошие школы, достойные рабочие места и надежный транспорт.
Чернокожие женщины с большей вероятностью не будут застрахованы вне беременности, когда сработает программа Medicaid, и, следовательно, с большей вероятностью начнут дородовой уход позже и потеряют страховое покрытие в послеродовом периоде. Они чаще страдают хроническими заболеваниями, такими как ожирение, диабет и гипертония, которые делают рождение ребенка более опасным.Больницы, в которых они рожают, часто являются продуктом исторической сегрегации, более низкого качества, чем те, в которых рожают белые матери, со значительно более высоким уровнем опасных для жизни осложнений.
Эти проблемы усугубляются бессознательными предубеждениями, заложенными в медицинской системе, резко и незаметно влияющими на качество медицинской помощи. В более чем 200 историях афроамериканских матерей, которые ProPublica и NPR собрали за последний год, постоянно присутствовало чувство обесценивания и неуважения со стороны медицинских работников.
В Небраске жила молодая мать, страдающая гипертонией, которая не могла убедить своих врачей поверить, что у нее сердечный приступ, пока у нее не случится еще один. Молодая будущая мать из Флориды, чьи проблемы с дыханием были списаны на ожирение, хотя на самом деле ее легкие наполнялись жидкостью, а сердце отказывалось. Мать из Аризоны, анестезиолог которой предположил, что она курила марихуану из-за того, как она причесывалась. Деловая женщина из Чикаго с беременностью из группы повышенного риска, которая была так расстроена отношением своего врача, что сменила акушер-гинеколог на седьмом месяце жизни только для того, чтобы перенести фатальный послеродовой инсульт.
Ванда Ирвинг держит фотографию с похорон своей покойной дочери Шэлон Ирвинг, когда она проходит через сундук, полный своих сувениров и вещей. Она планирует оставить чемодан, когда ее внучка Солей подрастет. Бекки Харлан / NPR скрыть подпись
переключить подпись Бекки Харлан / NPRВанда Ирвинг держит фотографию с похорон своей покойной дочери Шэлон Ирвинг, когда она проходит через сундук, полный своих сувениров и вещей.Она планирует оставить чемодан, когда ее внучка Солей подрастет.
Бекки Харлан / NPRСнова и снова чернокожие женщины рассказывали о поставщиках медицинских услуг, которые приравнивали афроамериканку к бедности, необразованности, непослушанию и недостойности. «Иногда вы просто до мозга костей знаете, когда кто-то испытывает к вам презрение из-за вашей расы», – сказала одна женщина из Бруклина, штат Нью-Йорк, которая привыкла приводить своего белого мужа или его родственников на каждое дородовое посещение.Хакима Пейн, мать девяти детей из Канзас-Сити, штат Миссури, которая раньше работала медсестрой по родовспоможению и до сих пор принимает роды в качестве акушерки-доулы, увидела этот культурный разрыв как в качестве пациента, так и в качестве сиделки. «Культура медсестер состоит из белых, представителей среднего класса и женщин, поэтому во многом она построена на этой идентичности. Все, что не соответствует этой идентичности, вызывает подозрение», – сказала она. Пейн, читавший лекции о неосознанной предвзятости для профессиональных организаций, вспомнил «разговоры, которые происходили за медпунктом, в которых были только предположения; множество обвинений в адрес жертв»: «Если бы эти люди только делали бла-бла-бла, все было бы в порядке». другой.
В опросе, проведенном в этом году NPR, Фондом Роберта Вуда Джонсона и Гарвардской школой общественного здравоохранения Т.Х. Чана, 33 процента чернокожих женщин заявили, что они лично подвергались дискриминации из-за своей расы при обращении к врачу. или поликлинику, а 21 процент заявили, что они избегают обращения к врачу или обращения за медицинской помощью из опасений, что они могут подвергнуться расовой дискриминации.
Чернокожие беременные и молодые матери часто говорят, что врачи и медсестры не воспринимают их боль всерьез – феномен, подтвержденный многочисленными исследованиями, которые показывают, что у чернокожих пациентов при заболеваниях от аппендицита до рака часто недостаточно лечатся.Когда Патрисса Каллорс, соучредитель движения Black Lives Matter, которая стала активистом по улучшению ухода за чернокожими матерями, перенесла экстренное кесарево сечение в Лос-Анджелесе в марте 2016 года, хирург «так и не объяснил мне, что он делал, ” она сказала. Обезболивающее не помогло: «Моей маме приходилось кричать на врачей, чтобы те прописали мне правильные обезболивающие».
Но именно дискриминация, с которой чернокожие женщины испытывают всю оставшуюся жизнь – двойной удар расы и пола – может в конечном итоге стать наиболее значительным фактором плохих материнских поступков.
Шалон позировала в детской во время беременности Солей. Предоставлено Вандой Ирвинг скрыть подпись
переключить подпись Предоставлено Вандой ИрвингШалон позировала в детской во время беременности Солей.
Предоставлено Вандой Ирвинг«Это хронический стресс, который случается постоянно – никогда не бывает периодов, когда от него можно было бы отдохнуть. Он повсюду; он витает в воздухе; он просто влияет на все», – сказала Фледа Маск Джексон, исследователь из Атланты, которая занимается результатами родов. для чернокожих женщин из среднего класса.
Это тип стресса, от которого образование и класс не защищают. «Когда вы берете интервью у этих врачей, юристов и руководителей бизнеса, когда вы берете интервью у афроамериканских выпускников колледжей, их жизнь не похожа на прогулку по парку», – сказал Майкл Лу, давний исследователь неравенства и бывший глава отдела материнства и детства. Бюро здоровья детей Управления ресурсов и услуг здравоохранения, основное федеральное агентство, финансирующее программы для матерей и младенцев.”Это опыт, когда приходится работать больше, чем кто-либо другой, чтобы получить равную оплату и равное уважение. За ним следят, когда вы делаете покупки в хорошем магазине, или вас останавливает полиция, когда вы едете по красивому району. . ”
Расширяющееся поле исследований показывает, что стресс от того, что она чернокожая женщина в американском обществе, может сказаться на физическом здоровье во время беременности и родов.
Хронический стресс «заставляет тело работать с перегрузкой», – сказал Лу. «Это то же самое, как если бы вы продолжали запускать двигатель, что рано или поздно вы изнашиваете двигатель.«
По мере взросления женщины исходы родов ухудшаются. … Если это происходит в 40-х годах с белыми женщинами, на самом деле это начинает происходить с афроамериканками в возрасте 30 лет.
Майкл Лу, исследователь неравенства и бывший руководитель Бюро по охране здоровья матери и ребенка Управления ресурсов и служб здравоохранения
Арлин Джеронимус, профессор Школы общественного здравоохранения Мичиганского университета, ввела термин «выветривание» для обозначения стресса, вызванного износом тела.Выветривание «вызывает множество различных факторов уязвимости для здоровья и увеличивает восприимчивость к инфекциям, – сказала она, – но также и раннее начало хронических заболеваний, в частности, гипертонии и диабета» – состояний, которые непропорционально поражают чернокожих в гораздо более молодом возрасте, чем белых. Ее исследования даже предполагают, что он ускоряет старение на молекулярном уровне; В исследовании, проведенном Geronimus и его коллегами в 2010 году, теломеры (хромосомные маркеры старения) чернокожих женщин в возрасте от 40 до 50 лет выглядели в среднем на 7 1/2 лет старше, чем у белых.
Выветривание имеет серьезные последствия для беременности, самого физиологически сложного и эмоционально уязвимого времени в жизни женщины. Стресс был связан с одним из наиболее частых и серьезных осложнений беременности – преждевременными родами. У чернокожих женщин вероятность преждевременных родов на 49 процентов выше, чем у белых (а у чернокожих младенцев в два раза больше шансов умереть до первого дня рождения, чем у белых). И здесь доход и образование не защищают.
Последствия для здоровья матери также имеют далеко идущие последствия.Возраст матери является важным фактором риска многих тяжелых осложнений, включая преэклампсию или гипертонию, вызванную беременностью. «По мере того, как женщины становятся старше, исходы родов ухудшаются», – сказал Лу. «Если это происходит в 40-х годах с белыми женщинами, на самом деле это начинает происходить с афроамериканками в возрасте 30 лет».
Это означает, что для чернокожих женщин риски беременности начинаются в более раннем возрасте, чем предполагают многие клиницисты и женщины, и воздействие на их организм может быть намного сильнее, чем для белых женщин.По мнению Геронимуса, «к чернокожей женщине любого социального класса, начиная с 20 лет, следует относиться по-другому».
Это концепция, которую профессиональные организации и поставщики только начали понимать. «Могут быть отдельные врачи или больницы, которые этим занимаются [с учетом более высокого риска для чернокожих женщин], но … этого не происходит», – сказал Лу. Должны ли врачи и клиницисты принимать во внимание этот дополнительный уровень уязвимости? «Ага», – сказал Лу.«Я действительно думаю, что они должны».
Фотография Шалон в униформе в рамке висит на стене в ее доме. Она работала в Центрах по контролю и профилактике заболеваний в Атланте, изучая, как социальные детерминанты, такие как пищевые пустыни, могут влиять на здоровье. Бекки Харлан / NPR скрыть подпись
переключить подпись Бекки Харлан / NPRФотография Шалон в униформе в рамке висит на стене в ее доме.Она работала в Центрах по контролю и профилактике заболеваний в Атланте, изучая, как социальные детерминанты, такие как пищевые пустыни, могут влиять на здоровье.
Бекки Харлан / NPRЖизнь под высоким давлением
История Шэлон Ирвинг – это почти хрестоматийный пример того вида стрессов и стрессов, которые делают успешных чернокожих женщин уязвимыми для плохого здоровья. Ребенок двух выпускников Дартмута, она выросла в Портленде, штат Орегон., где отец ее отца был пастором черной церкви. Даже в его нынешнем либеральном воплощении Портленд – один из самых белых крупных городов США, отчасти пережиток основания государства сторонниками Конфедерации, которые вписали исключение чернокожих в свою конституцию.
Тридцать лет назад Портленд был гораздо более неудобным местом для черных. Афроамериканская жизнь там часто характеризовалась социальной изоляцией, что, как показало исследование Джеронимуса, было особенно напряженным.Ее отец, Сэмюэл Ирвинг, много лет работал на железной дороге, а затем и в городе, но чувствовал, что его перспективы ограничены его расой. Ее мать, Ванда Ирвинг, работала на различных должностях в области маркетинга и коммуникаций, в том числе в Лесной службе США. В начальной школе Шэлон иногда была единственным афроамериканским ребенком в своем классе. «Было много утра, когда она стояла на улице, стуча в дверь, желая вернуться в дом, потому что она не хотела идти в школу», – недавно вспоминала ее мать.
Стратегия приспособления Шалон заключалась в том, чтобы быть умнее всех. Она жадно читала, вела колонку в еженедельной газете, принадлежащей чернокожим, и пропустила отметку. Книги и письмо помогли ей справиться с травмами и горем – сначала смертью ее 20-месячного брата Симоне в автокатастрофе, когда ей было 6 лет, затем распад брака ее родителей, затем диагноз ее любимого старшего брата, Сэм III в 17 лет заболел тяжелой формой раннего рассеянного склероза. Несмотря на все семейные проблемы, Шэлон была веселой и целеустремленной, с яростным чувством лояльности и «потрясающим моральным компасом», – сказала ее мать.
Кроме того, у нее был избыточный вес и она часто беспокоилась, склоняясь к мечтаниям (как она позже выразилась) об «альтернативных реальностях, где люди не умирали и вещи не пропадали». Когда пришло время уезжать в колледж, она выбрала исторически черный Хэмптонский университет в Вирджинии. «Она хотела почувствовать эту заботливую среду», – сказала Ванда. “Ей было достаточно”.
К тому времени Шалон заметила, что многие из ее родственников – мать ее матери, ее тети, ее дальние двоюродные братья и сестры – умерли в возрасте от 30 до 40 лет.Ее брат Сэм III сардонически пошутил, что в семье есть «ген смерти», но Шэлон не думала, что это было смешно. «Она не понимала, почему существует такое несоответствие с другими семьями, у которых была такая долгая жизнь», – сказала Ванда. Шэлон уговаривала отца бросить курить, а мать – похудеть. Она подала пример, сбросив почти 100 фунтов, получив диплом с отличием. В начале аспирантуры в Университете Пердью она была стройной 138 фунтов, «очень стильная и элегантная, очень похожая на свою маму», – сказала Бьянка Прайор, студентка магистратуры по потребительскому поведению, которая стала одной из ее ближайших подруг.
Бьянка Прайор, исследователь потребительского поведения из Бронкса, на всю жизнь подружилась с Шэлон. Они были беременны одновременно. Мелисса Бунни Элиан для ProPublica скрыть подпись
переключить подпись Мелисса Бунни Элиан для ProPublicaБьянка Прайор, исследователь потребительского поведения из Бронкса, на всю жизнь подружилась с Шэлон.Они были беременны одновременно.
Мелисса Бунни Элиан для ProPublicaВест-Лафайет, штат Индиана, казался таким же белым, как Портленд. В поисках поддержки Шэлон полагалась на заветный круг «друзей-сестер», как она их называла. «Есть ощущение, что мы несем надежды поколений, которые первыми пытаются подняться по служебной лестнице, пытаются подняться в академических кругах», – сказал Прайор. «Есть такая идея, что мы должны работать вдвое больше, чем все остальные.Но есть еще: «Я – первое поколение; Я не знаю веревок; Я не знаю, как использовать свой социальный капитал ». В этом есть немного стыда … в этой постоянной проверке себя – правильно ли я делаю? »
Давление Шалон было в значительной степени добровольным: она получала двойную докторскую степень по социологии и геронтологии, уделяя особое внимание по темам, к которым она часто возвращалась: долгосрочные последствия травм и жестокого обращения в раннем детстве, влияние родительско-детских отношений на здоровье на протяжении всей жизни.Она закончила работу менее чем за пять лет, снова с отличием – «один из лучших писателей, которые у меня были за всю мою академическую карьеру», – сказал ее советник, социолог Кеннет Ферраро.
Затем Шэлон решила получить вторую степень магистра, на этот раз у Джона Хопкинса. Еще она жонглировала семейными обязанностями. Ванда следила за Шалон по стране, работая в некоммерческом управлении. «Они были похожи на Девочек Гилмор», – сказал Прайор. В 2008 году Сэм III присоединился к ним в Балтиморе, чтобы принять участие в исследовании экспериментальной терапии рассеянного склероза.При поддержке своей семьи ему удалось закончить колледж и запустить некоммерческую организацию для детей. Его следующей целью было пройти по сцене, чтобы получить диплом, вместо того, чтобы использовать инвалидное кресло. В феврале 2009 года, когда он проходил курс физической реабилитации, чтобы восстановить силы в ногах, сгусток крови попал в его легкое, убив его в возрасте 32 лет. После этого Ванда и Шалон прижались друг к другу сильнее, чем когда-либо.
Ванда и Шэлон были так близки, «они были как девушки Гилмор», – сказал один друг. Предоставлено Вандой Ирвинг скрыть подпись
переключить подпись Предоставлено Вандой ИрвингШалон была не готова к тому, насколько она не удовлетворена. После Джона Хопкинса она работала на передовой, помогая младенцам из групп риска, девочкам-подросткам и матерям с ВИЧ / СПИДом.Она была увлечена улучшением продовольственной и жилищной безопасности, чтобы снизить риск высокого кровяного давления и других сердечно-сосудистых заболеваний. В CDC ее беспокоило то, что она редко встречает людей, стоящих за данными, которые анализирует. Как консультант инициативы Мишель Обамы по борьбе с ожирением Let’s Move! «Она могла видеть цифры, но я не думаю, что она действительно видела, чтобы эта маленькая девочка или маленький мальчик ели более здоровый обед», – сказал Прайор.
Стресс и разочарование вызвали старые разъедающие сомнения в себе.Но постепенно Шэлон нашла выход из коробки. Она присоединилась к отделу предотвращения насилия CDC, сосредоточив внимание на вопросах, связанных с травмами и домашним насилием – миссией, которую она считала «освобождающей» для афроамериканских женщин, сказала Ванда. Она начала коучинг под названием «Стандарт инклюзивности», чтобы консультировать молодых людей из неблагополучных семей, которые хотят поступить в колледж или аспирантуру, а также организаций, стремящихся стать более разнообразными. И она решила написать книгу по саморазвитию, исходя из теории, что многие люди в сообществах, которые ей небезразличны, не могут позволить себе психотерапию или не доверяют ей.«Она была одним из тех людей – одного недостаточно», – сказала ее соавтор, Хабиба Тран, терапевт и коуч с многонациональной клиентурой. «Одного метода недостаточно. Одного способа [связаться с людьми] недостаточно».
«Не было придумано слов, чтобы адекватно передать страх, любовь и волнение, которые я испытываю прямо сейчас», – написала дочери Шалон, изображенная здесь со своим щенком, Леди Дэй. Предоставлено Вандой Ирвинг скрыть подпись
переключить подпись Предоставлено Вандой Ирвинг«Не было создано слов, чтобы адекватно передать страх, любовь и волнение, которые я испытываю прямо сейчас», – написала дочери Шалон, изображенная здесь со своим щенком, Леди Дэй.
Предоставлено Вандой ИрвингСтать матерью
Шэлон не могла вспомнить время, когда она не хотела быть матерью. Но ее романтическая жизнь была «20-летним фиаско на свиданиях», – признала она в рукописи своей книги по самосовершенствованию, отчасти потому, что «я смертельно боюсь разбитого сердца и разочарования, и впускать людей туда сопряжено с очень реальным риском. обоих.”
В 2014 году, когда Шалону было 34 года, возникла проблема со здоровьем.В течение многих лет она страдала миомой матки – незлокачественными опухолями, которые поражают до 80 процентов чернокожих женщин, что приводит к обильному менструальному кровотечению, анемии и тазовой боли. Никто не знает, что вызывает миому или почему черные так восприимчивы. Известно, что опухоли могут влиять на фертильность – действительно, у чернокожих женщин почти в два раза больше шансов иметь проблемы с бесплодием, чем у белых, и когда они проходят лечение, вероятность того, что лечение будет успешным, гораздо ниже. Операция дала ей немного времени, но ее акушер-гинеколог посоветовал ей не откладывать беременность на более длительный срок.
Шалон провела свои взрослые годы, бросая вызов стереотипам о чернокожих женщинах; теперь она боролась с реальностью, что, приняв материнство-одиночку, она могла бы им стать. Финансовый риск был значительным – она только что приобрела таунхаус в тихом районе Сэнди-Спрингс к северу от Атланты, и ее страховка CDC покрывала искусственное оплодотворение только для жен, использующих сперму своих мужей. В Портленде никто бы и глазом не взглянул на незамужнюю женщину-профессионала, которая рожает одного ребенка, но в Атланте «очень царит атмосфера того, что все должно происходить в определенном порядке», – сказал Прайор.«И у Шалон этого вообще не было. Она такая:« Нет, вот что это такое ». “
Азартная игра, финансируемая с помощью ее родителей, закончилась серией сокрушительных неудач. В сентябре 2015 года, в разгар безуспешного лечения бесплодия, Шалон была встревожена, обнаружив, что ее правая рука опухла и стала твердой. Врачи обнаружили сгусток крови и диагностировали у нее лейденский фактор V – генетическую мутацию, которая делает кровь склонной к аномальному сгущению. Внезапно часть медицинской тайны семьи была раскрыта.Мать Ванды умерла от тромбоэмболии легочной артерии; так был Сэм III; так поступали и другие члены их большой семьи. Но никто не тестировался на мутацию, которая в первую очередь связана с европейским происхождением. Если бы они знали, что носят его, возможно, можно было бы предотвратить образование смертельного тромба Сэма. Это было слишком болезненно, чтобы останавливаться на достигнутом.
К апрелю 2016 года Шалон сдалась. У нее появился новый парень, и она ехала в Пуэрто-Рико, чтобы помочь с ответом CDC на вирус Зика, работая над предотвращением распространения вируса среди будущих матерей и их еще не родившихся детей.Там она обнаружила, что забеременела случайно. Ее волнение было умерено страхом, что ребенок мог заразиться вирусом Зика, который может вызвать микроцефалию и другие врожденные дефекты. Но шквал медицинских тестов подтвердил, что все в порядке.
Еще одна хорошая новость: несколько недель спустя ее подруга Прайор узнала, что она тоже беременна. «Хорошо, – сказала она Шалон, – давайте, наконец, займемся нашими радугами и единорогами! Потому что так долго это были только темные тучи и дождь».
Бьянка и ее годовалый сын Эвертон в ее Бронксе, Н.Ю., квартира. Бьянка пережила неотложную беременность; Эвертон родился всего в 24 недели. Мелисса Бунни Элиан для ProPublica скрыть подпись
переключить подпись Мелисса Бунни Элиан для ProPublicaБьянка и ее годовалый сын Эвертон в ее Бронксе, Н.Ю., квартира. Бьянка пережила неотложную беременность; Эвертон родился всего в 24 недели.
Мелисса Бунни Элиан для ProPublicaНа самом деле, множество факторов риска Шэлон, включая ее нарушение свертывания крови, операцию на миоме, 36 лет износа теломер, ее вес, сулили ей девять месяцев сложных испытаний. У нее также было в анамнезе высокое кровяное давление, хотя теперь оно контролировалось без лекарств. «Если бы я был врачом, который заботился о ней, я бы сказал:« О, это будет непросто », – сказала ее друг-акушер-гинеколог Макдональд-Мосли.
Шалон на удивление хорошо справилась с физическими трудностями. Ее команда в Университете Эмори, одной из ведущих систем здравоохранения на Юге, без труда справилась с нарушением свертываемости крови с помощью разжижителя крови Lovenox. Они беспокоились, что рубцы после операции на миоме могут привести к разрыву, если ее матка слишком сильно растянется, поэтому они назначили кесарево сечение на 37 неделе. По словам Ванды, в некоторых случаях кровяное давление Шалон действительно резко повышалось, но врачи исключили преэклампсию, и показатели всегда возвращались к норме.
Ванда обвинила стресс. Роману Шэлон с отцом ребенка и ее разбитым надеждам на совместное воспитание ребенка пришел болезненный конец. Были опасения по поводу денег и приступы паники по поводу трудностей быть чернокожей матерью-одиночкой на Юге в эпоху Трейвона Мартина и Тамира Райс. Шалон сказала всем, что надеется на девушку.
Погруженная в исследования того, как социальная поддержка может защитить от стресса и невзгод, Шэлон присоединилась к онлайн-группам для матерей-одиночек и собрала стойкое сообщество, которое она могла быстро развернуть для получения помощи.«Она была посвящена деревне», – сказала Нджай, ее наставник из Центра контроля заболеваний. «Она говорила:« Я позабочусь о том, чтобы, когда у меня родится ребенок, деревня будет активирована и готова к работе ». “
Она вложила больше своей тревожной энергии, чтобы закончить первый набросок книги. Она отправила Трану рукопись 2 января, за день до запланированного кесарева сечения, затем напечатала последнюю записку своему ребенку. Мальчик или девочка, его прозвище будет Санни, в честь ее брата Сэма, ее «солнышка». «Ты всегда будешь моим самым важным достижением», – написала она.«Не было создано слов, чтобы адекватно передать страх, любовь и волнение, которые я испытываю прямо сейчас».
Фотография Шалон с новорожденной дочерью Солей и матерью Вандой выставлена на полке в доме Шалон рядом с чучелом обезьяны, которое Солей подарили в больнице после того, как она родилась. Бекки Харлан / NPR скрыть подпись
переключить подпись Бекки Харлан / NPRФотография Шалон с новорожденной дочерью Солей и матерью Вандой выставлена на полке в доме Шалон рядом с чучелом обезьяны, которое Солей подарили в больнице после того, как она родилась.
Бекки Харлан / NPRСпорадический послеродовой уход
До недавнего времени большая часть дискуссий о материнской смертности была сосредоточена на беременности и родах. Но согласно последним данным CDC, более половины случаев материнской смертности происходит в послеродовом периоде, а одна треть – через семь или более дней после родов. Для американских женщин в целом послеродовой уход может быть опасно неадекватным – часто не более чем разового приема через четыре-шесть недель после возвращения домой.
«Если у вас было кесарево сечение, если у вас была преэклампсия, если у вас был гестационный диабет или диабет, если вы идете домой на антикоагулянте – всех этих женщин нужно осмотреть значительно раньше, чем через шесть недель “, – сказал Хейвуд Браун, профессор медицинской школы Университета Дьюка. Браун сделал реформирование послеродовой помощи одной из своих главных инициатив в качестве президента Американского конгресса акушеров и гинекологов.
Опасности спорадического послеродового ухода могут быть особенно велики для чернокожих матерей.Афроамериканцы чаще переносят кесарево сечение, и вероятность повторной госпитализации в течение месяца после операции более чем в два раза выше. У них непропорционально высокая частота гипертонических расстройств и послеродовой кардиомиопатии (сердечная недостаточность, вызванная беременностью), двух основных убийц в дни и недели после родов. Они в два раза чаще, чем белые женщины, страдают послеродовой депрессией, которая приводит к плохим результатам, но у них гораздо меньше шансов получить лечение психического здоровья.
Если они сталкиваются с дискриминацией или неуважением во время беременности или родов, они с большей вероятностью пропустят послеродовые визиты, чтобы проверить свое здоровье (они действительно ходят на прием к педиатру для своих младенцев). В одном исследовании, опубликованном ранее в этом году, две трети чернокожих женщин из малообеспеченных семей никогда не посещали врача.
Между тем, многие поставщики ошибочно полагают, что риски исчезают с рождением ребенка, и что женщины, у которых беременность и роды прошли без проблем, останутся здоровыми.В случае с чернокожими женщинами медработники могут не понимать их истинные биологические риски или не оценивать эти риски в общих чертах. «Материнский опыт еще не закончился прямо в момент родов. Все меры должной осмотрительности, которые применяются во время пренатального периода, должны продолжаться и в послеродовой период», – сказала Элени Цигас, исполнительный директор Фонда преэклампсии.
Все меры должной осмотрительности, применяемые в дородовой период, должны продолжаться и в послеродовой период.
Элени Цигас, исполнительный директор Фонда преэклампсии
Не только докторам и медсестрам нужно думать иначе. Как и у многих будущих мам, у Шэлон был тщательно продуманный план того, как она хотела бы рожать, даже включая то, о чем она хотела, чтобы ее хирургическая бригада говорила (ничего политического), и кто объявлял пол ребенка (ее мать, а не врач или медсестра). Но, как и у большинства беременных, у нее не было плана послеродового ухода. «Я просто верила в систему, что все пойдет хорошо», – сказала Ванда.«И что, если что-то случится, она сможет с этим справиться».
Рождение ребенка было «прекрасным временем», – сказала Ванда. Шалон поступила так хорошо, что убедила своего врача позволить ей и Солей – по-французски «солнце» – покинуть больницу через две ночи (три или четыре ночи более типичны). Потом дома «все стало по-настоящему», – сказал Прайор. «Это были Шэлон и ее мама, которые пытались во всем разобраться, и поздние ночи, и попытки родить ребенка по расписанию. Шэлон была очень честной. Она сказала мне:« Друг, это сложно.
Кесарево сечение имеет гораздо более высокий уровень осложнений, чем вагинальные роды. В случае Шалон проблема – болезненная шишка на разрезе – началась через неделю после того, как она вернулась домой. Первый врач, которого она посетила, 12 января, сказал это было ничего, но когда она и ее мать выходили из его офиса, они столкнулись с ее постоянным акушером-гинекологом, Элизабет Коллинз, которой Шэлон полностью доверяла. Коллинз осмотрелся и диагностировал гематому – кровь, застрявшую в слоях заживающей кожи, что-то это происходит примерно в 1% кесарева сечения.Она осушила «колеблющуюся массу» (как это было описано в ее записях), и «обильный кровянистый негнойный материал» вылился из 1-дюймового разреза. Коллинз также организовал, чтобы медсестра приходила к нам через день, чтобы сменить повязку.
Но больше всего медсестру беспокоило кровяное давление Шалон. 16 января он составлял 158/100, что достаточно, чтобы вызывать опасения по поводу послеродовой преэклампсии, которая может привести к судорогам и инсульту. Но у Шалон не было других симптомов, таких как головная боль или помутнение зрения.Она записалась на прием к акушеру / гинекологу на следующий день, но в итоге оказалась слишком подавленной, чтобы пойти, – отметила патронажная медсестра 18 января. В той же записи медсестра написала, что Шэлон пришлось сменить повязку на ней. рана «иногда несколько раз в день из-за большого количества красного дренажа. Это добавляет ей стресса как молодой матери». Боль была 5 баллов по 10-балльной шкале, что мешало ей «спать / расслабляться». В целом, Шалон сказала медсестре, «это просто нехорошо». Когда медсестра измерила ей кровяное давление на манжете, которую Шалон хранила дома, показание было 158/112.На оборудовании медсестры показание было 174/118.
Согласно текущим рекомендациям ACOG, эти показания были достаточно высокими, чтобы требовать более агрессивных действий, сказал Цигас, таких как немедленная поездка к врачу для дальнейшего обследования, возможно, приема лекарств и более тщательного наблюдения. Это особенно верно для людей, страдающих гипертонией и множеством других рисков. «Нам необходимо комплексно взглянуть на факторы риска, независимо от того, был ли у нее диагноз преэклампсии», – сказал Цигас.«Если у кого-то есть целый набор факторов риска, как вы относитесь к ним по-другому?»
«Было бы разумно поместить ее в больницу для полного обследования», включая рентген грудной клетки, эхокардиограмму для оценки сердечной недостаточности и титрование ее лекарств, чтобы довести ее кровяное давление до нормального диапазона, написал одному врачу, ведущему специалисту по послеродовой помощи, который согласился ознакомиться с записями Шалон по запросу ProPublica, но попросил не называть его имени. Врач сказал, что сообщения о признаках инсульта кажутся недостаточными и что было бы более «обычной практикой» осмотреть ее в тот день, чтобы выяснить, что случилось.
Вместо этого Шэлон назначили встречу на следующий день, 19 января, к акушеру-гинекологу в женском центре в Эмори Сент-Джозеф, который оказывал ей первичную медицинскую помощь. К тому времени артериальное давление Шалон упало до 130/85, что считалось верхней границей нормы, и «не было никаких симптомов, касающихся послеродовой [преэклампсии]», – написал доктор в своих записях. Он написал, что Шалон выздоравливала «должным образом» и думал, что ее скачки артериального давления, вероятно, были связаны с «плохим контролем боли».«Ванда и Шэлон ушли, чувствуя себя более разочарованными, чем когда-либо.
В течение следующих нескольких дней Ванда заметила, что одна из ног Шэлон была больше другой». Она сказала: «Да, я знаю, мама, и мое колено. больно, не могу согнуть ». “
Когда Макдональд-Мосли просмотрела объемные медицинские записи несколько месяцев спустя, у нее выскочило чувство, что опекуны Шэлон (которые отказались комментировать эту историю), похоже, не думали о ней как о пациенте, который требовалось повышенное внимание, несмотря на сложность ее беременности.
«У нее были все эти факторы риска. Если вы выберете кого-то, у кого будут проблемы, то это будет она … С ней нужно обращаться осторожно». По словам Макдональд-Мосли, тот факт, что ее симптомы не поддаются простой классификации, является еще одним поводом для бдительности. «Были все эти возможности определить, что что-то пошло не так. Чтобы действовать как можно скорее, они были упущены. На нескольких уровнях. На нескольких частях системы здравоохранения. Они были упущены».
Другим друзьям Шалон тоже стало не по себе.У Прайор была собственная неотложная беременность – ее сын родился очень преждевременно, на 24 неделе, поэтому она не могла быть в Атланте. Но они с Шэлон часто разговаривали по телефону. «Она так много знала о своем теле, что можно было подумать, что она доктор медицины, а не доктор философии. Слышать, как она беспокоится о своих ногах – это меня беспокоило». Прайор подбадривал ее: «Друг, ты выходишь из дома? Ты идешь гулять?» Она сказала мне: «Нет, я в своем шезлонге, и это почти все, что я могу». “
Лайф-тренер Тран была так расстроена состоянием Шалон, что переложила свое разочарование на подругу.«Я ругал ее.« Иди к гребаному доктору ». Она такая: “Я позвонила им. Я поговорила с ними. Я пошла к ним. Слезь с моей спины”. «
Шалон сделала это селфи со своим отцом, Самуэлем и Солей утром 24 января. Двенадцать часов спустя она потеряла сознание. Предоставлено Вандой Ирвинг скрыть подпись
переключить подпись Предоставлено Вандой Ирвинг«Что-то не так»
Утром во вторник, янв.24 года Шэлон сделала селфи со своим отцом, который приезжал в гости в течение нескольких дней, а затем отправила его в аэропорт, чтобы улететь обратно в Портленд. Ближе к полудню они с Вандой и ребенком еще раз поехали в Женский центр Эмори. На этот раз Шэлон увидела практикующую медсестру. «Мы сказали:« Послушайте, здесь что-то не так; она плохо себя чувствует », – вспоминала Ванда. «Одна нога больше другой; она все еще набирает вес – 9 фунтов за 10 дней – артериальное давление все еще повышается. Должно быть, что-то не так.«
В записях медсестры было подтверждено, что у Шалон были отеки на обеих ногах, с большим отеком на правой. Она отметила, что Шалон жаловалась на« легкие головные боли », но не имела других тревожных симптомов, таких как помутнение зрения. Она проверила разрез – «теплый сухой нет [признака / симптома] инфекции» – и отметил психическое состояние Шалон («сотрудничество, соответствующее настроение и аффект, нормальное суждение»).
«Вы, ребята, должны понять, что у нее только что родился ребенок. Не беспокойтесь об этом, все успокаивается », – вспоминала Ванда, сказанную им медсестрой.«Мы отправим ее на УЗИ, чтобы проверить, нет ли у нее тромба в ноге». «Кровяное давление Шалон вернулось к 163/99, поэтому медсестра также назначила обследование на преэклампсию.
Оба теста дали отрицательный результат. «Итак, они говорят:« Ну, если нет сгустков, все в порядке », – вспоминает Ванда. Как вспоминает Ванда, Шалон настаивала: « – это , что-то не так, я знаю свое тело. Я плохо себя чувствую, мои ноги опухают, я набираю вес. Я не мочу. Я пью. много воды, но я задерживаю воду.«Как вспоминает Ванда, медсестра сказала им:« Мы ничего не можем сделать; вам просто нужно подождать, дайте ему больше времени ». Перед тем, как отправить Шалон домой, медсестра дала ей рецепт на лекарство от артериального давления нифедипин, который часто используется для лечения гипертонии, связанной с беременностью.
В детской Солей висит большая фотография новорожденной Солей и матери Шалон в рамке. Шалон покрасила детскую в голубой цвет незадолго до рождения Солей. Бекки Харлан / NPR скрыть подпись
переключить подпись Бекки Харлан / NPRВ детской Солей висит большая фотография новорожденной Солей и матери Шалон в рамке. Шалон покрасила детскую в голубой цвет незадолго до рождения Солей.
Бекки Харлан / NPRШэлон и Ванда остановились в аптеке, затем решили пойти поужинать с младенцем. Пока они ели, они говорили о поездке, которую Шэлон запланировала для них троих всего за несколько недель. С тех пор, как умер Сэм III, Ванда и Шэлон взяли за правило путешествовать в какое-то особое место в связи с болезненными годовщинами. В ознаменование своего 40-летия и восьмой годовщины со дня смерти Шэлону пришла в голову идея поехать в Дубай.(«Это дешево, – сказала Шэлон Ванде. – Деньги там намного дороже. Это должно быть красиво».) Она давно купила им билеты и заказала паспорт ребенка. Теперь Ванда волновалась: будет ли она достаточно хорошо себя чувствовать, чтобы совершить такое большое путешествие с младенцем? Шэлон пока что не хотела терять надежду. Ванда вспоминает, как она сказала: «Я буду в порядке, со мной все будет в порядке».
Они вернулись домой и какое-то время посидели в спальне Шалон, смеясь и играя с младенцем. Примерно в 8:30 р.м., Шалон вдруг заявила: «Я просто не знаю, мама, я просто плохо себя чувствую». Она приняла лекарство от кровяного давления от Ванды и собралась спать. Через час Ванда услышала ужасающий задыхающийся звук. Шалон рухнула.
Новости быстро распространились среди ее коллег из CDC. Уильям Каллаган, начальник отдела здоровья матери и ребенка, напомнил в марте, что его босс, посетивший Шалон в больнице, позвонил ему, чтобы сообщить об этом. «Это был ужасный телефонный звонок», – сказал Каллаган, один из ведущих национальных исследователей материнской смертности.”В тот момент, безусловно, требуется то, что я делаю, это сделало это очень, очень, очень конкретным … это трагическое событие, которое случилось с этой женщиной, ее семьей ».
Нортсайд отказался от вскрытия, сказав Ванде и Сэмюэлю, что в смерти Шэлон не было ничего необычного, вспоминают они. (В больнице отказались от комментариев.) Итак, Ванда заплатила 4500 долларов за вскрытие, проведенное судебно-медицинскими экспертами в соседнем округе ДеКалб.Отчет пришел через три месяца. Отметив, что на сердце Шалон были обнаружены признаки повреждения, соответствующие гипертонии, он объяснил ее смерть осложнениями, связанными с высоким кровяным давлением.
Солей играет со своей няней. Бекки Харлан / NPR скрыть подпись
переключить подпись Бекки Харлан / NPRСолей играет со своей няней.
Бекки Харлан / NPRВоспитание Солей
Ванда переехала в аккуратный городской дом Шалон, чтобы заботиться о Солей. Несмотря на то, что жители Шалон выполнили свои обещания на поминальной службе, часто приходя, чтобы дать Ванде передышку, первые месяцы были на грани невыносимых – у ребенка были колики, желудочные проблемы, из-за которых они оба не спали всю ночь. Горе Ванды было безграничным, бездонным, но она не могла позволить ему вмешиваться в ее обязанности перед Солей.«По большей части, она единственная причина, по которой я встаю каждое утро», – сказала Ванда.
В конце концов колики прошли, и Солей почувствовала себя лучше. В июне Ванда и ее 5-месячная внучка поехали в Чаттанугу, штат Теннеси, на ежегодное собрание ученых Службы общественного здравоохранения США. В честь наследия Шалон была учреждена новая награда – Мемориал Шалон Ирвинг (младший) ученый-офицер года , и Ванду попросили сказать несколько слов. Она передала ребенка одному из коллег Шэлон из CDC и вышла на небольшую сцену.
«Стремление к совершенству – это выбор», – сказала она аудитории сквозь едва сдерживаемые слезы. «Это обязательство … Это борьба за то, чтобы стать тем, кем вы хотите быть. Это сложнее, чем вы хотите. Это занимает больше времени, чем вы хотите. И это требует от вас большего, чем вы ожидали».
Шалон олицетворяет превосходство, сказала Ванда. «Я не знаю, стала ли Шэлон той женщиной, которой она в конечном итоге хотела быть. Но я знаю, что она хотела быть той женщиной, которой была».
Ванда держит Солей за руки, когда она учится ходить. Бекки Харлан / NPR скрыть подпись
переключить подпись Бекки Харлан / NPRВанда держит Солей за руки, когда она учится ходить.
Бекки Харлан / NPRОднажды в субботу днем в октябре Ванда получила книгу, которую собрали друзья Шалон из Службы эпидемической разведки, под названием письмо Солей. Она положила Солей к себе на колени и сказала: «Я прочту тебе несколько писем о твоей маме». Одна вещь, которую Ванда пыталась никогда не делать, – это плакать перед Солей. Но когда она начала читать письма, она рыдала. «А Солей просто продолжала смотреть на меня – она не могла понять, что происходит. И примерно через минуту она сняла мои очки руками и положила их, а затем положила голову мне на грудь и начала гладить меня. Что заставило меня плакать еще больше “.
По мере того, как Солей становилась старше, Ванда с нетерпением ждала возможности заниматься с ней такими вещами, которых ожидала Шалон: читать ей, путешествовать с ней, водить ее на занятия по гимнастике и музыке.«Она хотела, чтобы Солей пошла в школу Монтессори, поэтому я ищу для нее школу Монтессори», – сказала Ванда. «Она хотела, чтобы ее крестили; мы ее крестили».
Сейчас Солей 10 месяцев, у нее глаза матери, энергия и упрямый, но добрый нрав, она каждую ночь ложится в постель Ванды и рано будит ее, чтобы поиграть. «Она укусит меня за нос и пнет меня:« Нана, пора вставать! Пора вставать! » Это то, что меня мотивирует ».
Примерно через неделю после поминальной службы Ванда наткнулась на письмо, которое Шэлон написала ей двумя годами ранее, примерно в шестую годовщину смерти Сэма III.Шэлон оставила его среди других важных вещей на своем компьютере, надеясь, что, если с ней что-то случится, Ванда найдет это. Письмо читается как предчувствие: Шэлон думала о своей преждевременной смерти – и о том, что ее любимой матери придется пережить еще одну невыносимую трагедию.
Мне очень жаль, что я вас покинул. В тот день, когда я пишу это, я понятия не имею, как это могло произойти, но знаю, что я бы никогда не ушел.
Я знаю, что сейчас это кажется невозможным, но, пожалуйста, не позволяйте этому сломать вас. Я хочу, чтобы ты был счастлив и улыбался. Я хочу, чтобы вы знали, что за мной наблюдают мои братья и бабушка, и что мы все наблюдаем за вами. Пожалуйста, постарайся не плакать. Вместо этого используйте свою энергию, чтобы почувствовать мою любовь во времени и пространстве. Ничто не может разрушить нашу связь, и ты навсегда будешь моей мамой, а я – твоей девочкой!
Защита материнства в Мали
В 2008 году Мали стала первой африканской страной. ратифицировать Конвенцию МОТ об охране материнства 2000 г. (Конвенция No.183), который предусматривает как минимум 14-недельный отпуск по беременности и родам. В Мали 100% оплачено Пособие по декретному отпуску эквивалентно заработку от последней зарплаты. и предоставляются женщинам, имеющим частную и государственную страховку. Кроме того, уход матерям предоставляются перерывы для кормления на один час в день, всего 15 месяцы. Мали – одна из четырех стран Африки, ратифицировавших МОТ. Конвенция об охране материнства и к тому же является одной из немногих стран где пособие по беременности и родам исходит от государства (от Национального социального Страховой институт – INPS).Общий, Законодательство Мали представляет собой шаг в правильном направлении. С 2012 по 2015 гг. Показатели исключительно грудного вскармливания в Мали увеличились на 16,7% (20,4% и 37,1%, соответственно), предполагая усиление среды кормления грудью за счет принятия ключевых мероприятий, в том числе МОТ по охране материнства Конвенция 2000 г. вносит существенные изменения в результаты грудного вскармливания в Мали. Хотя законодательство не является единственной причиной увеличения эксклюзивных уровень грудного вскармливания, законы помогают официально работающим матерям принять беременность впоследствии уйти, давая им возможность исключительно грудное вскармливание.Кроме того, Законодательство обеспечивает защиту женщин от продолжения грудного вскармливания. младенцам, предлагая перерывы для кормления. Принятие Мали Конвенции МОТ 2000 года об охране материнства является пример страны, продвигающейся вперед с расширением политики грудного вскармливания, чтобы защищать, поощрять и поддерживать грудное вскармливание.
Основные компоненты
Платные Отпуск по беременности и родам и отпуск для отцов предусмотрены статьей 41 Закона. Закон о занятости (3,4):
Пособие по беременности и родам: 100% последнего заработка застрахованной матери выплачивается за шесть недель до и восемь недель после ожидаемых родов; может быть продлен до трех недель, если возникнут осложнения во время родов.
Отпуск по рождению: 100% последнего дневного заработка отца выплачивается за любые три дня в первые 15 дней после родов.
Оба они получают через Национальный институт социального страхования (INPS в Мали).
Для беременных О пособиях сообщает INPS (5):
Наемные женщины или супруги, состоящие в законном браке с наемным работником, могут получать пособие по беременности и родам при условии, что они рожают в медицинском учреждения и ежемесячно проводить медицинские осмотры младенца.Это в чтобы усилить медицинское наблюдение за младенцем в первые годы его жизнь. Пособие по беременности и родам назначается через 15 месяцев после родов или через 3 месяца. после первого дня рождения ребенка. Ежемесячная ставка пособия по беременности и родам составляет равной одной десятой фиксированной месячной заработной платы, используемой в качестве основы для расчет семейных пособий. Выплачивается тремя долями, ежемесячная сумма пособие по беременности и родам составляет 2060 франков КФА (3,89 доллара США), а общая сумма Пособие по беременности и родам составляет 16 380 франков КФА (30 долларов США).96 долларов США).
г. МОТ подготовила сводный отчет о защите и правах беременных женщин на работе. (10):
В соответствии с Законом № 92-020 и Конвенцией 2000 года об охране материнства запрещается нанимать женщин, беременных женщин и детей на занятия, выходящие за рамки их возможностей, опасные или опасные по своей природе и условия могут оскорбить их «моральные стандарты». Женщины и дети должны отдыхать не менее двенадцати часов подряд.Работа в ночное время на производстве запрещена.
Указ № 96-178 детализирует все работы, запрещенные для женщин, в том числе беременным женщинам, что включает в себя работу с определенными материалами, такими как свинец или серные продукты, инсектициды и многое другое.
В соответствии с Законом № 92-020 и Конвенцией 2000 года об охране материнства в течение 15 месяцев с момента рождения ребенка мать имеет право на отдых, чтобы кормить ребенка грудью на рабочем месте. Общее время отдыха не должно превышать
одного часа в день.Остальное время не может повлечь за собой уменьшение заработной платы.
Свидетельства реализации стратегии
Отсутствуют доказательства выполнения Конвенции об охране материнства и Закона о занятости
, которые предусматривают отпуск / пособия по беременности и родам в Мали. В оценочном отчете WBTi за 2015 год по Мали хвалят 14-недельный отпуск по беременности и родам, предоставляемый как частным, так и государственным женщинам (6). Однако женщины в неформальном секторе не имеют такой же защиты (6), что приводит к тому, что более 90% африканских женщин не охвачены этими пособиями по беременности и родам (7).Кроме того, WBTi ссылается на отсутствие законодательства, которое предусматривает выделенные места для кормления грудью на рабочем месте, как на недостаток
, а также на тот факт, что часовой перерыв для кормления может быть недостаточным для действительно успешного исключительно грудного вскармливания (6).
Американский центр Репродуктивные права в партнерстве с Association des Juristes Maliennes в Мали в 2003 г. разработал доклад о правах малийских женщин в беременность и роды (11). В своем отчете они хвалят малийцев уважение правительством права беременных женщин на охрану здоровья, что отражено в национальный трудовой кодекс, предусматривающий 14-недельный отпуск по беременности и родам (11).Они тоже хвалить часовой перерыв для кормления, предусмотренный законом, и ограничения на тяжелые роды у беременных (11).
В 2015 году 37,1% младенцев в возрасте до 6 месяцев находились на исключительно грудном вскармливании, что является значительным увеличением с 12% в 1996 году и существенным увеличением с 20,4% в 2012 году (6,12,13). Средняя продолжительность грудного вскармливания в Мали больше, чем в большинстве стран, и составляет 23,5 месяца (6). Законы могут помочь официально работающим матерям взять отпуск по беременности и родам и дать им возможность кормить грудью, а, кроме того, когда они вернутся на работу, продолжать кормить грудью своих детей с перерывами для кормления.
Рентабельность и рентабельность
Валовой национальный доход Мали на душу населения, эквивалентный средней годовой заработной плате, по данным Всемирного банка, составляет 770 долларов США в год, что ставит страну в число беднейших стран мира (13). Предполагая, что 10% от общей численности женщин (около 9 миллионов женщин) официально трудоустроены (900 000 женщин официально работают) и предполагая, что все эти женщины получают отпуск по беременности и родам, исходя из этой средней годовой заработной платы, наибольшей суммы денег Национальное социальное страхование Мали. Институт (INPS) ожидает внести 187 миллионов долларов США.Это высокая оценка. Бюджет INPS на 2018 год был объявлен в размере 159 миллиардов франков франков киевских франков (300 миллионов долларов США) (14). Этот бюджет может полностью покрыть всех этих женщин, но явно не покрывает его, поскольку этот бюджет служит другим программам социального обеспечения, а также техническим, административным и капитальным расходам (14). Бюджет расходов INPS увеличился на 8% по сравнению с 2017 годом (14).
Восприятие и опыт заинтересованных людей
МОТ хвалит Мали за то, что он является одной из немногих африканских стран, предлагающих отпуск по беременности и родам, а также находящийся в США Центр репродуктивных прав в партнерстве с Association des Juristes Maliennes в Мали. одобрил
законодательства.Тем не менее, МОТ по-прежнему заявляет, что в Африке необходимо добиться значительного прогресса, в частности, сделать отпуск / пособие по беременности и родам универсальным с инклюзивными критериями отбора, которые будут включать женщин, работающих в неформальном секторе
(7). Кроме того, они заявляют, что инспекция труда необходима для обеспечения недискриминации женщин и мужчин с семейными обязанностями (7).
Льготы и Возможный ущерб и риски
Существует риск того, что, если обязательства по финансированию будут ложиться на работодателей, а не на правительство, женщины не получат полный отпуск / пособия по беременности и родам.Должна существовать надлежащая система мониторинга и отчетности о нарушениях, чтобы обеспечить полное финансирование со стороны работодателей. Также существует риск того, что при правительстве с ограниченными ресурсами отпуск / пособия по беременности и родам не будут полностью профинансированы, как это предусмотрено законодательством.
Как показывает опыт Мали, существует риск того, что даже при оплачиваемом отпуске по беременности и родам показатели грудного вскармливания могут не увеличиться из-за культурных традиций. Тогда может быть наиболее эффективным, помимо отпуска по беременности и родам, использовать средства и технические ресурсы для обучения медицинских работников и рекламных мероприятий.
Преимущества принятия Конвенции 2000 года о защите материнства включают привлечение интереса и усилий национальных организаций по улучшению здоровья и питания женщин и младенцев. Включение Конвенции в ее законодательство часто является ключевым шагом к принятию мер по улучшению показателей грудного вскармливания.
Рекомендации по расширению
Страна должна иметь финансовые ресурсы для финансирования оплачиваемых отпусков по беременности и родам для всех своих граждан.В Мали предусмотрен 14-недельный оплачиваемый отпуск по беременности и родам и 3-дневный отпуск для отца для официально занятого населения, оплачиваемый Национальным институтом социального страхования. Страны, переходящие на оплачиваемый отпуск по беременности и родам, должны будут рассмотреть источники финансирования – правительство, работодателей или их комбинацию.
Мониторинг предприятий на предмет соблюдения ими законодательства об отпуске по беременности и родам для своих сотрудников имеет решающее значение. Осведомленность общества о законодательстве об отпуске по беременности и родам поможет этому мониторингу и обеспечению соблюдения, поскольку сотрудники могут самостоятельно сообщать о нарушениях.Эти мероприятия также необходимо будет профинансировать.
Препятствия для выполнения
- Отсутствие системы мониторинга, гарантирующей, что женщины получают полностью оплачиваемый отпуск / пособие по беременности и родам, перерывы для кормления и работают в надлежащих условиях. Система сообщений о нарушениях помогла бы снизить этот барьер.
Финансовые ресурсы для финансирования оплачиваемых отпусков по беременности и родам для всех работников, особенно если они оплачиваются через национальную систему социального страхования.
Незнание законодательства, закрепляющего права женщин на оплачиваемый отпуск по беременности и родам / пособия по беременности и родам, является препятствием для того, чтобы женщины могли реализовать свои права и взять оплачиваемый отпуск.
Соображения справедливости
Действующее законодательство Мали об отпуске по беременности и родам и пособиях по беременности и родам не распространяется на неформальный сектор, где работает большинство женщин (6,7). Таким образом, примерно менее 10% женщин имеют доступ к этим льготам, не считая
огромную часть населения, которая с большей вероятностью окажется бедной и не сможет получить доступ к медицинскому обслуживанию.
Каталожные номера:
- Международная организация труда. (2017). Ратификации для Мали. Получено с http://www.ilo.org/dyn/normlex/en/f?p=NORMLEXPUB:11200:0::NO::P11200_COUNTRY_ID:103081
- Международной организации труда. (1992). Закон № 90-020 о Трудовом кодексе . Получено с http://www.ilo.org/dyn/natlex/docs/WEBTEXT/32274/64878/F92MLI01.htm#a095
- Администрации социального обеспечения. (2015). Программы социального обеспечения во всем мире: Мали. Получено с https://www.ssa.gov/policy/docs/progdesc/ssptw/2014-2015/africa/mali.html
- Всемирный банк. (2013). Отчет SABRE по стране: Мали. Получено с http://wbgfiles.worldbank.org/documents/hdn/ed/saber/supporting_doc/CountryReports/ECD/SABER_ECD_MALI_CR_2013.pdf
- Institut National de Prevoyance Sociale. (2017). Les Allocations de Maternité (Пособия по беременности и родам). Получено с http://www.inps.ml/index.php/assure-social/prestations-familiales/les-allocations-de-maternite/
- Всемирная инициатива по тенденциям в области грудного вскармливания. (2015). Страновой отчет: Мали. Получено с http://www.worldbreastfeedingtrends.org/GenerateReports/report/WBTi-Mali-2015.pdf.
- Международная организация труда. (2015). «Пять вещей, которые вы должны знать об охране материнства в Африке». Получено с http: //www.ilo.org / addisababa / media-center / pr / WCMS_388231 / lang – en / index.htm
- Krinniger, T. « Африканские женщины борются за оплачиваемый отпуск по беременности и родам». Deutsche Welle. (2016). Получено с http://www.dw.com/en/african-women-struggle-for-paid-maternity-leave/a-103
- Arsenault, M. « Mali: Продвижение эксклюзивного грудного вскармливания в« дружественной к ребенку » Материнства ». ЮНИСЕФ. (2008) Получено с https://www.unicef.org/wcaro/english/media_5108.html
- Международной организации труда.(2014). Мали. Получено с http://www.ilo.org/dyn/legosh/en/f?p=14100:1100:0::NO::P1100_ISO_CODE3,P1100_SUBCODE_CODE,P1100_YEAR:MLI,,2014
- Центр репродуктивных прав и Association des Juristes Maliennes. (2003). Заявление о наших правах: выживание во время беременности и родов в Мали. Получено с https://www.reproductiverights.org/sites/crr.civicactions.net/files/documents/bo_mali_eng_part3.pdf
- Gupta, A.


 Средство.«Хотя был достигнут прогресс в снижении как детской, так и материнской смертности, также очевидно, что сохраняется резкое неравенство в зависимости от географии, пола и этнической принадлежности. Мы должны поддерживать страны в их движении к всеобщему охвату услугами здравоохранения, чтобы гарантировать, что все женщины и дети получат необходимую им помощь с помощью систем первичной медико-санитарной помощи функционального качества ».
Средство.«Хотя был достигнут прогресс в снижении как детской, так и материнской смертности, также очевидно, что сохраняется резкое неравенство в зависимости от географии, пола и этнической принадлежности. Мы должны поддерживать страны в их движении к всеобщему охвату услугами здравоохранения, чтобы гарантировать, что все женщины и дети получат необходимую им помощь с помощью систем первичной медико-санитарной помощи функционального качества ».